文摘
可靠的药敏测试(DST)的需求增加而公开的扩张的耐药性监测,和需要一个适当的治疗耐多药结核病,其发病率逐渐增加在世界的许多地方。然而,DST的可靠性结果通过广泛使用的方法不符合可接受的水平,除了DST异烟肼和利福平。
一般来说,磁化率的结果都是可以预见的,而阻力结果表明预测值低阻力时发生率< 10%。可怜的可靠性来自弱相关的临床反应和重现性较低的可怜的标准化的复杂和脆弱的测试程序。因此,在体外敏测试标准的阻力应该仔细确定临床样本的代表结核分枝杆菌隔绝公开患者从未接受任何药物和治疗失败的患者有包含测试药物疗法;DST应该仔细标准化获得可重复的结果。
一些药物的临界浓度接近野生敏感菌株的最小抑制浓度,因此,药敏测试是容易产生可再生的不良结果。这些问题要求医生的注意当使用药敏测试案例管理的结果。
系列“肺结核有争议的问题”
答:托雷斯和j . Caminero编辑
数字4在本系列
在许多国家,标准短程疗法的广泛使用导致发病率的增加耐多药肺结核(MDR)(结核病),定义为至少耐异烟肼(INH)和利福平(RFP)1- - - - - -3。耐多药结核病发病率显著高的观察在世界的一些地区,不仅在以前治疗的结核病患者,由于不良的病例管理,但也由于在社区传播在新病例。情况已经变成了一个紧迫的药敏测试需求(DST)为了实现耐药性监测(DRS),以及开发有效的个案为适当的治疗方案。系列“肺结核争议性问题”编辑a托雷斯和j . Caminero数字4在本系列
由于不适当的和/或治疗不足,耐药性出现的选择性乘法病变中的耐药突变体,尽管growth-inhibitory浓度的药物的存在。耐药突变的频率及其阻力水平取决于药物和突变基因和网站,其表型表达包括以下几点:药物靶分子的结合位点的改变;酶激活药物分子的损失;渗透率改变药物,包括流出;和生产drug-inactivating酶,如β-lactamase。有各种各样的方法来确定的易感性结核分枝杆菌公开药物,但没人是完美的,和他们的结果不满足临床医生对结核病患者的有效治疗。
使用的大多数目前DST方法遭受低可预测性与临床相关的不相关的结果,导致不可接受的低可靠性可怜的再现性。本文关注DST方法的一般特征有关的临床相关性和再现性的技术。
药敏测试方法
药敏的结核分枝杆菌可以确定通过观察增长或在公开中含有的药物代谢抑制,或通过检测,在分子水平上,突变的基因和药物作用相关。从技术的角度来看,药敏决定的基础上增长(或代谢)的药物通过抑制诱导:1)经济增长的宏观观察无毒科汉解释说,含药媒体;2)代谢活动或产品的检测或测量;3)与mycobacteriophage裂解;4)使用分子技术检测基因突变。
传统文化方法使用蛋——或为原料媒体仍然是最在许多国家使用4,5。虽然长时间的DST结果惹恼了医生的病例管理的目的,适用于DRS。标准方法使用Lowenstein-Jensen媒介包括比例方法,绝对浓度法和抗比率法,这是相当标准化的临床样本,至少在公开的主要药物4。在传统的方法中,方法是最首选的比例,但绝对浓度法也是常用的接种体的技术简单准备和阅读结果。
为了缩短周转时间和使它更方便病例管理、众多的新技术出现,旨在检测尽早抑制增长。最常用的系统检测有限公司2生产,如BACTEC 4606或MB / Bact7耗氧量,如分枝杆菌增长指示管8;还有一些在发展阶段,如氧化还原指标如刃天青或溴化四唑9,10和phage-based技术11,12。粒子计数免疫测定13还可以减少周转时间通过检测一个低级的乘法的结核分枝杆菌。许多新技术难以实现在国家最需要的地方去,因为高成本、技术复杂性和缺乏训练有素的人力资源。此外,他们还需要临床评估验证他们声称效率在不同的设置。最重要的是,这些技术已经被校准与临床样本的代表性结核分枝杆菌为了确定的临床相关标准电阻(即。截止点)。
有许多报告分子技术检测基因突变相关的阻力,包括杂交14- - - - - -20.放大的基因片段或其他pcr方法。然而,并不是所有resistance-related基因突变的不同对公开药物和他们的网站已经找到,除了rpoB基因突变,导致RFP阻力。这些分子技术通常需要初级放大,因此,当他们在常规的基础上使用很长一段时间,他们不摆脱虚假的结果由于污染扩增子和/或染色体DNA。
药敏试验结果的可靠性
世界卫生组织和国际抗结核和肺病联盟建立了超国家结核病参比实验室网络,他们打算保证DST熟练测试实现DRS的国家1- - - - - -3。熟练测试结果九轮,1994 - 2002年期间,进行显示,平均敏感性检测耐异烟肼,RFP,链霉素(SM)、乙胺丁醇(EMB)分别为98.7%,97.2%,分别为90.8%和89.3%3。相应的敏感性检测对异烟肼,RFP, SM和EMB 98.5%, 96.8%,分别为93.9%和94.0%3。磁化率的预测值DST的结果,计算了上述数据的基础上,是对所有四种药物高(> 93%),即使在40%患病率,预测值之间的电阻DST的结果差异很大(无花果1四个主要药物⇓和2⇓)。低于10%的阻力,EMB预测值和SM明显低于异烟肼和RFP。抵抗的预测价值,平均数据大相径庭的肺结核病人中特定药物的耐药性,之前已经出版3是80.6%,异烟肼中值电阻患病率5.9%,30.4% RFP为1.4%,50.0%,SM在6.3%,10.4%,EMB为0.8%。在以前治疗的情况下,预测价值,当然,由于高值普遍存在的阻力,如下:异烟肼14.4%平均患病率为91.6%;74.6%的RFP 8.4%;SM在11.4% 65.8%;34.8%,EMB为3.5%。很明显,阻力结果EMB和SM比异烟肼和RFP不可靠。通过快速growth-detection系统也获得了类似的结果8。
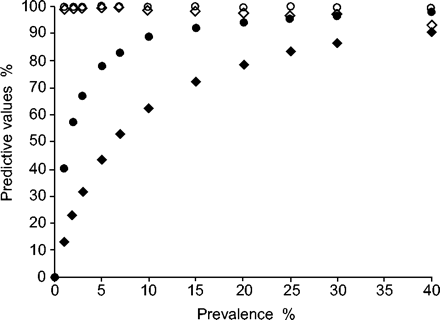
预测值的异烟肼(INH)和链霉素(SM)敏感性测试结果。○:异烟肼易感性;•:异烟肼耐药性;⋄:SM易感性;♦:SM阻力。数据取自3。

预测值的利福平(RFP)和乙胺丁醇(EMB)敏感性测试结果。□:RFP易感性;▪:RFP阻力;▵:EMB易感性;▴:EMB阻力。数据取自3。
药敏试验结果影响因素
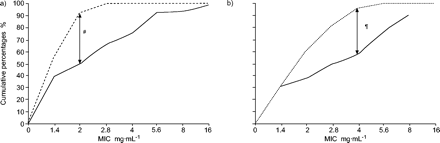
DST的解释方法和结果差异很大;然而,值得注意的是,为了获得临床病例管理、相关和可靠的结果的概率错误分类的临床感染或临床耐药菌株必须最小或缺席。为了达到这个要求,建议修复标准的最低抑制浓度(MIC)和1%的耐药的比例至关重要结核分枝杆菌菌株分离并未进行治疗的病人4,21。然而,主要药物抗性,这种方法包括自然阻力,会干扰。另一个方法是临床反应的压力轴承的比较所有可能的阻力水平,为了找到抵抗的临床相关的临界水平。这种方法似乎是理想的,但这是不现实的。由于这个原因,建议确定在体外标准,可以用来预测临床耐药性和磁化率与可接受的精度,通过测试定义良好的、有代表性的临床菌株结核分枝杆菌4,22隔离病人在严格控制之下,妥善记录临床设置。DST方法下的评估应该校准通过比较可能易感(PS)菌株的麦克风,源自对病人,可能耐药(PR)菌株的麦克风,来自病人显然与方案包含相应的药物治疗失败。累积的差异敏感PS和公关临床分离株之间的百分比(在不同浓度)是更大的在0.2µg·毫升−1异烟肼和40.0µg·毫升−1与招标书23;歧视力量值分别为75.8%和85.8%,(无花果3⇓和图4⇓)。在同一浓度,1%的关键抗比例可分辨的PS和公关最合理的药物,显示歧视权力RFP的异烟肼为77.1%和85.6%23。Mitchison24发现SM-resistant菌株歧视从敏感菌株16µg·毫升−1与52.4%的差异。Lefford和Mitchison22报道,乙硫异烟胺(乙)抵抗歧视µg·40.0毫升−146.7%的差别。它也是有趣的注意,最合理的标准实验室之间的阻力可能不同,即使他们应用相同的方法。EMB公关菌株从PS歧视菌株2µg·毫升−1韩国研究所的实验室的肺结核,首尔,韩国,当他们更好的区分4µg·毫升−1皇家医学院研究生在实验室,伦敦,英国,使用相同的介质和方法和测试相同的公关菌株(个人通信,D.A. Mitchison医学研究理事会单位结核病的实验室研究,皇家医学院研究生哈默史密斯医院,伦敦,英国;图5⇓)。这些数据似乎表明,临界浓度的差异可能是由于不同的易感性水平的PS菌株和测试环境之间的差距。阻力位公关菌株差异很大,除了RFP;因此,它是不可能确定一个合理的分界点没有仔细校准PS菌株的敏感性。这些研究清楚地表明,公关和PS菌株之间的歧视是更可靠的比其他药物异烟肼和RFP。同样清楚的是,DST的开发方法能够区分公关和PS的菌株是100%,事实上,不可行,因为技术变化所引起的物理化学测试不稳定的环境。
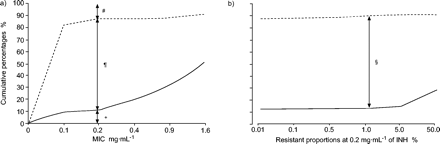
确定临界浓度和b)的关键耐异烟肼(INH)使用比例可能敏感(- - - - - -;可能n = 99)和耐药菌株(实线;n = 117)。麦克风:最低抑制浓度。#:13.1%耐药;¶:75.8%;+作为敏感:11.1%;§:77.1%。数据取自23。
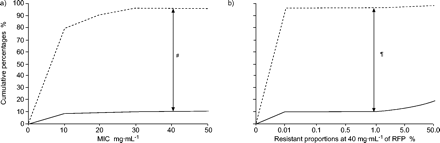
确定临界浓度和b)的关键抗利福平(RFP)使用比例可能敏感(- - - - - -;可能n = 99)和耐药菌株(实线;n = 108)。麦克风:最低抑制浓度。#:85.8%;¶:85.6%。数据取自23。
乙胺丁醇临界浓度之间的比较观察朝鲜研究所的实验室)肺结核、韩国首尔(韩国病毒可能敏感:- - - - - -,n = 104;可能英国耐药菌株(BPR):实线,n = 124),和b)皇家医学院研究生,英国伦敦(可能受到香港菌株:·····,n = 333;BPR: n = 106),应用相同的方法。麦克风:最低抑制浓度。#:41.9%;¶:38.8%。从个人获得的数据通信与D.A. Mitchison(医学研究理事会单位结核病的实验室研究,皇家医学院研究生哈默史密斯医院,伦敦,英国)。
最近的一项调查对当前实践DST在10超国家二线药物参考实验室显示重要的差异对于临界浓度的药物和耐药性的临界点25,凸显了需要标准化的方法和标准的目的优化DST结果的临床意义。
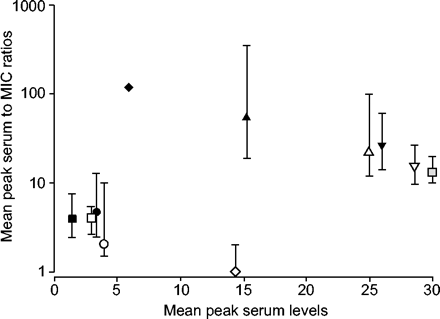
耐药性的发展选择性增殖的耐药突变体中存在一个野生杆状细菌的种群是由积极的初始大小乘以生物病变,药物暴露时间和药物浓度4,24,26,27。吸收、扩散到病变和维护水平的药物耐药性的出现都是重要的因素。异烟肼和RFP的磁化率测试结果相当可靠,显示血清浓度峰值在麦克风的100倍,而且它肯定是可以保持在一个相当高的浓度在整个治疗的病变,除非病人中断药物摄入量(图6所示⇓)27,28。相反,血清水平的峰值环丝氨酸,EMB,环丙沙星,氧氟沙星和乙接近中等收入国家(图。6⇓)。因此,在一些病人,药物在病变的抑制浓度可能是短的和/或药物可能在大部分时间保持subinhibitory水平。一般来说,DST结果后者药物显示低可靠性。
的许多新开发的DST方法没有仔细校准来确定在体外标准电阻与适当的临床样本,代表患者的临床结果在当前临床设置;相反,这些标准往往是任意选择使用实验室菌株。除非仔细进行校准,DST结果的临床意义尚不确定。
再现性的在体外DST的结果在很大程度上影响的物理化学环境测试4,28,这就需要适当的标准化和控制测试程序。可怜的再现性通常源于程序复杂;因此,它可以通过程序简化改进。
适当的培养液准备标准化是一个重要的先决条件获得可靠的DST的结果,因为数量(大小),色散和生存能力的生物培养液对DST产生重大影响的结果。频繁的亚文化可能扭曲菌株的药敏的水平和模式,相比与主文化。培养基必须允许足够的增长的接种生物;然而,当他们包含一些敌对的化合物或化学物质干扰药物作用,结果将是不可靠的,除非这些物质消除或最小化。药物的浓度变化合并中来自蛋白质绑定,热失活,失去各种大量的药物在过滤消毒,不完全溶解由于使用不当溶剂、不准确的计算能力和不准确的稀释。介质的pH值、孵化温度、培养时间也是很重要的因素,影响DST的结果。仔细的标准化和控制这些测试环境理化因素是至关重要的实现可接受的DST结果的再现性。
结论
药敏测试仍广泛使用的工具的选择有效的方法成功地治疗肺结核患者(特别是耐多药结核病),以及评价项目效率和发展的策略来应对耐药结核病的问题。然而,提供可靠的结果,药敏试验方法在评价常规使用必须仔细校准与临床分离株的代表结核分枝杆菌压力,为了确定在体外测试标准,可以用来预测,在最好的情况下,病人的临床结果。测试过程与最大简化屈服然后标准化结果与可接受的关于这些标准的再现性。
脚注
本系列之前的文章:没有。1:卡多纳·P-J Ruiz-Manzano j .的本质结核分枝杆菌潜在的细菌。欧元和J2004;24:1044 - 1051。2号:Rieder h .年度感染的风险结核分枝杆菌。欧元和J2005;25日:181 - 185。3号:Mitchison哒。耐药结核病。欧元和J2005;25日:376 - 379。
- 收到了2004年9月25日。
- 接受2004年10月6日。
- ©人期刊有限公司