文摘
基本原理Bedaquiline被分为一组药物治疗耐多药结核病(mdr - tb)由世界卫生组织;然而,全球新兴抵抗威胁到小说耐多药结核病治疗方案的有效性。
目标我们分析了现有和新兴bedaquiline抵抗bedaquiline-based耐多药结核病治疗,和风险因素与治疗失败和死亡联系在一起。
方法在横断面队列研究中,我们采用病人数据,全基因组测序(WGS)和表现型结核分枝杆菌复杂的(MTBC)隔离。我们可以检索基线分离从30.5%(62 203)的所有耐多药结核病病人bedaquiline摩尔多瓦共和国在2016年和2018年之间。这包括26患者来说,我们也可以检索一个后续的分离。
测量及主要结果在基线,所有容易bedaquiline MTBC隔离。26中可用的基线和随访患者隔离,4例(15.3%)患者怀有菌株的获得性耐bedaquiline治疗下,当一个(3.8%)病人是第二个bedaquiline-resistant菌株感染。治疗失败和死亡与腔的疾病有关(p = 0.011),和任何其他药物bedaquiline-containing方案WGS-predicted阻力位在规定的基准(或单位增加1.92,95%可信区间1.15 - -3.21;p = 0.012)。
结论耐多药结核病治疗基于bedaquiline需要功能背景方案来实现高治愈率和防止bedaquiline阻力的进化。小说耐多药结核病治疗bedaquiline需要及时和全面的耐药性监测。
文摘
Bedaquiline > 15%的阻力出现结核分枝杆菌复杂的菌株从后续分离获得耐多药结核病患者。骨干不足方案和空洞的疾病与治疗失败和死亡有关。https://bit.ly/2UHoVyG
介绍
结核病是一种通过空气传播疾病由细菌引起的结核分枝杆菌复杂的(MTBC)。结核病仍然是最具挑战性的全球健康问题之一:2019年估计有140万人死于这种疾病(1]。尤其是耐多药(MDR)一样,即。抵抗至少利福平和异烟肼,毁掉结核病控制的治疗结果差的尽管9到18个月或更长的治疗时间(2,3]。
基于系统回顾和荟萃分析的结果,世界卫生组织(世卫组织)修订的指导方针管理耐多药结核病患者的优先考虑氟喹诺酮类原料药、bedaquiline和linezolid(所有分为a组代理)2019年(2,4]。特别是最近推出了新型抗结核药物bedaquiline了远大前程的潜力减少死亡率(5耐多药结核病),缩短治疗时间(6),减少治疗失败率(7- - - - - -10),因此一直在管理耐多药结核病病人> 50个国家到目前为止(11,12]。另一个重要方面是,MTBC隔离被认为幼稚bedaquiline从未管理程序化的条件下,尽管最近的一项研究表明存在bedaquiline阻力可以引入药物在非洲南部[13]。
Bedaquiline是一种腺苷三磷酸酶(ATP)合成酶抑制剂专门针对蛋白质AtpE,一个跨膜ATP合酶的亚基。因此,突变atpE基因在生理上与bedaquiline电阻(14]。此外,突变Rv0678MmpS5-MmpL5外排泵的编码转录监管机构,和假定的脯氨酸氨基肽酶基因的突变pepQ(Rv3525c)显示为继发性耐药机制,重要的是,可以导致抗力移转与化学无关的人B组剂氯法齐明[6,15- - - - - -18]。在临床分离的突变Rv0678似乎与变量相关联的主要resistance-conferring机制最低抑制浓度(麦克风)和经常在变量检测频率19- - - - - -26]。值得注意的是,Rv0678突变通常发生在结合隔离/克隆缺乏规范化bedaquiline突变和氯法齐明resistance-associated基因,即。hetero-resistance [19- - - - - -22,24,27]。现有和新兴抵抗bedaquiline治疗方案失败的担心失去这个新的一线药物对耐多药结核病[4,26,28,29日]。
我们试图调查事件bedaquiline电阻采集接收bedaquiline-based联合治疗耐多药结核病患者和风险因素与治疗失败和死亡联系在一起。我们雇了一个遍及全国的横断面队列研究和执行细菌全基因组测序(WGS)、表现型和流行病学分析调查MTBC隔离和耐多药结核病病人bedaquiline摩尔多瓦共和国(一个全球耐多药结核病负担最高的国家之一的国家(1]),在2016年和2018年之间。
材料和方法
选择接受bedaquiline的患者在2016年和2018年之间
使用国家结核病电子数据库(Sistemul Informațional de Monitorizareși Evaluare al Tuberculozei /结核病监测和评价信息系统(SIMETB))在摩尔多瓦共和国,我们回顾性所有耐多药结核病患者开始bedaquiline-containing治疗方案在2016年1月1日和2018年12月31日之间,并至少有一个MTBC隔离(之前或之后开始这段治疗)存储在国家结核病参比实验室的生物在Chişinău,摩尔多瓦共和国。病人隔离来自全国其他三个实验室(藏缅语、Vorniceni Bender)不定期存储,并没有被纳入本研究。表型常规药敏试验(DST)结果结核病和耐多药结核病抗生素、人口和临床资料包括从SIMETB提取治疗方案和结果。
表型抗菌药物敏感性测试
所有隔离,我们确定增长0.5毫克·L−1,1.0毫克·L−1(对应于临界浓度)和2.0 mg·L−1每个bedaquiline、氯法齐明linezolid使用Bactec MGIT 960系统(美国,正欲)。常规药敏试验对其他抗生素进行960年MGIT使用世卫组织建议的临界浓度,根据制造商的说明和指示的指南(30.]。处理细节中可以找到补充的方法。
全基因组测序
中提取DNA(见补充的方法97年)结核分枝杆菌分离获得71耐多药结核病患者接受bedaquiline-containing方案受到WGS Borstel研究中心,德国的最小平均基因组覆盖率×50,使用paired-end DNA库和Illumina公司技术(Nextera-XT和NextSeq500)根据制造商的指示(美国Illumina公司)。Fastq文件(原始测序数据)提交给欧盟加入核苷酸存档(数字中提供补充表S1)和映射到结核分枝杆菌H37Rv参考基因组(基因库ID:NC_000962.3)使用MTBseq管道[31日]。简单地说,我们认为突变(单核苷酸多态性(snp),插入和删除)在92个基因与耐药32),由至少一个读入两个正向和反向定位,和一个读调用phr⩾20分的等位基因。基因型的阻力预测的基础上进行策划突变目录在超国家Borstel参考实验室研究中心,根据2020年7月3日信息。基于WGS结果分类MTBC隔离极耐药(XDR;即。MDR加上额外的抵抗任何氟喹诺酮类和至少一个注射药物)直到2020年12月,根据世界卫生组织的分类和pre-XDR (即。MDR加上额外的抵抗任何氟喹诺酮类或至少一个注射药物)。
统计数据
预测消极的治疗结果和优势比使用单变量逻辑回归进行分析。优势比为应急表与零细胞计数纠正使用Haldane-Anscombe方法增加0.5到每一个细胞。病人的年龄(非正态分布)比较使用Mann-Whitney U-tests;其他变量描述补充表S2使用确切概率法进行了比较。
道德
没有物理干预发生与患者和收集的所有信息是匿名来源。研究机构审查委员会批准的协议是Phthisiopneumology研究所的“Chiril Draganiuc”,基希讷乌,摩尔多瓦共和国(# 1/07.2019)。
结果
研究人群
2016年1月1日至2018年12月31日,2967例耐多药结核病治疗摩尔多瓦共和国发起的(其1413新和1554例)。总共有203(6.8%)的所有耐多药结核病患者接受bedaquiline作为抗结核治疗方案的一部分(图1)。在这项研究中,我们可以获取MTBC文化在国家参考实验室在摩尔多瓦Mycobacteriology从82年的203名患者(40.4%);文化从剩余的121名患者后无法使用常规诊断(图1;参考材料和方法)。此外,MTBC文化从11个病人未能增长或被污染,和九病人我们只能收到一个后续文化,导致62(30.5%)的203个患者基线MTBC隔离,开始之前bedaquiline-containing耐多药结核病疗法(图1)。
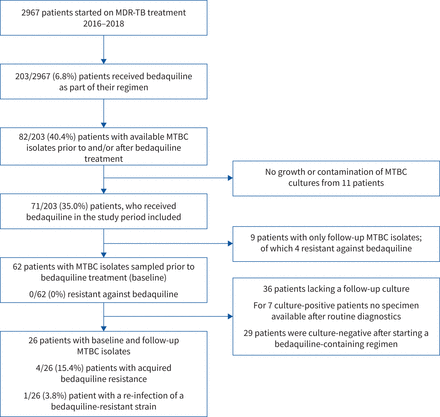
研究流程图。耐多药结核病:耐多药结核病;MTBC:结核分枝杆菌复杂。
这群由18个新和其44例;39岁年龄中位数(四分位范围(差)34-45年)。大多数患者HIV-seronegative 62)(54例(87.1%),诊断为空洞的疾病(45岁,72.6%)和男性(50,80.6%)。
没有观察到的差异为特征的患者不包括在随后的分析(由于缺乏MTBC文化,或只后续文化)在住宅方面,性别、年龄、显微镜结果,病例定义,艾滋病毒状况和治疗结果(p > 0.09;补充表S2)。
大约一半的患者感染MTBC血统2隔离(35(56.5%)的62个),而其他患者感染MTBC血统4隔离(27岁,43.5%)。隔离其他MTBC血统并不确定在我们的耐多药结核病组(补充表S1)。
基于WGS结果,62(32.3%)的患者分为pre-XDR (补充表S1),31(50.0%)列为XDR bedaquiline-containing开始之前的治疗方案。电阻比例个人药物,根据WGS如下:62(100%)的62链霉素,41(66.1%)乙胺丁醇,44(71.0%)吡嗪酰胺,37(59.7%)氟喹诺酮类原料药、45卡那霉素(72.6%),15(24.2%)阿米卡星,14(22.6%)卷曲霉素,47(75.8%)乙硫异烟胺,16 (25.9%)para-aminosalicylic酸和8(12.9%)环丝氨酸(补充表S1)。在至少五个抗生素的个性化治疗方案,患者服用的中值(差0.75 - -2.0)WGS-predicted耐药性在基线(补充表S1)。
分析的时候,10(16.1%)的62名患者仍在治疗或失访。剩下的52名患者,37个(71.2%)被认为是治愈(即。没有临床和微生物疾病复发的迹象,在治疗后6个月完成),3(5.8%)死亡,12例(23.1%)患者治疗失败的迹象,即。没有负面文化在8个月的治疗(补充表S1)。治疗失败(27.0%)和死亡的比例(8.2%)比较在患者被排除在分析(p > 0.71);补充表S2)。
在下一节中,我们首先描述bedaquiline resistance-associated突变及其产生的表型。然后我们详细调查事件的新兴bedaquiline阻力在26基线和随访患者隔离,然后分析与消极的治疗结果相关的因素。
表型和基因型的抵抗bedaquiline
我们确定了9个MTBC隔离与突变基因atpE和/或Rv0678哪一个孤立发生了变异atpE只有6分离的突变Rv0678只有和两个分离的突变基因(表1)。八MTBC隔离有bedaquiline麦克风⩾2.0 mg·L−1因此测试抗960年MGIT;一个带有两个突变的隔离(汽车- 84)Rv0678测试容易bedaquiline(麦克风1.0 mg·L−1)(表1,补充图S1)。值得注意的是,我们发现在七隔离多个突变atpE和/或Rv0678在不同的频率,表明不同的亚种在这些患者的存在。所有bedaquiline-resistant隔离后续分离从包含耐多药结核病患者暴露于bedaquiline方案77 - 451天(表1)。
新兴bedaquiline阻力
在26患者可用MTBC隔离之前bedaquiline管理后,基线和随访隔离不同最大的四个单核苷酸多态性,而四个(15.4%)病人可能是第二个隔离感染26 - 1126相比,单核苷酸多态性差异各自的基线分离(补充表S1)。
总共四个(15.4%)病人隔离获得性耐bedaquiline 26个90年后,159年、348年和451年的日子bedaquiline管理局(表1)。一个后续的分离与突变(病人29)atpEp。我66年米(97% frequency) was phenotypically bedaquiline-resistant, but clofazimine-susceptible (表1)。第二次随访隔离病人(12)进行三个突变基因Rv0678与变量的频率(p。D5fs (57%), p。G24D(19。8%) and p.S64fs (13%)). Another two follow-up isolates acquired the mutationsatpEp。一个63年P(25%) in combination withRv0678p。年代64fs (2%) (patient 2), and the combinationatpEp。E61年D(28%),atpEp。我66年米(3%),Rv0678p。年代63年fs (5%) and p.S64fs (44%) (patient 57;表1)。
没有额外的药物抗性出现在bedaquiline-containing治疗方案,除了病人56,后续分离获得的突变rrsg。1484g/t in the 16S rRNA gene mediating cross-resistance against the second-line injectable drugs kanamycin, capreomycin and amikacin (补充表S1)。然而,我们发现一个孤立,几乎失去了表型抵抗所有二线注射药物以及一个氟喹诺酮类耐药性调停突变(病人2;补充表S1)。患者的基线分离2怀有突变rrs1401 a / g(63%)和gyrAp。D94G(61%) in combination withgyrAp。年代91P(44%). In the follow-up isolate that tested susceptible to all second-line injectable drugs, the mutationsrrsg。1401 a/g andgyrAp。D94Gwere reduced to a frequency of 4% and 0.5%, respectively. In contrast, the mutationgyrAp。年代91Pincreased to a frequency of 96% (补充表S1)。
在四个病人MTBC不同毒株感染,患者37 bedaquiline-resistant毒株感染携带突变Rv0678p。T58Pat a frequency of 100%. Although the second isolate had the same genotype (lineage 2.2.1/Europe/Russian W148 outbreak), a genetic distance of 26 SNPs compared to the baseline isolate clearly pointed towards a re-infection (表1,补充表S1)。
风险因素bedaquiline-based耐多药结核病治疗的失败
确定风险因素的bedaquiline-based疗法,我们为一个消极的结果,分析预测即。为52人(83.9%)死亡或治疗失败,62患者提供治疗的结果数据。在单变量逻辑回归分析,我们包括以下因素:MTBC血统,性别、病例定义,XDR,空腔胸片,艾滋病毒状况、年龄和数量的药物和预测阻力(以下也称为“活性药物”)的一部分bedaquiline包含耐多药结核病治疗方案(表2)。我们发现腔的疾病与负相关(p = 0.011)的治疗效果。此外,越来越多的不活跃的药物治疗失败的可能性增加(或单位增加1.92,95%可信区间1.15 - -3.21;p = 0.012) (表2,图2)。同样,大多数方案包括抗生素WGS-predicted阻力位在基线和消极的结果患者有更多的活性药物(平均2.33)包含在他们的bedaquiline-containing方案相比,患者积极治疗结果(平均1.27不活跃的药物;p = 0.018, Mann-Whitney紫外线测试)。
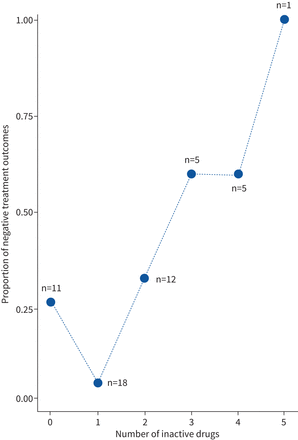
比例的消极的治疗结果,相对于使用的药物数量尽管在基线预测阻力,摩尔多瓦共和国的病人接受bedaquiline和至少四个额外的药物作为耐多药结核病的一部分方案(2016 - 2018)。数据显示病人每一类。
讨论
在这个横断面队列研究中,我们报告bedaquiline电阻采集> 15%的耐多药结核病病人bedaquiline作为他们的治疗方案的一部分,并提供后续的文化。消极的治疗结果的几率增加,蛀牙和无效的药物包括在方案的数量。然而,尽管其大量的病例和扩展耐药性资料、bedaquiline-based方案实现高治愈率(71%)在我们的病人群体,这也反映在整个低数量的积极随访文化。
新兴抵抗bedaquiline被描述的病人之前(19- - - - - -25,28,29日]。此外,高麦克风在病人隔离那些从未接触过bedaquiline(和/或氯法齐明)可能危及目前支持耐多药结核病治疗方案的有效性(13,19- - - - - -25,28,29日]。新的信息从这项研究中,所有可用的基线分离bedaquiline-susceptible,表明bedaquiline-containing疗法的成功依赖于一个功能背景方案不包括下属抗生素抗性的管理(4]。与治疗结果相关的另一个重要因素是肺空洞的存在,这进一步促进耐药性的出现很可能由于细菌负荷(34- - - - - -37]。大蛀牙可能会阻碍药物在到达中央病变包含最高的细菌负荷(37]。例如,氯法齐明是无法达成的坏死中心干酪的病变,和bedaquiline积累,而在细胞肉芽肿的地区,而linezolid和莫西沙星有效穿透所有病变类型(36,38,39]。因此,蛀牙提供微环境感染MTBC应变与变量药物浓度,特别是bedaquiline水平可能会暂时低于有效浓度。这种改变微环境可能选择不同的亚种bedaquiline-resistant克隆,但易感细菌仍缺乏任何规范的抗性基因突变(Rv0678, atpE,pepQ),在我们的研究和观察到以前19- - - - - -22,24,27]。
肉芽肿的复杂病理,药物动力学和药效学通常不被认为是在常规临床实践。然而,快速和全面的DST是个性化的耐多药结核病治疗的关键(40]。吡嗪酰胺耐药性,例如,不是经常在许多耐多药结核病高负担国家,执行和氟喹诺酮类原料药可能仍然给病人尽管证明当没有其他抗生素的耐药性是可用的(个人通信;Aliona大卫,Chiril Draganiuc Phthisiopneumology研究所基希讷乌,摩尔多瓦共和国)。然而,我们展示bedaquiline时阻力发展的直接风险管理在背景部分无效的方案。这是加剧了这一事实rifampicin-resistant结核病和耐多药结核病的诊断检查是目前受限于缺乏快速(即。sputum-based)基因型的测试,以排除抵抗组药物bedaquiline和linezolid [18]。新方法如早期有针对性的下一代测序,如。使用Deeplex试验[41),甚至WGS MTBC基因组直接从病人标本(42]可能补充确认表型DST进一步改善管理耐多药结核病患者的高负担国家比如摩尔多瓦共和国。
通用DST是一个重要的指标,但不是唯一的方法来减少耐药性发展治疗的风险。目前世卫组织的建议管理耐多药结核病提供建议对某些情况下潜在的药物抗性或不耐受抗结核药物,并为手术提供建议作为辅助治疗选项(43]。不幸的是,在Moldovian设置,二线治疗方案的设计是由药物的可获得性。手术要根据世卫组织的建议和个人决策的基础上,特别是在空洞的疾病患者。此外,可怜的中断以及患者拒绝治疗依从性和治疗药物可能导致bedaquiline-resistant菌株的选择。因此,提高患者对药物治疗依从性的重要性的认识和常规药物供应是至关重要的设计有效的耐多药结核病治疗和减少抗性进化的风险。
然而,bedaquiline成本高,缺乏证据在药品安全,在副作用方面的经验有限,有时官僚壁垒进一步复杂化的编程实现bedaquiline在许多耐多药结核病高负担设置(44]。这些因素的原因实际上只有203名患者接受bedaquiline摩尔多瓦共和国在研究期间2016年至2018年,在这一段时间内所有符合条件的耐多药结核病患者相比。bedaquiline谁认可后作为一个整体耐多药结核病药物在2018年8月(45),bedaquiline成为对于大多数所有耐多药结核病患者可用。
这个横断面队列研究有一定的局限性。我们只能从35%的检索MTBC隔离病人bedaquiline摩尔多瓦共和国在2016年和2018年之间。这强调普世文化的直接好处和DST为未来的研究;特别是,系统的生物MDR MTBC菌株耐药性调查将提供至关重要的信息。然而,抽样MTBC隔离在这项研究之前发生表型和基因型的调查并没有偏向bedaquiline阻力。由于整体文化快速转换时间下bedaquiline治疗,因此缺乏后续文化对于许多病人,获得bedaquiline阻力主要是观察患者更长的文化转换时间。此外,空洞的疾病与消极的治疗结果,但也可能是导致抗生素耐药性的出现在治疗期间,和需要考虑混合因素对于任何阻力之间的联系和治疗结果。
总之,我们表明,出现在> 15%的MTBC耐bedaquiline株耐多药结核病患者提供细菌隔离之前和期间bedaquiline疗法。耐多药结核病治疗不足数量的活性药物和空洞的疾病被认为是治疗失败和死亡的危险因素在这个队列。获得足够的治疗方案基础上提供的信息全面和及时的基因型和表型数据的关键改善耐多药结核病患者的治疗结果,避免在循环MDR-MTBC耐药性菌株的进化。
补充材料
可共享的PDF
确认
我们感谢Fenja两挚友Niemann,凡妮莎·莫尔,船底座哈恩,挚友Struve-Sonnenschein,安雅Ludemann和Darshaalini Nadarajan(德国研究中心Borstel Borstel)优秀的技术援助。
脚注
可以从本文的补充材料www.qdcxjkg.com
作者的贡献:Heyckendorf和m .默克研究构想。大肠Chesov执行最低抑制浓度测定。F.P.毛雷尔和s·安德烈斯支持的实现在摩尔多瓦和药敏测试诊断提供参考。s . Niemann c . Utpatel和i Barilar执行全基因组测序和分子耐药性的预测。大肠Chesov和m .默克分析全基因组测序数据。e . Chesov m .默克和m . Reimann执行统计分析。e . Chesov d . Chesov Heyckendorf和m .默克起草了手稿。所有作者取得了实质性的知识贡献,修订后的手稿,并最终批准。
利益冲突:大肠Chesov没有披露。
利益冲突:d Chesov没有披露。
利益冲突:F.P.毛雷尔没有披露。
利益冲突:安德烈斯没有透露。
利益冲突:c . Utpatel没有披露。
利益冲突:即Barilar没有披露。
利益冲突:a .多没有披露。
利益冲突:m . Reimann没有披露。
利益冲突:美国Niemann报告赠款从2167年EXC精密医学炎症,赠款从莱布尼茨科学校园进化医学的肺、赠款从德国感染研究中心,在进行这项研究的。
利益冲突:c·兰格报告个人费用从基耶西,基列,詹森,诺华,Oxfordimmunotec Insmed,外提交的工作。
利益冲突:诉Crudu没有披露。
利益冲突:j . Heyckendorf没有披露。
利益冲突:m .默克没有披露。
支持声明:这个工作已经由保健协会(共同行动反对艾滋病/结核病/丙肝病毒在欧洲的地区),欧盟的地平线2020研究和创新计划,授予825673号,德国卓越集群精密医学(EXC 2167),慢性炎症感染研究中心和德国。
- 收到了2021年3月1日。
- 接受2021年8月18日。
- 版权©2022年作者。
这个版本分布在创作共用署名非商业性许可证的条款4.0。商业生殖权利和权限接触权限在}{ersnet.org















