摘要
根据国际指南,建议对慢性肺病患者,包括特发性肺纤维化患者进行肺康复治疗。然而,间质性肺疾病(ILD)患者的数据有限。我们研究了住院肺康复对ILD患者功能状态和生活质量的影响。
我们评估了402例连续入肺康复中心(1999-2010)的ILD患者。所有患者都进行了标准化的肺康复计划,包括肺功能检查、血气分析、6分钟行走试验(6MWT)、呼吸困难评分和健康相关生活质量问卷(36项简短健康调查;SF-36)入院和出院。
平均肺康复时间为30±1天。6MWT距离提高46±3米(308±6米)与354±6米;p < 0.001)。呼吸困难评分没有变化。肺功能测试显示肺活量略有改善(+1±0%;P = 0.002)。SF-36问卷显示,所有8个亚分值以及身心健康汇总分值都有所增加(身体6±1分,p<0.001;心理健康10±1分,p<0.001)。此外,有肺动脉高压征象的患者也受益于肺康复。
在一个大的ILD患者队列中,肺康复对功能状态和生活质量有积极的影响。考虑到这一患者群体的治疗选择有限,肺康复似乎是一种有价值的辅助治疗。
简介
间质性肺疾病(ILDs)包括多种多样的诊断,包括但不限于特发性肺纤维化(IPF)、急性和慢性间质性肺炎、结缔组织疾病相关的ILD (CTD)和结节病。病理学上,ild的特征是累及肺实质,不同程度的炎症和纤维化导致限制性生理和气体交换受损。临床上ILDs的特点是用力时呼吸困难、运动耐受性有限及干咳[1,2].呼吸困难加重和运动能力下降导致患者出现残疾和与健康相关的生活质量受损[1].治疗方案通常有限,对生存期和HRQL的影响尚未得到证实,且存在重大风险和副作用[3.].
肺康复被定义为"对有症状且日常生活活动经常减少的慢性呼吸道疾病患者采取的一种循证、多学科和综合干预措施" [4].全面的公共关系计划不仅包括有氧训练、力量和耐力训练以及呼吸疗法,还包括教育讲座、营养干预、改善自我管理和生理支持的行为矫正技术[3.].
美国胸科学会(ATS)/欧洲呼吸学会(ERS)的共识报告支持在慢性呼吸道188bet官网地址疾病的管理中使用PR,而不管潜在疾病是什么[4].在慢性阻塞性肺疾病(COPD)患者中广泛报道了PR的益处,假设这些建议也适用于患有其他肺部疾病的受试者[4,5].PR在COPD患者中的益处被报道为减少呼吸困难,增加运动耐力,改善HRQL和降低医疗成本[5- - - - - -9].然而,支持ILD患者使用PR的数据很少,且PR在ILD患者中的作用在很大程度上尚不清楚。虽然COPD和ILD均存在通气限制和骨骼肌功能障碍,但肺气体交换和循环因子受损可能在ILD患者中更为重要[10- - - - - -12].
到目前为止,只有少数研究调查了住院和门诊PR对ILD患者的影响。不幸的是,这些研究都没有纳入足够数量的患者,以最终证明具有临床意义的益处。然而,最近的ATS/ERS/日本呼吸学会/拉丁美洲胸科协会IPF官方循证指南的作者建议对大多数IPF患者进行PR(弱推荐,低质量证据)[13].因此,作者建议进一步调查。因此,我们研究的目的是评估专科中心的住院PR对大量ILD患者的影响。
方法
患者群体和研究设计
对1999年1月至2010年5月在Schoen Klinik Berchtesgadener Land (Schoenau am Koenigssee, Germany)住院的440例ild患者进行了分析,这些患者包括IPF、胶原性血管疾病、职业性肺病、结节病、超敏性肺炎和其他形式的特发性间质性肺炎。402例(91.4%)患者入选,38例(8.6%)患者因急性感染性疾病、心力衰竭、不遵守、无法遵循方案或缺失数据而被排除。根据ATS/ERS特发性间质性肺炎国际共识分类进行诊断[14].数据来自前瞻性维护的医疗记录和计算机化数据库。该研究是根据路德维希马克西米利安大学(德国慕尼黑)当地医学伦理委员会进行的。
患者参加了标准化的住院PR计划(德国卫生系统目前没有为ILD患者提供门诊PR计划)。入院时,所有患者都接受了基线检查,包括:完整的病史和体格检查;静息心电图;实验室检查;血气分析;肺功能检查;六分钟行走试验(6MWT);视觉模拟评分法(VAS)测定6MWT前后呼吸困难程度;以及通过36项简短健康调查问卷(SF-36)测量的健康状况。出院前1天进行同样的调查。 Admission data were compared to discharge data.
肺部康复计划
患者接受了标准化的住院PR计划,包括:5小时的个人定制和监督的运动训练和30分钟的呼吸练习,每周进行4 - 5次;参加有氧运动和呼吸练习,每周五次,每次30分钟;每周有三次小组教育。PR根据患者状态和估计的运动能力进行个性化。运动训练包括有氧运动(跑步机,固定自行车或类似的器械)和阻力训练(轻重量,阻力带,等。).呼吸训练包括呼吸技巧(追唇式、控制式和膈式呼吸)、起搏和能量保存。逐渐增加PR的强度和持续时间,以建立耐受力和信心,目标是在每个锻炼期间达到最大耐受负荷。如果观察到氧饱和度降低,则给予补充氧以维持氧饱和度>90%。
教育课程旨在促进自我管理,包括自我用药、感染和病情加重的管理、呼吸困难、氧气的使用、恢复日常生活活动以及维持和改善身体功能。如果需要,患者接受心理支持。
评估
根据ATS/ERS推荐值测量肺活量和身体容积描记术(Master Screen Jaeger,维尔茨堡,德国),并将结果与ATS/ERS的预测值进行比较[15,16].6MWT按照ATS的建议进行[17].通过VAS(0-10)获得可感知的呼吸困难。
使用SF-36问卷评估HRQL [18].SF-36是一份包含36个项目的健康状况问卷,包括八个领域(身体功能、身体疼痛、身体角色功能、一般健康认知、活力、社会/情感角色功能和一般心理健康)和两个组成部分的总结评分(身体和心理健康,每个评分都来自八个领域评分中的四个)。SF-36健康调查项目转换为0-100量表,量表采用李克特总分评分法[19].
从转诊医院的病历(心导管检查(50%肺动脉高压组患者)和转诊医院和/或康复诊所的超声心动图)中获得右心失代偿或衰竭的迹象。根据ERS指南,患者被认为受到PH值的影响[20.],右心导管时平均肺动脉压≥25 mmHg或至少满足以下两项超声心动图参数:收缩期经尖瓣压力梯度>35 mmHg,峰值三尖瓣反流速度>2.8 m·s−1三尖瓣环形平面收缩偏移≤17 mm,右心房表面积>27 cm2.
统计分析
描述性统计报告为均数±扫描电镜.采用Kolmogorov-Smirnov检验检验数据的分布,表明所有数据都符合正态分布。使用非配对t检验比较组间人口统计学数据。使用配对t检验评估PR之间或之后的组内和组间变化。统计软件包(SPSS 18.0 for Windows;SPSS Inc.,芝加哥,伊利诺伊州,美国)用于所有统计分析。报道的p值为两面,p<0.05为有统计学意义。
结果
病人群
研究人群包括402例进行PR的ILD患者,平均PR持续时间为30±1天。基线特征总结于表1.参与者平均年龄60±1岁(21-89岁)。202例(50%)患者有IPF确诊模式,21例(5%)患者有IPF以外的特发性间质性肺炎(非特异性间质性肺炎,隐源性组织肺炎),59例(15%)患者有过敏性肺炎,50例(12%)患者有结节病,24例(6%)有与CTD相关的ILD, 46例(12%)有不同病因的ILD,包括骨髓移植后药物诱导或放射源性纤维化或来源不明。299例(74%)患者被列入肺移植,111例(28%)患者有记录在案的PH征候,80%的患者接受长期氧治疗(LTOT),平均肺活量(VC)预测为54±1%。
6 mwt参数
入院和出院期间共有6MWT 369对,33对(8%)因病情加重、心力衰竭和要求移植而缺失。均值±扫描电镜(范围)入院时基线6分钟步行距离(6MWD)为308±6 m (5-590 m),出院后PR基线为354±6 m (10-646 m) (表2,图1).变化为46±3 m (-146 ~ 328 m),为基线值的15% (p<0.001) (表2).50例(14%)患者因急性加重、心脏失代偿等多种原因出现PR后6MWD下降(n = 10下降≥50 m, n = 40下降<50 m)。319例(86%)患者在PR期间出现6MWD增加(n = 153例增加1-50 m, n = 103例增加50-100 m, n = 47例增加101-150 m, n = 16例增加>151 m)。在入院和出院期间,VAS运动前后的差异无统计学意义(表2).
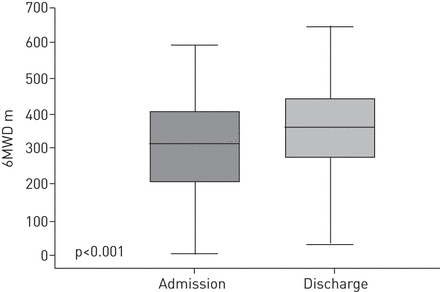
均值±扫描电镜入院(308±6 m)和出院(354±6 m)的6分钟步行试验(6MWT)显示变化为+46±3 m(15%)。盒状和须状图显示入院和出院时6MWT的比较。水平线显示中位数,盒边显示第25和第75百分位,胡须显示距离盒子1.5个盒子长度内的最小和最高值。6MWD: 6分钟步行距离。
与健康有关的生活质量参数
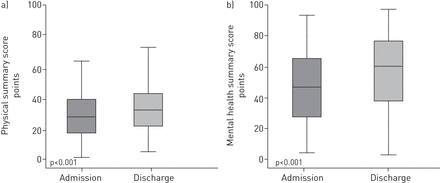
350例患者完成入院和出院SF-36问卷,52例患者(13%)缺失。入院时平均身体健康总成绩为31±1分,出院时为37±1分;入院时平均心理健康总成绩为47±1分,出院时为57±1分。中显示所有入院和出院分值表2.SF-36问卷分析显示,所有8个亚分值以及身心健康汇总分值均显著增加(p<0.05)(身体:6±1,p<0.001;心理10±1,p<0.001) (表2,图2).
入院和出院时的健康相关生活质量。盒状图和须状图显示了a)入院和出院时36项简短健康调查(SF-36)问卷的身体总成绩和b)心理健康总成绩的比较。均值±扫描电镜身体综合得分从31±1分增加到37±1分,心理健康综合得分从47±1分增加到57±1分,变化幅度为10±1分。横线为中位数,盒边为第25和第75百分位,须须在距离箱体1.5个箱体长度范围内最小和最高。
变化的预测因素
在测试的变量(年龄、性别、体重指数、吸烟史、使用LTOT、基线用力肺活量(FVC)、基线6MWD和基线VAS)中,只有基线6MWD是6MWD变化的显著预测因子,但不是SF-36评分改善的变化预测因子。基线6MWD越高,6MWD的改善越小(p<0.01) (图3).
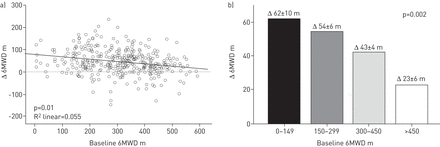
基线6分钟步行距离(6MWD)是肺康复改善的预测指标。a)积分显示入院和出院的6MWD差值(Δ),取决于入院时的6MWD。b)入院和出院之间6MWD的平均变化依赖于基线6MWD。
肺动脉高压对PR预后的影响
有和无PH症状患者的基线人口学特征在统计学上无差异。无PH值组的肺功能参数(血气分析和肺容量)在PR期间得到改善,而在有PH值征象的ILD患者中,只有VC得到改善(表3).未受PH影响的患者SF-36生理和心理健康亚分值有显著改善,而有PH迹象的患者仅能观察到心理健康亚分值有显著改善。入院时有PH征候的患者6MWD明显低于无PH征候的患者(277±12 m与322±8米;P = 0.001)。出院时,两组均有显著改善(p<0.001) (PH: 313±12 m与然而,与没有PH征象的患者相比,有PH征象的患者6MWD的绝对增加较小(36±6 m)与48±3米;P = 0.045) (表3).
讨论
我们评估了一个专门中心的住院患者公关项目对ILD患者的影响。我们的数据表明,PR对这些患者有益,似乎是一种有价值的辅助治疗。我们的结果显示,肺功能参数在PR前后有微小但具有统计学意义的改善。更重要的是,我们观察到功能状态和HRQL都有显著改善。这种益处与年龄、性别、潜在疾病或基线肺功能无关。此外,我们的数据表明,有PH症状的患者也受益于住院患者PR;然而,在较小的程度上。这一发现与Mereles等.[21)的研究表明,即使是晚期肺动脉高血压患者也可以通过专门的PR得到改善。
PR被广泛接受用于COPD患者,因为许多研究证明了在运动耐力、减少呼吸困难、改善HRQL和降低医疗成本方面的益处[5].在ILD患者中使用PR也有很好的理由。运动训练提高有氧能力、肌肉力量和柔韧性,有助于减少运动时的呼吸困难,改善功能状态。此外,PR具有心理社会益处,有助于患者了解自己的疾病,并可能减轻焦虑和抑郁[22].由于这些优势,人们普遍认为间质性肺病患者可能受益于PR。然而,只有少数研究调查了PR在这一人群中的效果,大多数已发表的研究评估了门诊PR方案。
我们观察到血气分析和肺功能参数有微小的、统计学上显著的改善,这与其他已发表的研究一致[10,23].虽然这些改善在统计学上是显著的,但其临床相关性可能可以忽略不计。关于潜在的病理生理学,这也与我们对30天PR计划的潜在影响的预期一致。
我们证明了6MWD的显著改善为46±3米,是基线值的15%。不同类型间质性肺病基础疾病(如.IPF,超敏性肺炎)我们没有发现PR前后6MWD的显著改善。迄今为止,只有少数研究调查了PR对ILD患者6MWD的影响;在所有这些患者中,PR都是作为门诊项目进行的。N西山贵子等.[23]在6MWD中观察到46 m的PR效应,而Holland等.[24]报道了ILD患者的6MWD平均增加35米,在34名IPF患者的亚组分析中增加了25米。Ferreira等.[22在他们的研究中,113名ILD患者和Swigris等.[25]在对21例IPF患者的研究中记录了6MWD改善61米。相反,K小津等.[10]发现36例IPF患者的6MWD仅增加了16 m。根据肺功能参数,与我们的研究人群相比,所有这些研究中纳入的患者的ILD较晚期,LTOT比例较低(表4).
在ILD中,6MWT的最小临床重要差异(MCID)仍在争论中。在COPD患者中,54米的距离被确定为MCID,尽管最近这一值受到了质疑,在这一组中MCID的阈值可能更低(Puhan等.[26]建议35米)[27].基于822名IPF患者的大队列,根据所采用的统计方法,计算出6MWD的MCID为24-45 m [28].这与之前对Holland等.[29他们认为29-34米范围内6MWD的改善与实质肺疾病患者的临床相关wigris等.[30.]他计算出6MWD的MCID为28米。因此,6MWD提高46米是讨论的最高MCID之一,反映了我们患者运动能力的有意义的提高。与之前引用的研究人群相比,我们必须强调的是,我们的299例患者(74%)被列入肺移植。这清楚地证明了即使在末期ILD患者组,住院患者PR也有效。
在我们的研究中,我们可以证明基线6MWD是PR后6MWD变化的重要预测因子。有趣的是,与COPD患者的数据一致,基线越低,患者改善的可能性越大。较低的6WMD基线与较低的FVC基线、总肺活量和使用LTOT相关。这一观察强调,患者,尤其是那些严重损伤的患者,可能从PR中获益。这一观察略有缺陷,因为有PH迹象的患者基线6MWD较低,改善较少。然而,即使在这个亚组中,观察到的6MWD增加仍然在假设的MCID范围内。
我们观察到,较低的基线6MWD预示着较高的PR收益,这与Ferreira等.[22].然而,PR对高基线6MWD患者也有效。我们的数据证实了这一点,显示6MWD改善,在MCID范围内,即使在高基线6MWD患者(图3 b).
在目前的研究中,使用VAS在运动前后对呼吸困难的评分没有显著变化。这与COPD研究的经验相反,COPD研究显示呼吸困难评分有所改善[5].我们推测,与COPD患者相比,ILD患者以最大可能的行走能力更快地达到最大呼吸困难,与行走距离无关。然而,由于不同研究的数据相互矛盾,IPF患者的呼吸困难评分仍存在争议[10,22- - - - - -25].
除了提高运动能力外,PR的另一个重要方面是提高HRQL。我们观察到一种由SF-36问卷测量的不良健康状况模式,该模式在ILD患者中已得到很好的确立[31].在目前的研究中,我们注意到SF-36的总成绩(身体和心理健康)以及所有八个亚分数都有统计学上的显著改善。在ILD患者中,SF-36问卷中有临床意义的变化尚未得到明确证实,但一般而言,SF-36总结评分增加5分被认为是MCID [32].因此,我们的数据显示SF-36的所有次评分和总结性评分都有显著的临床重要改善。我们的观察与一些已发表的研究是一致的[8,23,31,33],而其他人则没有在HRQL中检测到PR的任何影响[10,24,25].N这个地方et al。[31]在他们的ILD患者组中,完成PR后焦虑和抑郁显著减轻。一些调查,包括我们的研究,已经注意到PR参与者在心理健康方面比身体健康方面有更大的改善。更有趣的是,呼吸困难是决定ILD患者HRQL的最重要因素[34].虽然在我们的研究中,入院和出院期间的呼吸困难评分没有差异,但我们推测,身体能力的提高导致了更好的健康感觉,因为在PR之前,大多数患者声称身体能力下降。
有一些重要的局限性值得注意。首先,目前的研究是一项开放的临床非随机研究,没有对照组。其次,由于研究时间较长,不能排除工作人员或培训方式以及团队培训效果方面的变化所产生的影响。第三,虽然6MWT是由经过专门培训的医务人员严格按照现行标准进行的,但它是由几名检查人员获得的。最后,一些患者在急性恶化或列入肺移植后被纳入,这可能引入了选择偏倚。本研究的观察期仅限于活动PR期。由于没有长期随访数据,因此,PR的长期效果尚不清楚。关于这种住院患者公关计划的成本效益的进一步数据是缺乏的。
尽管存在这些局限性,我们的研究提供了强有力的数据,证明住院PR对ILD患者有益。我们能够在大量的ILD患者队列中显示运动能力和身体HRQL以及心理健康的统计和临床显著改善。这些益处在基线时功能状态较差的患者中更为明显。此外,有PH征象的ILD患者也明显受益于PR。
考虑到这一患者群体的治疗选择有限,PR似乎是一种有价值的辅助治疗,应该提供给ILD患者。进一步的研究应集中在对照试验和在这里观察到的影响的持久性。
致谢
作者要感谢E. Fischenbeck (Schoen-Klinik, Prien am Chiemsee, Germany)对SF-36值计算的广泛帮助,以及F. Ihle (Klinikum Grosshadern, Ludwig Maximilians University of Munich, Munich, Germany)对SF-36分析的宝贵解释和评论。最后但并非最不重要的是,我们感谢Schoen Klinik Berchtesgadener L (Schoenau am Koenigssee, Germany)的患者和所有参与研究的医生、理疗师和护士,感谢他们对这项研究的杰出贡献。
脚注
利益冲突:可以在本文的在线版本中找到信息披露www.www.qdcxjkg.com
- 收到了2012年5月24日。
- 接受2012年10月10日。
- ©2013人队