文摘
Hypercytokinemic免疫失调COVID-19被称为细胞因子风暴综合症。白细胞介素- 6水平≥80 pg×毫升−1预测呼吸衰竭和死亡的风险增加,和免疫调节疗法是一个地区的紧急调查
COVID-19相关细胞因子风暴综合症的概念(COVID-CSS)出现在严重急性呼吸系统综合症的早期冠状病毒2 (SARS-CoV-2)大流行解释为什么有些病人接触这种病毒成为重症急性呼吸窘迫综合征,多器官衰竭和死亡。武汉的开创性的研究,中国报道高血清炎性细胞因子的浓度需要重症监护的病人相比,那些温和的疾病,和作者假定“细胞因子风暴”与疾病严重程度有关(1]。COVID-19 hypercytokinemia最初邀请比较其他呼吸道病毒感染导致免疫反应特异表达,即严重急性呼吸系统综合症(SARS)和中东呼吸综合症(即)。随后,相似性COVID-CSS和其他细胞因子风暴症状如hemophagocytic lymphohistiocytosis(通过)2)、autoinflammatory综合症和嵌合抗原t细胞疗法细胞因子释放综合征(汽车t细胞CRS)变得明显3- - - - - -5]。hypercytokinemia的命题是病态在某些患者COVID-19促成许多免疫调节和cytokine-inhibitor疗法的临床试验。然而,批评者认为,CSS是COVID-19误导性的概念框架和两位杰出的社论引起了重大的疑问COVID-CSS [6,7]。总之,这些作者认为:
1)没有细胞激素风暴综合症的定义;
2)中位数在COVID-19 il - 6水平相对较低;
3)COVID-19应该定性为hypoinflammatory血管病变而不是hyperinflammatory hypercytokinemia综合症;
4)因此,免疫调节疗法可能在治疗COVID-19很少或根本没有作用。
在这篇社论中,我们解决这些争议和证明细胞激素风暴综合症可能扮演重要的角色在COVID-19造成的严重的呼吸衰竭和死亡。
细胞因子风暴综合症的定义
COVID-CSS概念的批评者声称,“细胞因子风暴”没有定义(6),“没有证据表明COVID病人开发一个细胞因子风暴”(7]。事实上,专家定义细胞激素风暴综合症的临床表型(8]:
免疫失调的特点是延续激活淋巴细胞和巨噬细胞
导致大量的细胞因子的分泌
导致高的压倒性的全身炎症反应和多器官衰竭死亡。
CSS是这个词来形容的hypercytokinemia贪污与同种异体干细胞移植后宿主病(9]。最近,汽车t细胞CRS展品明显白介素6 (IL)水平升高往往超过1000 pg·毫升−1(正常< 7 pg·毫升−1),对il - 6封锁,已经包含在CSS(总称3]。许多病毒、细菌和寄生虫感染可以导致CSS。传染性病原体如eb病毒(EBV)和结核分枝杆菌引起病理性免疫激活的特点是明显升高的细胞因子和细胞因子受体如interferon-γ(IFN-γ)和可溶性白介素2受体(sIL-2r)患者的遗传性和获得性免疫缺陷,导致的临床综合征hemophagocytic lymphohistiocytosis(通过)10,11]。
详细的免疫学研究已经明确,有些病人有严重COVID-19确实符合通用标准细胞激素风暴综合症的方式从其他传染性CSS是独一无二的。患者最近的纵向比较温和与严重COVID-19证明3不同的签名“免疫无能”在那些有严重的疾病5]。温和的疾病患者(患者住院了,不需要入住ICU)较低的炎性细胞因子的表达和组织修复增长因素,如表皮生长因子(EGF),血小板源生长因子(PDGF)和血管内皮生长因子(VEGF) (图1一个)。相比之下,严重疾病患者(那些死亡或需要入住ICU)高度升高促炎细胞因子包括IL-1αIL-1β,il - 6、地震和TNF-α(图1 b)[5]。另一项研究发现,而细菌sepsis-induced immunoparalysis的特点是单核细胞缺陷和无法产生细胞因子,严重COVID-19外周血单核细胞(PBMCs)展览持续TNF-α和il - 6与LPS刺激生产体外和il - 6、CRP浓度显著升高已(4]。相比其他呼吸道病毒如SARS-CoV-1 MERS-CoV病毒和人类副流感病毒和呼吸道合胞病毒,转录hyperinflammatory响应SARS-CoV-2独特的不平衡,与低IFN-I和iii伴随着很高的表达水平炎症趋化因子和细胞因子(il - 1、il - 6)和严重的淋巴细胞减少,导致“高促炎、低天生的抗病毒防御”状态(12]。
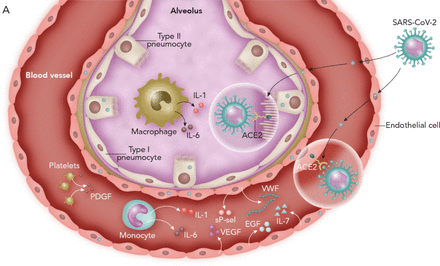
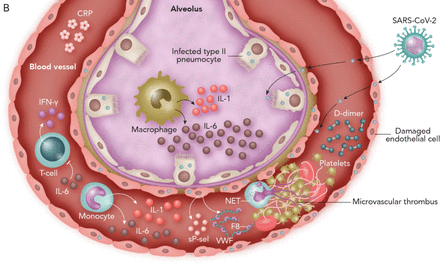
小说的示意图表示机制的严重急性呼吸系统综合症冠状病毒2 (SARS-CoV-2)导致一些轻微的疾病患者和严重的疾病。在这两种情况下,病毒进入人类细胞通过绑定到血管紧张素转换酶2 (ACE2),一个跨膜受体广泛表达于II型pneumocytes,巨噬细胞、内皮细胞和其他肺细胞(24,25]。轻度疾病(低凝血障碍的发生率和血栓形成,缩短住院时间,低临界疾病和死亡率):这些患者血清炎性细胞因子较低和高说明组织修复的生长因子,如表皮生长因子(EGF)、血小板衍生生长因子(PDGF)和白介素(IL) 7 (5]。b)严重疾病(微观和macrovascular血栓发生率高,住院时间长,高重要疾病和死亡率):很多患者细胞因子风暴,高血清炎性细胞因子(如il - 6、il - 1、IFN-γ)和标记内皮细胞激活,如血管性血友病因子(vWF),第八因子促凝剂(F8)和可溶性p-selectin (sP-sel)导致endothelialitis和微血管血栓形成(5,15,27]。显著升高il - 6导致淋巴细胞减少和immunoparalysis封锁部分恢复的il - 6 (4,32]。缩写:净:中性粒细胞胞外陷阱;IFN-γ:interferon-γ。
虽然尚未COVID-CSS的标准诊断标准,这个术语通常被用来表示病人的子集证明过度免疫激活的特点是明显升高的炎症标记物如c反应蛋白(CRP)、白细胞介素- 6 (il - 6)和铁蛋白、淋巴细胞减少和频谱结束从孤立的呼吸功能障碍多器官衰竭器官损伤。临床测定il - 6不是目前广泛使用的不过是一个相对简单的和廉价的检测对许多临床实验室实施。在早期的COVID-19在我们的中心,当il - 6被测量为研究目的,而不是临床护理,我们使用以下COVID-CSS标准:1)需要机械通气的COVID-19肺炎;2)热(最高温度> 38°C);3)CRP > 100 mg·L−1;和4)峰值血清铁蛋白> 1000μg·L−1(13]。病人满足这些标准研究血清il - 6含量明显增高,中位数91 pg·毫升−1四分位范围(差)54 - 696 pg·毫升−1(n = 15)。然而,il - 6并不总是与c反应蛋白(这是由肝细胞对il - 6)和铁蛋白(巨噬细胞活动的标志)(14]。最近,至少有两个大型研究表明,血清il - 6优于CRP、铁蛋白、肝酶和其他简单的临床实验室指标预测临床结果如呼吸衰竭和死亡,与最优截止80年和86年的pg·L−1分别为(15,16]。综上所述,这些数据表明,il - 6阈值≥80 pg·毫升−1在未来的定义COVID-CSS有预后价值。最终,多变量预测模型结合简单、热点等广泛使用的参数2/ FiO2,中性粒细胞/淋巴细胞比值,c反应蛋白和铁蛋白与细胞因子/趋化因子如il - 1、il - 6,干扰素射线诱发蛋白-10 (IP)和il - 10可能导致预后评分系统,而不是二元“是/否”诊断模型用于通过(16,17]。
白细胞介素- 6和COVID-CSS
适度的血清il - 6的海拔在早期研究报告COVID-19被引用作为参数对CSS的相关性在这种疾病6,7]。例如,中位数(7-45 pg·毫升−1)和差的血清il - 6水平相对较低的四大研究患者轻微到严重COVID-19 [6]。然而,中等和差是集中趋势的估计,在细胞激素风暴,感兴趣的人口居住在最高四分位数的患者。此外,细胞因子的时间异质性分析这些研究可能错过了一些病人的细胞因子水平迅速提高。重要的是,细胞因子风暴有关大多数患者表现出生理响应一个给定的风险敞口,但少数患有病理免疫激活或功能障碍。提供一些类比,只有一分钟的比例接触EBV开发通过和少于15%的病人接受汽车t细胞疗法发展严重3 - 4年级CRS要求il - 6的封锁。同样的,一个小但是高度相关比例的那些暴露于COVID-19开发CSS。
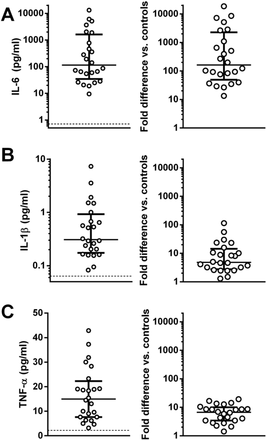
在COVID-CSS,许多炎性细胞因子il - 1、il - 10和肿瘤坏死因子(TNF) -α升高大约2 - 100倍以上规范值,而il - 6展示了更大的提高,在某些情况下超过1000倍高于正常。图2说明了炎性细胞因子水平IL-1β、il - 6和TNF-α24严重COVID-19要求入住ICU患者在我们的中心,在绝对数量和上面的“褶皱高度”规范值。其他几个大型研究报道明显升高血清il - 6水平在100 - 000 pg·毫升−1范围严重疾病患者(12,15,17,18]。这些明显升高il - 6水平COVID-CSS严重汽车级t细胞很相似CRS (19),高于其他hyper-IL-6症状如多中心Castleman病、il - 6在哪里但通常升高< 100 pg·毫升−1(3,20.]。据说通过包含不同光谱的“hyperferritinemic hyperinflammatory综合征常见的终端通路,但有不同的发病的根源”(21]。同样在COVID-CSS,似乎越来越有可能不同的“根”签名的免疫失调导致一个共同的终端hyperinflammatory通路的特点是明显升高il - 6,严重的t细胞淋巴细胞减少,呼吸衰竭(4,5,17]。
Hypercytokinemia、血管病变和endothelialitis
一些作者提出明显肺动脉栓塞水平升高和高微macrovascular血栓形成,与适度升高中il - 6水平,表明COVID-19病理生理的后遗症hypoinflammatory血管病变而不是炎症相关细胞因子风暴(7]。的核心作用受体血管紧张素转换酶2 (ACE2)在病毒细胞进入和复杂的血管变化包括intussusceptive血管生成和扩散内皮细胞膜破坏解剖研究中看到的确实支持核心作用COVID相关血管病变的发病率(22]。然而,最近的研究已经证明,hypercytokinemia和血管病变不是非此即彼的命题。血管内凝血病的肺血管是一个关键的网站和血栓性并发症COVID-19 [23,24]。早些时候的研究冠飙升(S)蛋白血管紧张素转换酶(ACE)表明,S蛋白绑定到ACE2导致炎性细胞因子的生产包括il - 1和il - 6 (25,26]。
这种hyperinflammatory反应内皮屏障和血凝过快导致的破坏。扩散阻塞微循环的肺血管床可能会引起肺动脉高压,最终增加死亡空间通风和右心衰。血清内皮因素如可溶性thrombomodulin、可溶性P-selectin (sP-sel)和血管性血友病因子(vWF)扮演了重要的角色在疾病发展为急性呼吸窘迫综合征(ARDS) [27]。综上所述,这些研究结果表明模型COVID-19最好视为炎症endothelialitis,直接病毒感染pneumocytes、内皮和上皮细胞产生炎性细胞因子和免疫介导的损伤血管和周围组织25,27)(图1 b)。
细胞因子、呼吸衰竭、COVID-19和免疫调节治疗
CSS的批评者认为hypercytokinemia在COVID-19可能是一个必要的生理反应病毒间隙和警告使用免疫调节疗法在这种情况下(6,7]。更成熟的CSS,中央决定特定的细胞因子的作用不仅是研究细胞因子海拔与器官损伤特点,临床试验也表明细胞因子封锁导致临床益处。主要通过也许是这个模型的范式,在interferon-γ/趋化因子配体(CXCL) 9轴是疾病的病理生理学(核心28),和阻塞这个轴emapalumab产生深度和持续的缓解29日]。同样,il - 1已被证明扮演相同角色autoinflammatory综合症和二次通过和封锁anakinra或canakinumab结果在临床效益30.,31日]。
证据表明,il - 6驱动免疫失调和呼吸衰竭COVID-CSS迅速累积。升高血清il - 6与淋巴细胞减少、淋巴细胞受损细胞毒性,和内皮激活(图1 b)。这些免疫缺陷可以部分恢复治疗与il - 6封锁叫(4,32]。德国的一项研究表明,il - 6 > 80 pg·毫升−1结合c反应蛋白> 97 mg·L−1是高度预测呼吸衰竭(15]。il - 6在我们的中心被发现动脉氧张力比逆相关的启发氧气(PaO2 /供给)和静态肺合规(33]。此外,多元模型生成的大型前瞻性群组(n = 501)表明,系统性炎症早期预测死亡率。住院15个测量变量,CRP的截止87.5 mg·L−1是最敏感的(0.97)和il - 6的截止86 pg·毫升−1死亡是最具体的预测(0.89)(16]。
恢复试验证明死亡受益于地塞米松治疗6毫克每日,尤其是在严重疾病患者,随机对照试验(RCT)首次明确表明对免疫调节疗法(34]。尽管大量的回顾性研究细胞因子如anakinra和叫封锁和木菠萝抑制如baricitinib显示承诺,最终还需要相关的。最近一些研究正在进行中或完成后,备受期待的结果(3]。COVID-19病人展示CSS表型当然是严重的疾病谱系。因此,试验应该目标特异表达的免疫反应,从而确定患者免疫调节治疗的真正功效。在2020年7月29日,一份新闻稿COVACTA个随机对照试验(NCT04320615)比较叫和安慰剂COVID-19报道没有区别的主要成果(临床状态和死亡率)。然而,在住院期间有积极的趋势和通风机自由的日子里,不被认为是重要的因为未能履行主端点。COVACTA试验的入选标准是相当广泛的,只需要一个明确的诊断COVID-19肺炎的血氧饱和度93%或更低或热点2/ FiO2< 300毫米汞柱,没有提到系统性炎症如c反应蛋白和il - 6的标记。考虑到梯度对更多的利益在重症患者地塞米松治疗恢复试验,亚组分析在COVACTA试验以及正在进行的免疫调节相关的极大的兴趣。
确认
谢谢凯瑟琳毕格茨博士她评论作者的手稿。
脚注
Contributorship:所有作者贡献的概念和起草重要知识的文章,提供了重要的修订内容和最终批准。
支持声明:陈博士是哥伦比亚大学血液学研究项目的支持。博士支持Sekhon温哥华沿海健康研究所临床科学家奖。惠灵顿博士是由加拿大健康研究院的支持,国家卫生研究院,韦斯顿的大脑研究所和治愈老年痴呆症基金。治疗阿尔茨海默氏病基金;DOI: http://dx.doi.org/10.13039/100007625;温哥华沿海卫生研究所;DOI: http://dx.doi.org/10.13039/501100008002;国家卫生研究院临床中心;DOI: http://dx.doi.org/10.13039/100000098;韦斯顿大脑研究所; DOI: http://dx.doi.org/10.13039/100012479; Canadian Institutes of Health Research; DOI: http://dx.doi.org/10.13039/501100000024.
利益冲突:陈竺没有披露。
利益冲突:Hoiland博士没有披露。
利益冲突:架斯图卡俯冲轰炸机博士没有披露。
利益冲突:惠灵顿博士没有披露。
利益冲突:Sekhon博士没有披露。
- 收到了8月2日,2020年。
- 接受2020年8月24日。
- 版权©2020人队
本文是开放和分布式根据创作共用署188滚球软件名非商业性4.0许可证。