文摘
背景适当的解释肺功能测试(击球)包括观测值的分类,在正常范围内基于内部/外部参考人口健康个体,将测试结果的知识的生理因素集成到功能分类和整合模式与其他临床资料估计预后。2005年,美国胸科学会(ATS)和欧洲呼吸学会(ERS)共同采用的技术标准击球的解释。188bet官网地址我们旨在更新2005建议和建立新的标准将从最近的文献证据击球时解释。
方法这个技术标准文档是由国际联合特遣部队,任命的人/ ATS与多学科专业知识开展和解释击球和发展国际标准。进行了一个全面的文献综述,发表了证据。
结果建议参考方程的选择和限制正常健康人群的个人认同的异常低或高的结果进行了讨论。解释策略支气管扩张剂反应测试,随着时间的推移自然变化和严重程度的限制也更新。解释由肺量测定法,测量肺容积和天然气传输被描述为它们与潜在的共同障碍的病理生理学与分类更新协议。
结论击球的解释必须伴随着临床专业知识和考虑固有的生物差异测试和测试结果的不确定性,以确保适当的解释一个人的肺功能测量。
文摘
肺功能测试数据必须与临床专业知识和补充考虑固有的生物多样性和不确定性测试结果,以确保适当的解释一个人的肺功能测量https://bit.ly/3ecIuFc
介绍
肺功能测试(击球)/呼吸功能测试反映肺部的生理特性(如。气流力学量和天然气传输)。这些测试已经使用了几十年,帮助诊断肺部疾病,解释呼吸困难,并监测疾病进展和治疗反应。此外,击球时曾在人口研究之间的联系接触和肺部的健康。美国胸科学会(ATS) /欧洲呼吸学会(ERS)工作组在击球时发表了一系188bet官网地址列的标准化技术文件(2005年1- - - - - -4]。肺量测定法的技术标准(5)和次呼吸肺一氧化碳吸收(转移因子(TLCO)或扩散能力(DLCO))(6最近更新,更新在肺容积即将到来。本文档是一个更新的解释策略例程击球(3]。
击球结果可接受的解释有三个关键方面。1)分类的观测值在正常范围内部/外部对人口健康的人。这需要考虑测量误差的测试,以及固有的生物差异测量两个人之间和同一个人重复测量。2)集成的知识测试结果到生理因素的功能分类识别障碍。3)集成识别模式与其他临床资料通知鉴别诊断和指导治疗。这些是三个不同的,然而互补方面的解释。本文档地址只有前两个方面。肺功能结果的最终整合成一个诊断或管理计划超出了这个范围技术指导在生理的解释。
适当的解释击球时需要测量,满足技术规格为测试性能和适当的质量水平6- - - - - -8]。质量差、测试必须与更大的不确定性,因为解释测量可能不反映功能障碍。解释也依赖于明确的结果报告;因此,当前at击球的报告标准推荐(9]。击球时测量的技术方面,归纳了设备和生物控制每个击球的人/ ATS标准(6- - - - - -8]。
本文认为2005年的建议(1- - - - - -4)和包含来自后续文献的证据建立新标准击球时解释。关键区别前面的建议和当前的重点在测量不确定度和解释。
总结的变化从2005标准中可以找到解释表1。
方法
工作组成员由美国胸科协会熟练标准肺功能实验室委员会,以及人的领导。的利益冲突,包括学术冲突,被宣布和审查at整个工作组的持续时间。六16工作组成员现在或过去的行政全球肺功能行动网络的成员。全面文献检索是由一个专业的图书管理员使用以下数据库:奥维德MEDLINE,打印前Epub,进程内和其他非索引引用奥维德MEDLINE,奥维德MEDLINE 1946年至今,Embase经典、Embase 1947年至2019年3月29日,威利科克伦。列出了搜索条件图1。筛选确定出版物都是由两个工作组的成员在标题/抽象级别。出版物标识为相关项目组全部读了至少一个专责小组的成员。文献检索系统,但不是一个正式的系统评价的证据。可用的文学被用来通知的讨论和建议。报告标准工作组成员之间达成的共识和适用于所有设置全局(临床解释、研究和高等教育、社区和初级保健)。毕竟专责小组成员达成共识达成最终的版本。

总结文献的搜索条件和结果:a)参考方程肺功能和b)对肺功能测试(击球)。FEV:用力呼气量;FVC:用力肺活量;FRC:功能余气量;薄层色谱:肺活量;MCID:最小临床重要差异。
测量值的比较健康的人口
全球肺功能行动(GLI)参考方程肺量测定法(10],[扩散能力11)和肺容积(12]应该用于定义在健康个体的预期范围值。
健康人的摘要收集的数据提供有意义的基准比较个人的击球效果。预期值的范围在一个健康的人口使用基于参考方程表示,在理想的情况下,来自大代表性样本的健康人(即。不吸烟者,没有呼吸系统疾病)的历史。有数百名发表参考方程不同的种群,每个击球。比较参考方程和个人发表的结果来源于不同的参考方程表明巨大差异,可能是由于在肺功能或者仅仅是真实的人口差异来自小样本抽样可变性与方程。如何获得和使用标准的缺乏击球参考方程导致相当大的混乱在击球时的解释结果。
通常,身高,年龄和性别是用来估计预期的肺功能在健康,和占人口之间的观察内部和广泛的生物变异。高度本身不是肺大小的直接决定因素,而是合理的代理胸围。不同的身高和身体比例(如。腿的长度和躯干长度)之间观察到的数量13]。所观察到的差异的决定因素的身高和胸围是多方面的,必须考虑在击球时解释。年龄有两个重要贡献肺功能的预期范围的健康。在童年,体细胞增长(即。高度)的实足年龄有紧密的联系,除了快速增长和发展的时期,如青春期,当异步胸之间高度和体积,因此肺实质和呼吸道口径之间不成比例的增长14,15]。在老年人胸壁的僵化,胸壁肌肉和肺的弹性变化与正常老化过程(16,17]。性是一个重要的预测肺大小,即使占高度的差异(18- - - - - -21]。因此,虽然性别认同应该得到尊重,使用生物性肺功能将产生一个更准确的预测。gender-affirming激素治疗对肺功能的影响知之甚少,所以适当的参考方程变性人目前不清楚。变性的时机,尤其是在青春期,可能会影响肺部成长和发展,因此需要考虑在解释结果在成年期(22,23]。考虑个人谁站高度归纳了无法衡量每个击球的技术标准(6- - - - - -8]。
观察肺功能差异的原因是多因素疾病,世界各地的人们没有完全理解。狭窄的健康可能导致观察到的差异的定义,“健康”个人可能包括人们暴露在一生中可怜的肺部健康的危险因素。有持续的努力更好地理解地理,环境、遗传和健康问题社会决定因素,扮演一个角色在解释这些观察到的差异。人口组的差异,观察GLI数据可能代表遗传差异或健康差异,从而反映了社会和环境的健康决定因素。的具体贡献遗传祖先在GLI数据中观察到的地区差异仍不确定。此外,分配种族是具有挑战性的。是很重要的,个人有自己的肺功能评估与适当的参考数量,个人。种族的历史方法固定调整因素是不合适的,毫不含糊地气馁(24,25]。有观察到人口身体比例的差异(13,26,27和肺功能28,29日),在某些情况下它可能是相关的解释结果的个体相对于类似的祖先的分组,而其他人可能更适合比较整个人口。谨慎的方程应用是必要的,以确保相同的参考方程应用在连续遭遇。个人病史、症状和社会环境下应用时必须考虑击球结果告知临床决策。
GLI方程
GLI参考方程可用于肺量测定法(10),DLCO(11)和肺容积(12,促进肺功能测量的标准化的报告和解释。这三个GLI方程(肺量测定法,DLCO和肺容积)内部一致,提供一套击球方程将避免击球之间的不和谐的结果和潜在的生理表型误分类。GLI方程包括最大的健康个体样本和代表的是单一的标准来比较观察测量适用在所有年龄。GLI方程也明确描述主语的变化在年龄,这样的限制正常的死亡率。尽管名字,GLI不包括个人数据来自世界各地的所有人群并没有明确考虑的因素可能导致肺功能差异的人群。肺量测定法方程可用于四个具体的人口分组以及复合“其他”方程代表一个多民族人口(表2)。GLI“其他”方程是数学来源于特定人群的四个方程,包括白色的集团,代表平均在这些人群。GLI参考范围在1 s (FEV用力呼气量1)/用力肺活量(FVC)比率出现相对独立的人口数量之间的差异,将导致更一致的解释。GLIDLCO方程和GLI静态肺容积目前基于测量主要来自个人的欧洲祖先从其他人群由于参考数据不足。
进一步研究有关的使用参考方程有关特定人口组目前处于开发阶段,所以这些建议是基于当前证据旨在提高精度的确定结果超出预期范围的个体。没有单一的参考公式同样适用于所有人群。之间有一个权衡应用参考特定人口组的方程与一个单一的标准。不同的方法可以保证在不同的上下文中。因此,这个时候使用适当的GLI肺量测定法方程基于自我祖先起源,如果知道的话,应该使用作为一种标准化肺功能测量性,年龄和身高。如果祖先起源未知或不确定,GLI应该使用“其他”方程。击球的报道和研究出版物必须包括所使用的特定参考方程。
差异从先前的建议
2005 at /人解释策略3)推荐使用的全国健康和营养调查(NHANES) III肺量测定法参考方程为个人在北美。NHANES III肺量测定法数据包括在GLI方程,总体而言,预计值相似,也有一些明显的差别。NHANES III中分离方程为墨西哥裔美国人与白人,而GLI方程不让这个区别,NHANES III的有关数据显示最小差异预期在这些人群中肺功能(30.]。GLI方程跨度更大年龄范围(3 - 95年)比NHANES III(8 - 80年)。有显著的差异在预测值之间的两个方程中,65岁以上成年人年(31日- - - - - -33]。2005 at /人解释文献[3)没有具体建议供参考方程在欧洲和其他地方,虽然欧洲共同体对钢铁和煤炭煤钢共同体()方程已被广泛应用。煤钢共同体之间有明显差异的预测值和GLI,在预测煤钢共同体GLI值始终高于值(34- - - - - -36]。
特殊注意事项DLCO
整个推荐使用GLI参考方程也适用于DLCO(11]。的解释DLCO需要调整设备死腔和气压值(高度),应由设备软件计算预测值(前11]。血红蛋白的变化,碳氧血红蛋白和一氧化碳背压时也必须考虑结果的解释。这是特别重要的在病人的情况下被连续监测可能的药物毒性和血红蛋白在哪里受到大的变化(如。癌症化疗)[6,7]。临床医生必须包含信息血红蛋白浓度在个体基础上,解释结果。建议测量血红蛋白浓度的参考价值进行调整。
肺容积的特殊考虑
总体的建议参考方程也适用于肺容积的解释。GLI [12)和其他参考方程肺容积为身高而不是体重调整。然而,肺容积可以受到肥胖的影响,显著减少功能余气量(FRC)和呼气储备体积(ERV)身体质量指数(BMI) > 30公斤·m−2(37,38),与类似的发现在儿童和青少年肥胖的定义是> 97 (39]。在极端肥胖、阻塞性和限制性通气障碍模式都见过40]。然而,测量肺容积对大多数肥胖者仍然属于正常范围和肺活量(TLC)通常不是减少,直到体重指数> 40公斤·m−2(37]。的典型模式阻碍和限制可能改变肥胖;因此,在肥胖的上下文中,结果观察到正常范围以外需要解释具有更大的不确定性(41]。肺容积的测量也影响怀孕期间,和结果需要被小心翼翼地在怀孕期间和产后期间(42]。
实际考虑
击球时报告必须包括参考方程适用于每个索引(9]。结果应该谨慎的解释,不同的参考方程或组合的参考方程用于每个测试(或指标)可能有不同的健康人群用于推导出方程。改变参考方程必须清楚地记录和沟通,作为一个个体的结果可能会出现改变完全基于参考方程的变化(34,43- - - - - -45]。如果改变参考方程,解释之前的趋势应该包括re-calculation预测值的比较原始值,以避免误解。如果站在高度,生理性别或祖先背景不清楚,报告必须清楚地说明。
在个人击球实验室验证参考方程与健康个体的小样本(如。不推荐100)。差异由于抽样变异性可能多达就达0.4 z分数(预计6 - 9%),即使使用相同的设备和协议和样本容量至少是100046]。
限制了正常的
第五和第95百分位限制(−1.645和1.645 + z分数)的健康人群可以用来识别患者异常低或高的结果,分别。
理想情况下,正常的极限应该基于个人pre-disease测量或基线。进一步的临床决策需要相关阈值基于预后或临床不良结果的风险。迄今为止,没有满意的输出量为肺功能已定义阈值;因此,仔细考虑个人的医疗和接触史是必要时解释肺功能结果使用正常的极限。进一步的研究建立一个全面的针对疾病的临床方法解释(不仅仅依靠结果是否在正常范围之内或之外)是必要的。工作组的共识,百分比限制表示标准化和公正的确定值超过预期结果的范围从一个正常的人口。
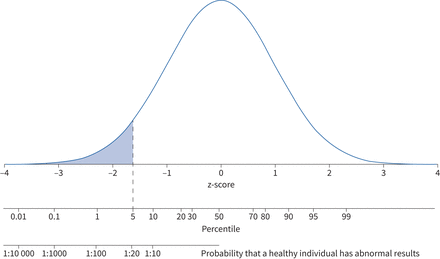
参考范围代表预计值的分布在一个健康的人口和正常的下限(LLN)代表一个截止值的范围之外定义的结果通常观察到健康。这种方法用于许多医学临床结果(47- - - - - -49]。Population-defined z分数或百分比值描述的机会观察到的结果属于在健康个体的分布值(图2)。第五百分位(对应的z分数−1.645),有5%的可能性,结果在一个健康的个体将达到或者低于这个水平,如图所示图2。在第一个百分位,会有1%的几率。因为典型的肺量测定法、低价值被认为是不正常的,它已成为标准定义LLN第五百分位,接受,这将导致5%的健康个体产生假阳性结果(即。被错误地归类为有异常结果)。第五百分位表示错误地分类之间的权衡一个较低的值在一个健康的个人和缺少临床肺功能(有了显著的改善即。增加敏感性较低的特异性而使用较低的百分比)。正常范围以外的测试,可能在两个方向(如。肺容积或DLCO),假阳性的可能性增加10%,但这些测试的概率在给定个体基于对肺部疾病的要求较低,因为更高的可能性(概率)预先测试肺功能将在正常范围内(50]。LLN不一定表明病理生理异常也不具有临床意义的阈值来诊断疾病。它提供了一个指示是否健康人观测结果可以预期相似的年龄,性别和高度。结果预期范围之内的主题不排除疾病过程的存在损害的功能。例如,从95下降到第十百分位是一个非常明显的变化,但仍留下肺功能在正常范围之内。
正态分布与z得分和百分位数显示。百分位的概率可以被解释为一个健康的人都有结果在正常范围内(即。假阳性率)。
LLN不需要第五百分位。提供充分的证据,LLN可以调整击球时低表现在缺乏风险(如。一般人群筛查)。例如,当普通人群筛查,更为保守的下限为2.5% (−1.96sd甚至z分数)或1% (−2.326sd或z分数)将减少假阳性的数量。所使用的特定LLN必须清楚地记录在击球时报告。结果接近LLN进行解释时应特别谨慎,考虑上下文中的个体病人的病史,身体的发现和检测前疾病的概率。这进一步强调,人解释击球时,应告知病人的上下文,而不是仅仅依靠数字生成的报告。
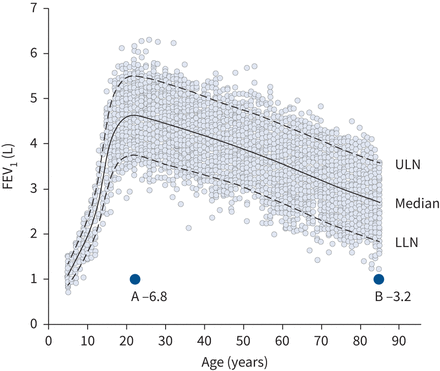
广泛使用的否决FEV的80%的预测1(% =观察×100 /预测预测)和0.70 FEV的下限1/ FVC比强烈气馁(51]。百分比预测没有考虑测量变化的观察与年龄相关的变化(图3)。这些“经验法则”只有近似LLN中档的年龄、筛选或阻塞性疾病的情况下找到最有可能进行(图4)。这些碎屑导致其使用的简单性在年龄谱,导致系统的误解的结果,特别是妇女、儿童和老年人52,53]。例如,FEV LLN1变化从81%预计在10岁68%预计85岁(图3和表3)。
情节的人口在1 s (FEV用力呼气量1)数据的男性平均身高为5岁至85岁正常的上限(ULN;第95个百分位),正常的下限(LLN;第五百分位)和预测中值显示为来自全球肺功能行动肺量测定法方程(10]。男人22岁的LLN预测是81.1%,但67.9%的预测是相同的85岁平均身高的人。A和B的参与者都有一个FEV11.0 L, z分数为个人和−3.2−6.8个人B。
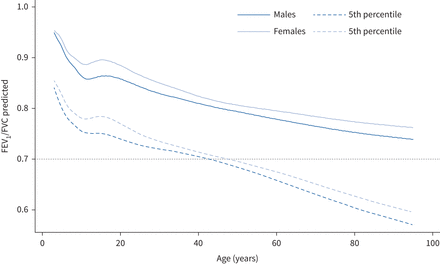
用力呼气量在1 s (FEV1)/用力肺活量(FVC)正常的预测和下限(第五百分位),而0.7的固定截止。
正常的局限性源于在健康个体代表一个横断面收集的数据快照的健康人群,和理想值的范围并不代表肺增长和发展预期的最优社会和环境条件下。因此,无论是简单的否决还是第五百分位应该作为绝对的诊断标准,有一个逐渐增加的风险进一步远离值的范围在健康(图2)。有相当大的重叠,在健康和疾病的范围值,导致“不确定性”区(图5)。早期的曝光和累积环境因素对增长和发展的负面影响使人易患肺部疾病的肺部以后生活(54,55]。对于一些通气障碍,气流阻塞的特点是一个缓慢的发展进步FEV下降1相对于FVC [56)和气流阻塞的早期阶段很可能将出现在FEV之前1/ FVC值低于LLN。
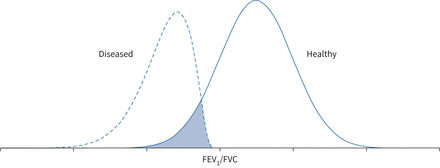
健康和疾病的理论分布。阴影部分的面积是欧元区的不确定性。FEV1:在1 s用力呼气量;FVC:至关重要的能力。
未来的发展方向
目前迫切需要开发更精确的和个性化的方法来定义正常肺功能应该在理想的增长和环境条件。有一个需要了解的因素导致人口差异和环境影响肺功能,并使用种族特定方程的影响在全世界的临床决策。还有需要数据更好地定义风险因素之间的关系,肺功能和结果,使转变解释二分法的正常/异常更现实的概率评估肺功能下降通过低百分位数或z得分。
支气管扩张剂反应测试
FEV的变化1和FVC支气管扩张剂反应(BDR)测试应该表示为变化百分比相对于个人的预测价值。改变> 10%的预计值表示积极的响应。
当临床表明,BDR测试评估呼吸功能的变化,以应对支气管扩张剂管理。BDR结果反映了气道上皮的综合生理反应,神经,介质和气管平滑肌,以及结构和几何因素影响气流进行航空公司(3,57- - - - - -59]。支气管扩张剂的选择,剂量和交货方式是一个临床决策。不同的相对优势协议(如。剂量)尚不清楚。推荐BDR协议中包括2019 at /人肺量测定法标准(5]。支气管扩张剂反应的概念不能混淆的可逆性气流阻塞,这是一个定性的概念反映FEV的正常化1/ FVC(因此气流阻塞)支气管扩张剂后管理(60]。这里我们解决如何解释急性支气管扩张剂后肺功能的变化管理和不考虑如何使用BDR做出诊断或临床决策。
表达BDR测试的结果
BDR的解释可以采用两种方法:1)上限的变化预期在一个健康的人口或2)一个阈值,临床上有意义的事件发生。上限的变化预期在一个健康的人口可能不是临床相关(61年]。尽管数据是有限的临床意义的阈值在一系列疾病和年龄,有证据表明与生存相关支持基于阈值的方法(27,57,59,62年,63年]。在超过4000病人BDR在医院实验室,FEV BDR > 8%的预测1有一个后续的死亡率低于那些BDR低于这个阈值(62年]。因此,支持一个阈值的方法,两种方法(即。预测的百分比值阈值)应该使用直到进一步的数据(27]。
方法建立评估FEV的变化1和FVC支气管扩张剂的管理包括:1)绝对改变初始值,2)一个相对变化与初始值或3)变化与个人的预测价值,或这些选项的组合。绝对和相对变化的组合在FEV(百分比变化)1和FVC从基线和BDR的证据推荐2005 at /人解释语句(即。> 200毫升,FEV≥12%的增长1和/或FVC) (3]。这种方法的主要限制是绝对和相对FEV的变化1和FVC基线肺功能成反比,与高度相关,年龄和性别在健康和疾病(57,59,62年- - - - - -64年]。使用方法1)和2)定义BDR不再推荐。
我们建议报告FEV的变化1或FVC的增加相对于预测价值,而最小化性和高度差在评估BDR [57,59,62年]。两项研究比较流行病学数据的健康成年人报道范围的上限(95%百分位)支气管扩张剂反应在健康个体FEV预测的11.6%和10.1%1和预计的10.2%和9.6% FVC [59,62年]。类似的变化FEV为8.5%0.75在年幼的孩子已报告65年]。BDR FVC、而不是FEV1,已被证明,以更好地反映困气的生理过程66年- - - - - -70年]。基于这些考虑,建议BDR分为> 10%的变化相对于FEV的预测值1或FVC(见箱1例如计算)。这种方法避免了误解由于肺功能基线水平的大小。为BDR应该避免过度依赖严格的否决这些碎屑很容易限制的局限性一样正常。重要的是,这不是相当于10%的预处理和post-bronchodilator测量之间的变化。
箱1测定支气管扩张剂反应
 > 10%的变化被认为是一个重要的支气管扩张剂反应。#:预测价值应该决定使用适当的全球肺功能行动(GLI)肺量测定法方程。
> 10%的变化被认为是一个重要的支气管扩张剂反应。#:预测价值应该决定使用适当的全球肺功能行动(GLI)肺量测定法方程。
例如,一个50岁的男性,身高170厘米,pre-bronchodilator用力呼气量在1 s (FEV1)的2.0 L和post-bronchodilator FEV12.4 L。预测FEV1是3.32 L (GLI 2012“其他”方程)。 因此,支气管扩张剂反应报告作为预测FEV的增长了12.1%1并列为一个重要反应。
因此,支气管扩张剂反应报告作为预测FEV的增长了12.1%1并列为一个重要反应。
用力呼气流量的变化(如。呼气流量(PEF)或用力呼气流量峰值FVC (FEF的25 - 75%25 - 75%)是高度变量和显著影响变化FVC,这样预处理和post-bronchodilator测量不可比性3]。
随着时间的推移自然肺功能的变化
有有限的数据来支持一个用于解释击球再现性的建议。两种不同的方法被确定表达自然肺功能的变化:条件变化对儿童和FEV分数1Q为成人。
解释一系列的肺功能测量和识别有意义的肺功能随时间的变化常常用于指导临床决策。理想情况下,一个人的pre-disease测量肺功能或基线应该作为参考。与利率下降中观察到一群健康个体可以帮助确定,下降的速度大于所能预期的健康。加速肺功能下降,无论基础肺功能,与不良临床结果(74年,75年]。连续测量的解释依赖于准确的再现性限制击球指数,包括自然变化随着时间的推移和外面的变化,会被视为正常的生物差异在短期和长期的时间。
再现性
之前建议定义一个有意义的改变作为一个大于生物差异(测量误差)的测试。FEV绝对变化1(如。100毫升)或相对变化从先前的评估(如。FEV 10%的变化1从基线健康个体)历来是用来表示临床有意义的变化。然而,随时间变化被证明是依赖于年龄、性别、基础肺功能和疾病严重程度,限制了这些方法的generalisability [76年,77年]。此外,这些限制来自健康的个人和人口数据不一定反映临床有意义的结果为一个特定的疾病或条件(78年]。
连续测量的可视化表示形式(如。趋势图)可能包括击球时报告的一部分。肺功能下降的观察从多个测量随着时间的推移更可能反映了真正的变化仅在两肺功能测量。
儿童的注意事项
肺功能测量儿童比成年人更变量。这是由于胸壁肌肉的生理以及认知发展,可能会影响测试质量和生物多样性。解释连续测量快速增长和发展时期如。青春期和成年早期)需要特别注意避免曲解正常肺增长的高原。考试绝对的措施应该用于验证“下降”。一般来说,限制的再现性应用于成人和孩子们推断从研究不考虑儿童的独特的发展方面,包括体细胞和肺增长并不总是同步的。我们确定了最近发表的一项研究表明条件改变分数可以用来识别肺功能的变化大于所能预期在健康儿童和年轻人77年]。条件变化分数调整纵向FEV的变化1在初始FEV z分数和条件1价值(见框2)。这个概念还有待验证,扩展到成人或应用于其他肺功能指标,但可能是一个合理的工具来帮助解释。
框2的计算条件改变分数
改变分数被定义为: 在zFEV1在t1和t2观察到的用力呼气量在1 s (FEV吗1)z得分在初始和第二个时间点r被定义为0.642 - -0.04×时间(年)+ 0.020×年龄(年)t1。变化在±1.96改变分数被认为是在正常范围内。
在zFEV1在t1和t2观察到的用力呼气量在1 s (FEV吗1)z得分在初始和第二个时间点r被定义为0.642 - -0.04×时间(年)+ 0.020×年龄(年)t1。变化在±1.96改变分数被认为是在正常范围内。
例如,一个14岁的男性(170厘米)的肺功能下降−0.78 z分数(90.6%)−1.60 z分数(80.6%)3个月内(r = 0.912)−2.17分的相应变化,这是超出正常的范围。相同的下降在一段4年(r = 0.762)对应于一个改变−1.55的分数,这是正常的范围内变化。
考虑在成人
在成人年龄在25岁以上的年,FEV1通常减少健康不吸烟以每年30毫升(79年,80年];然而,这并不一定会转变成一个阈值的变化,可以预计在一个单独的两个重复测量。在职业医学,重复测量是由每年(或远),15%的阈值提出了改变生物差异以外的测试和临床相关的考虑80年]。这些限制将不一定适用于个体的慢性进行性肺病随访间隔更短。个性化的方法考虑测试质量,间隔时间的测试中,一个人的肺功能基线以及临床结果的时候需要测量准确的解释。
另一种方法是FEV1问,即。FEV1除以性别1日绝对FEV的百分位值1值中发现患有肺病(0.4 L为妇女和0.5 L为男性)(81年]。FEV1问表达FEV1与生存所需的“底线”,而不是个人的结果是多远从他们的预测价值。在正常情况下1单位FEV1Q是失去了大约每18年,大约每10年吸烟者和老年人(见盒3)。每年在短时间间隔,甚至,FEV1问应该保持稳定;FEV的变化1问可能表明肺功能的急剧变化,可以作为替代方法来衡量有意义的变化随着时间的推移在成人。FEV1问不适合儿童和青少年。
盒3 FEV的计算1问在成人
FEV1Q是观察到的用力呼气量在1 s (FEV1在升除以FEV的性别一百分位1分布在成人受试者发现肺部疾病;这些百分位数0.5 L男性和0.4 L为女性。该指数接近失误剩余的数量FEV的可生存的下限1。
例如,一个70岁的女人FEV10.9 L会有FEV1问2.25 0.9 0.4 L / L或。值接近1表明更大的死亡风险。
进一步的研究
有缺乏数据描述自然变化在肺功能指标在一个个人随着时间的推移,在所有年龄、击球和疾病组(82年]。未来的工作是迫切需要确定一个最低临床上重要的区别每一个肺功能测试和索引,建立针对疾病的结果。进一步的研究解决短期(几个月),长期和年度(年)急需健康个体的变化。针对疾病的anchor-based方法与临床有意义的端点强烈建议为临床解释定义适当的阈值。
严重的肺功能障碍
三级系统评估肺功能障碍的严重程度使用z分数值应该使用;z得分>−1.645是正常的,z得分−−1.65和2.5之间的温和,z得分2.51−−4之间温和,和z分数<−4.1严重。
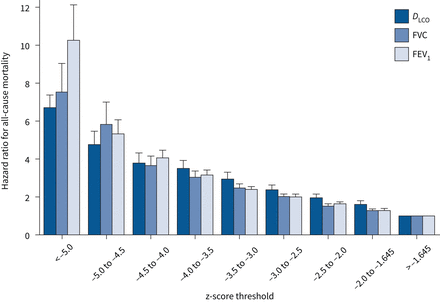
肺功能的大小偏离健康个体的期望是什么,有占年龄相关性变化,可以用来确定与客观的结果,如生活质量或死亡率(83年- - - - - -87年]。肺功能报告之间的关系作为FEV的z分数与患者的全因死亡率1、FVC、DLCO所示图6(88年]。肺功能障碍是一个连续体,设置多个固定边界定义的成绩是人工,可能在某种意义上意味着分层差异,是没有根据的。
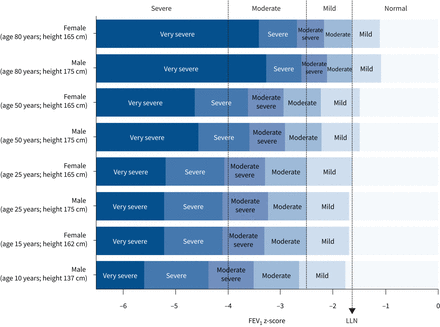
前面推荐的严重性水平气流阻塞使用预测FEV百分比1五水平使用减少值的70%,60%,50%和35% (3]。使用百分比的预测并没有给出统一的跨年龄层次(53,89年]。占一个人的性别、身高、年龄和种族背景,前面的气流阻塞严重程度量表改编的z分数降低的值−2−2.5−3和−4 (88年,90年]。−−1.65和2.5之间的z分数降低的水平没有差异的死亡风险,因此合并成一个“温和的”集团(图7)。个人之间的z得分2.51−−4表现出温和的死亡率和这些类别的风险因此合并成一类称为“温和”。提出的三个系统减少了前两类低到一个用于轻度障碍,扩展了适度提高死亡风险的适合等级(88年]。
一块旧的2005年美国胸科学会/欧洲呼吸学会工作组(188bet官网地址3)推荐阈值减少肺功能分级的气流阻塞程度用70%,60%,50%和35%的预计在1 s (FEV用力呼气量1)与FEV八个人1分割点表示为z分数值在横坐标上规模。正常的下限(LLN)第五百分位(−1.645 z分数)显示为虚线箭头和z分数的两个新提议削减水平−4和−2.5所示,虚线上面新等级。
重要的是,肺功能障碍的严重程度并不一定等同于疾病严重程度,包括生活质量,功能障碍,成像,等。疾病严重程度将会影响许多其他可能的临床特征与肺功能障碍如贫血、神经肌肉无力或药物副作用,更别提只是其中一部分。有许多问卷设计和验证评估症状的严重程度和损伤91年- - - - - -94年];这些都是这个工作的范围之外。此外,儿童提出的层次和生存之间的关系并没有被评估。
理由z得分
z分数表达程度的肺功能观测值进行预报值占性后,年龄,身高和祖先的分组,用标准差表示。这是推荐的方法确定正常的限制和肺功能损害的程度。百分位值很容易来自z得分,明确表明健康的个体将有概率结果低于这一水平,个人的结果在于人口与健康。百分位值是有用的在评估结果在正常范围内但不太有用的极端值。
t指数z分数相似,但是表示标准偏差的数量是一个观察是低于最大预测价值实现为相同性别的个体在成年早期,高度和祖先的分组(95年]。然而,t指数假设人口水平最大肺功能可以维持在成年。此外,t指数不能用于儿童和年轻人。
使用z分数评估损伤的严重程度是一致的跨年龄和性别比预测(百分比88年,90年]。图7显示了以前推荐类别气流阻塞使用预测百分比(即。定义温和的70%、60%、50%和35%,温和,比较严重,严重和非常严重),八个不同的人各自的z分数值。年龄最大的差异解释预测百分比和z分数之间的分割点,80岁的人被认为有轻微损伤肺功能时使用预测阈值百分比是使用z得分在正常范围内。图7显示百分比预测创造公平的评分有轻微损伤的问题,但z分数问题对老年人严重的评分尽可能多的老年人将会列为严重。
其他方法
在成人中,FEV1问被发现比z得分,预测和FEV百分比1标准化的权力高度(如。FEV1·Ht−2和FEV1·Ht−3)在预测生存81年,96年,97年),慢性阻塞性肺疾病(COPD)急性加重(98年和不良健康结果99年]。也有证据表明,FEV1问方法可能更有用“严重”中区分肺功能障碍组和老年人(81年,96年,97年),但FEV1问尚未充分探讨在儿童和青少年。
考虑在老年人中
肺功能指标参考方程表示的范围值将在健康个体的性别、身高和年龄。健康个体的数量超过80岁参考群体较小,可能代表一种选择人口的幸存者。在老年人中,解释肺功能作为一个绝对的措施,比如FEV1问,可能是更有意义的比使用参考方程。有证据表明推断预测的值从一个年轻的年龄可能解决其中的一些问题(32,33]。尽管如此,解释极端的年龄和/或身高范围更大的不确定性,需要仔细考虑。
未来的发展方向
评估肺功能下降的严重程度应该与重要的临床结果(生存、加重,招生,症状,成像,等。这可能是针对疾病的。FEV1问和其他reference-free指数应该探索。FEV1问了,生存与多远FEV更好1上面是一个“可生存的底线”,而不是它有多远从一个预期值。简单的分级层次较少提出应该追究更广泛的肺功能指标和不同的疾病在儿童和成人。
分类击球时的生理障碍
击球的解释应重点关注的气流值,肺体积和气体传输测量生理改变的识别模式。击球时不应仅用于诊断一个特定的病理状态。
击球的解释应该清楚、简洁和信息来帮助理解观测结果是否正常,如果不是,什么类型的生理损伤可能参与其中。此外,重复评估击球是重要的检测具有临床意义的偏离个体先前的结果。在这里,我们将审查的解释由肺量测定法,测量肺容积和DLCO当他们与潜在的病理生理学。
常规击球地址三个肺的功能性质:1)气流(吸气和呼气),2)肺容积和能力(TLC、残余容积(RV)和FRC),和3)alveolar-capillary气体传输(一氧化碳吸收的测量),表示为肺一氧化碳(的转移能力TLCO),也称为肺一氧化碳(的扩散能力DLCO)。异常在这三个功能性质通常分为阻塞性通气,限制性通气和气体传输限制或障碍(表4)。
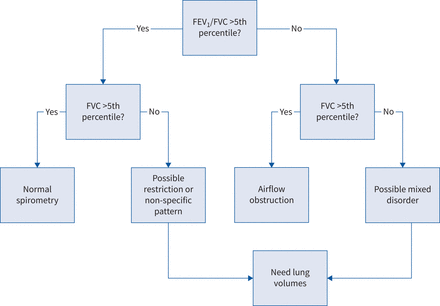
通气障碍定义为肺量测定法
气流限制和气流阻塞
呼气气流通常是评估肺量测定法,FEV最重要的指标1、FVC和FEV1/ FVC比率。在正常的肺,气流是由呼气驱动压力的大小(呼气肌肉和弹性反冲)和大小和肺部和呼吸道的粘弹性性质。最大气流通常spirometrically评估和可能会受到不同的疾病,导致不同的结果:1)呼气肌肉功能受损(弱点或贫穷的努力;神经肌肉通气障碍),降低弹性反冲或减少胸壁扩张减少PEF, FEV1和FVC, FEV的变量1/ FVC比率;2)物理中央气道梗阻(即。肺实质的以外),它可以影响气管、大支气管,导致PEF FEV相比不成比例的减少1与变量FEV1/ FVC比率;和3)肺内的过早产生的气流阻塞气道崩溃,支气管狭窄或气道炎症/壁增厚/水肿导致气道狭窄。这些阻碍航空公司减少PEF和FEV1在更大程度上比任何减少FVC, FEV1/ FVC比率是典型的低(One hundred.- - - - - -102年]。
当我们认识到正常的生理活动参与呼气气流限制,我们使用术语“气流阻塞”来指代病理减少气流从肺部导致FEV减少1/ FVC比率。
FEV的阻塞性通气障碍的定义1/ FVC LLN以下(或风险),它被定义为正常人群的第五百分位(图8和表5)。这肺活量的气流阻塞的定义是一致的与1991年ATS (103年和2005 at /人3]建议;然而,它与提出的定义全球倡议对慢性阻塞性肺疾病(黄金)104年)和ATS /人(105年慢性阻塞性肺病)的指导方针,使用一个固定的FEV10.7 / FVC的价值定义一个阻塞性通气障碍。
肺量测定法的解释方法。开始在1 s (FEV用力呼气量1)/用力肺活量(FVC)比,确定是否存在阻塞基于是否比例较低(图右)。如果存在阻塞,然后评估FVC来确定是否有阻塞或是否有可能伴随的限制(“混合障碍”)。肺活量测量(TLC)将定义限制,所以如果TLC是正常的,然后只有阻塞,但如果TLC低,还有伴随的限制。如果FEV1/ FVC是正常的,这说明没有阻塞(图左),然后再次评估FVC。如果FVC是正常的,那么肺量测定法是正常的,但如果FVC很低,那么有可能限制。这必须取决于测量薄层色谱。如果TLC很低,然后用限制肺量测定法是一致的。如果排除了一个正常的TLC限制,然后低与正常FEV FVC的损伤模式1/ FVC被称为可能的限制或“特异性”模式,其中可能包括疾病导致妨碍或限制。限制表现为非特异性模式通常由胸壁或神经肌肉障碍造成的。
最早的变化与呼吸系统疾病产生气流阻塞被认为发生在更小、更远航空公司(106年]。以来的总横截面积小航空公司很大,他们提供小气流阻力高肺容积和损害仅限于这些航空公司对最大气流以FEV影响不大1(107年]。然而,随着呼气中收益最大强迫呼气操纵,这些航空公司减少口径小,阻力明显增加,这可以减少呼气流量大幅降低肺容积。此外,失去弹性反冲气性肺实质的变化也有助于减少最大呼气流量(108年]。这导致终端部分的流动放缓呼吸描记图,即使最初的肺量图的一部分是几乎没有影响One hundred.- - - - - -102年]。这些减少后期——或mid-expiratory流是最好的赞赏煤层瓦斯的检查循环,在凹形状特征被认为反映小气道功能障碍(图9 b和c)比正常煤层瓦斯曲线(图9)。
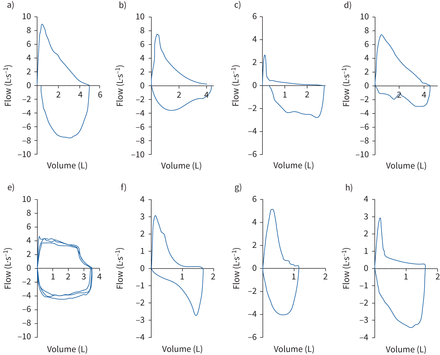
典型的煤层瓦斯循环配置的例子)正常,b)轻中度阻塞,c)严重阻塞,d)变量extrathoracic梗阻,e)固定大/中央气道阻塞,f)单边主支气管阻塞(179年),g)限制和h)混合障碍。
已经进行了很多尝试量化这些小气道损伤,尤其是FEV1和FEV1/ FVC是正常的(孤立的小气道功能障碍)109年]。一个常见的方法是测量的平均25%和75%之间流动呼出FVC (FEF25 - 75%);然而,中档流测量在强迫呼气是高度变量,缺乏可再生的,而不是具体的个人对小气道疾病(110年]。此外,中档流测量通常不会增加临床决策超出FEV贡献的信息1、FVC和FEV1/ FVC [111年]。没有足够的证据支持使用肺量测定法来确定小气道功能障碍(112年]。有最近FEV的兴趣3/ FVC [113年]或FEV3/ FEV6(114年)提供更多的敏感指示FEV时气流阻塞的成年人1/ FVC仍在正常范围内。其他测试高频指示等multiple-breath冲刷和成像也可能提供的证据FEV时气流阻塞1/ FVC是正常的(115年]。
Dysanapsis FEV的障碍和其他模式1、FVC和FEV1/ FVC
对于健康的人来说,低FEV的意义1伴随着FEV / FVC比例1在正常范围内尚不清楚。这种模式可能是由于“dysanaptic”或不平等的增长的气管和肺实质116年]。虽然这种模式被认为是一种正常的生理变异(103年),新的数据表明,它可能与阻塞性肺疾病的倾向(117年,118年]。在健康的人与此模式相关的因素包括男性,年轻和高地位,FVC高于预测及高终端所看到的FEF流动75%(119年]。高与低房车FVC可以看到在这个实例中(正常FEV1但是低FEV1/ FVC)。这种模式是否代表气流阻塞将取决于阻塞性疾病的先验概率和可能额外测试的结果,如BDR,DLCO、气体交换评价和肌肉力量测量或运动测试。
“特异性”模式:低FEV1并与正常FEV FVC1/ FVC
减少FVC和/或FEV的模式1,正常FEV1/ FVC和正常TLC被称为“非特异性”模式。这种模式被描述在2005 at /人解释语句和被认为与气流阻塞/崩溃(3),但我们现在知道,这个解释太简单。事实上,这种模式能体现减少努力,限制性通气障碍或者小气道疾病的早期结果困气和/或肺气肿(120年,121年]。然而,测量低TLC确认限制是必要的。
设置的努力,减少非特异性模式反映了个人的失败完全吸入或呼出,导致“假低”FEV1和FVC。时也可能出现流量减少,主题不能呼出足够长的时间空肺部房车。在这种情况下,煤层瓦斯曲线应该出现年底凹向下的空间。在这种情况下,volume-time曲线也可以的,可能有助于区分声门关闭和过期的突然中断由于贫穷的努力,甚至是其他原因。
非特异性模式可能是一个早期的指标限制过程中减少FVC没有伴随着房车的减少。较低的薄层色谱在这种情况下会确认限制。相比之下,在早期梗阻、小气道崩溃可以减少FVC和增加房车FEV之前1/ FVC比率下降。三年随访的非特异性模式表明持续的非特异性模式三分之二的人,与其他有三分之一被诊断出患有明显的阻塞性或限制性疾病。在现任和前任吸烟者TLC不可用(通常是在以人群为基础的研究),非特异性模式被贴上“保存比受损的肺量测定法(棱镜)”,在后续相关的已被证明是更典型的限制性或阻塞性模式(122年- - - - - -124年]。与任何模式涉及低FVC、TLC应该测量确认限制,临床显示
当非特异性模式中观察到一个人执行最大,持续努力,这可能是有用的重复吸入支气管扩张剂治疗后肺量测定法。显著改善FEV1,FVC或建议的存在某种程度的支气管反应性。另一个方法是比较FVC不计时的缓慢肺活量(SVC)。如果明显大于FVC SVC(> 100毫升(125年]),这意味着气道崩溃发生在强迫呼气(126年]。
替代肺量测定的指标和辅助测试评估通气障碍
使用VC (即。最大的SVC VC和FVC)代替FVC的比率(即。FEV1/ VC)推荐的2005 at /人解释文献[3]。使用VC在这个比例对于识别障碍可能更敏感,但具体FEV相比1/ FVC [127年]。FVC更容易标准化的记录,因为有很多方法可以记录VC,一些使用不同的设备,和VC是非常依赖于前面的体积流量和历史(128年]。在卫生、FVC从VC没有显著差异10]。FEV FVC的使用1/ FVC比率应该作为他们都应该来自用力呼气演习使用相同的设备和FEV有强健的参考公式1FEV / FVC但不是1/ VC。使用前面FEV推荐1诊断/ VC气流阻塞将增加不确定性诊断的有效性尤其是老年人口。
在成人中,FEV6可以代替FVC和准确诊断出现梗阻(129年- - - - - -133年),但这只适用于如果适当的LLNs (134年]FEV1/ FEV6使用(GLI方程不包括FEV吗6)。FEV2或FEV3也被证明是有用的估计的代理人FVC的提供一个准确的诊断梗阻(135年]。
另一个衡量阻塞性通气障碍来源于肺量测定法是吸气量(IC)。减少集成电路通常反映了高架FRC由于空气滞留。集成电路,当表示相对于TLC,密切相关慢性阻塞性肺病患者急性发作和生存,和减少呼吸困难的IC在运动中是一个重要的决定因素和运动不耐受(136年]。
用力呼气的多个其他指标来源于分析策略,如边坡的措施或曲率的煤层瓦斯循环,已确定(137年]。在未来,技术使用人工智能/机器学习(AIML)呼气煤层瓦斯循环可能提供更准确的评估的小气道功能(138年]。
在患有肺部疾病的早期表现,特别是孩子,可以正常的肺量测定法值甚至在那些确诊疾病。其他测量气道功能补充肺量测定法在评估通气障碍。气道阻力(R亚历山大-伍尔兹)衡量身体体积描记法,其volume-related的具体措施R亚历山大-伍尔兹(年代R亚历山大-伍尔兹)或特定的气道电导(sG亚历山大-伍尔兹),一般不用于识别气流阻塞。他们更敏感的检测缩小extrathoracic或大型中央胸廓内的航空公司比更多的外围胸廓内的航空公司。然而,呼吸系统的测量电阻的非侵入性技术示波测量法,它只需要潮汐呼吸,可能是有用的在人无法执行最大用力呼气策略,包括非常小的孩子(139年- - - - - -142年]。
中央和上呼吸道阻塞
中央气道阻塞和上呼吸道阻塞发生在肺实质外的航空公司。这些可能发生胸内的航空公司(胸内气管和主支气管)或extrathoracic航空公司(咽,喉和气管的extrathoracic部分)。这些条件在早期阶段可能不会导致FEV减少1和/或FVC,但PEF可以严重减少。中给出的指标表6可能有助于区分罹患肺外恶性气道阻塞而造成胸廓内的。因此,FEV的比率增加1(毫升)PEF (L·分钟−1)可以提醒临床医生需要一个吸气和呼气煤层瓦斯循环143年]。一个FEV1/ PEF比率> 8毫升·L−1·敏−1在成人建议中央或上呼吸道梗阻的存在(144年]。可怜的最初的努力也能影响这个比例。重要的是,一个日益严重的上呼吸道阻塞最终将减少FEV1和FEV1/ FVC (VC)的比例。
检查呼气煤层瓦斯的循环可以是非常有用的在评估一个上呼吸道阻塞。当用力呼气的努力是可以接受的,可重复的高原强制吸气流模式的相对正常呼气流量显示变量extrathoracic上呼吸道梗阻(图9 d)。相反,一个可重复的模式高原在用力呼气流量与相对正常吸气流量显示变量,胸廓内的中央气道阻塞。可重复的模式高原迫使吸气和呼气流显示固定的中央或上呼吸道梗阻(图9 e)。与单边主支气管阻塞,这是一种罕见的事件,最大吸气流量往往是年底年初高于被迫延迟的灵感,因为气体填充(图9 f)。在这个实例中,用力呼气,流最初期间减少迫使过期的迅速清空地区肺空,但是明显的高原呼气循环现在排空较慢区域主导呼气流量。流振荡(锯齿模式)的另一个模式可能会偶尔观察到吸气或呼气阶段,可能代表了气道壁的机械不稳定。缺乏经典的肺活量的模式中央气道阻塞不准确预测缺乏病理学(145年]。结果,临床医生需要保持高度的怀疑这个问题,把直接内窥镜检查疑似病例或成像的航空公司。
通气障碍定义为肺容积测量
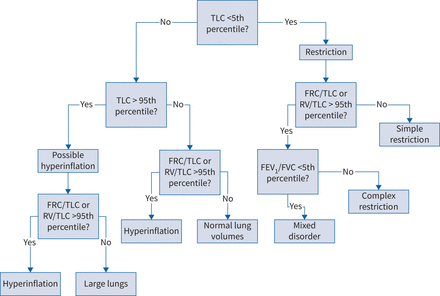
肺量测定法只能建议限制模式和肺容积的测量是必要的证实了这一点。肺容积测量开始决定FRC的气体清洗/冲刷分析或身体体积描记法。此后,过期房车和灵感TLC定义部分肺容积。
通常,测量薄层色谱和部分肺容积讨论在本节中添加小肺活量的测量确定阻塞性通气障碍;然而,这些测量可能有助于边缘型或非典型肺量测定的模式的设置146年- - - - - -149年]。房车的增加或RV / TLC超过第95百分位可能表明恶性通货膨胀或困气由于气道阻塞的存在102年]。的确,小气道疾病的早期表现之一是增加房车或RV / TLC由于过早气道关闭和空气滞留。肺恶性通货膨胀和发展,增加空气滞留反映FRC或FRC / TLC和通常在薄层色谱。增加FRC / TLC表明减少集成电路,这是一个标志的慢性阻塞性肺病和宽容与减少锻炼密切相关和呼吸困难150年]。注意,增加RV / TLC也可能会看到与肌肉无力或次优的努力和一些限制性的过程当TLC降低比例超过房车(表5)[151年,152年]。
限制性的障碍
肺容积减少定义了一个限制性通气障碍,典型的特点是减少TLC LLN以下(第五百分位)(图10和表7)。一个典型的例子所示图9克。限制性的存在障碍时可能会怀疑单从肺量测定法FVC降低,FEV1/ FVC是正常或增加,煤层瓦斯曲线显示了一个凸模式(反映高弹性反冲)。然而,减少FVC本身不能证明其限制性通气障碍。实际上,它与一个低TLC不到一半的时间153年,154年]。相反,在成人中,一个正常的FVC和FEV1/ FVC高度可靠在排除限制以低的薄层色谱(153年]。注意,与正常FEV PEF很高1可能见过在间质性肺疾病早期限制FVC [155年]。
肺容积的方法来解释。开始与肺活量(TLC),确定是否存在限制基于TLC是否低(图右)。如果存在限制,然后评估功能余气量的相对大小(FRC)或残余容积(RV)薄层色谱:如果FRC / TLC或RV / TLC升高,然后确定是否有气流阻塞基于用力呼气量在1 s (FEV1)/用力肺活量(FVC)比例。如果障碍物存在,那么这是一个混合的障碍,但是如果不存在,那么它可能是一种“复杂的限制”,这牵涉到一个以上的过程发生降低FVC TLC的比例下降。肥胖或神经肌肉疾病的最常见原因是复杂的限制。如果FRC / TLC和RV / TLC比率是正常的设置降低了TLC,然后简单的限制。如果TLC是正常的,排除了限制(图左),然后下一步是确定如果肺容积总体正常,或个人拥有大量肺,或者他们可能飞速膨大,遵循路径表示。注意,用TLC可能发生恶性通货膨胀,FRC房车,或可能发生FRC或房车孤独;在前者情况下,薄层色谱的增长表明弹性反冲,所以可能是因为肺气肿,而在后一种情况下,TLC FRC或房车没有增加的增加可能在慢性支气管炎或哮喘。
在大多数限制性疾病过程,FEV1,FVC和TLC通常减少的比例大致相同;这种模式被称为“简单的限制”。然而,一些人表现为减少FVC的比例减少TLC,指示一个不成比例的升高房车。这种模式称为“复杂的限制”,与流程相关损害肺清空,如神经肌肉疾病,胸壁限制或神秘妨碍气体捕获。当与FEV较低有关1/ FVC比率,它被称为一个“混合”障碍,表明存在两个明显的气流阻塞和限制156年]。
阻塞性障碍
阻塞性通气障碍通常与肺活量的评估测量呼气气流。正如前面提到的,然而,有特定的肺容积模式与气流阻塞,通常反映通货膨胀/空气滞留。这些模式包括减少风险,增加IC和FVC FRC和房车。阻塞性疾病,因为他们干扰肺内的气体混合,可能也有重要的影响气体稀释或冲刷技术测量FRC,肺泡卷(V一个)和薄层色谱。在这些条件下,TLC评估气体稀释技术将低因为只有交流气体体积测量。在呼吸道疾病的存在,从单一呼气试验(如低薄层色谱V一个从DLCO)不应解释为限制示威,因为这样的测量系统低估TLC。测量肺容积的也是如此multiple-breath氦稀释或氮冲刷157年]。肺容积的低估程度的增加气流阻塞和地区分布不均的气体加剧。存在严重的气流阻塞,薄层色谱可以通过气体稀释法被低估高达3 L,大大增加误分类的风险类型的生理表型(158年- - - - - -160年]。调整次呼吸的方法V一个对气流阻塞的影响发表但需要进一步的验证125年,161年]。严重的气流阻塞,肺容量可能高估了身体体积描记法,可能由于异构时间常数(导致低估的肺泡压口压力)和增加extrathoracic气道合规(160年]。
混合通气障碍
共存的混合通气障碍的特点是阻挠和限制,和生理当FEV定义1/ FVC和TLC低于LLN(第五百分位)。因为FVC可能同样减少阻碍或限制,限制性的组件在一个阻塞FEV的个人无法推断出从简单的测量结果1和FVC。提出了一个典型例子图9 h。如果FEV1/ FVC低,FVC低于其LLN及没有测量身体体积描记法,薄层色谱的FVC的减少可能是由于增加了房车,但叠加限制不能排除肺容积(162年]。相反,当FEV1/ FVC低,FVC是正常的,是一个叠加限制肺容积几乎总是可以排除的153年,154年]。混合妨碍和限制通常涉及肺实质疾病的组合+肺动脉以外疾病,如慢性阻塞性肺病+充血性心力衰竭(163年]。在呼气气流阻碍和限制的情况下与此同时存在,降低FEV的敏感性1/ FVC或减少TLC鉴别这些条件之一是减少。表8显示的摘要肺活量的并与阻塞性肺容积模式,限制和混合通气障碍。
气体传输障碍定义为DLCO
气体传输通常是评估通过测量一氧化碳的吸收(作为氧的代理)的肺。一般来说,总体一氧化碳吸收是由alveolar-capillary膜表面积和扩散性能,毛细管血液血红蛋白的体积与肺泡气体(Vc),反应速率 血红蛋白和一氧化碳。血红蛋白的重要性不能被过分强调,所有的解释都必须有引用值调整的血红蛋白含量。
血红蛋白和一氧化碳。血红蛋白的重要性不能被过分强调,所有的解释都必须有引用值调整的血红蛋白含量。
主要的测量K有限公司(测量一氧化碳的浓度随时间变化)V一个(含有一氧化碳气体的体积测量惰性稀释的示踪气体的启发卷)。他们的产品(DLCO=K有限公司×V一个)是解释的关键指标气体传输,其病理生理重要性之前审查(164年,165年]。
解释一个减少DLCO必须记住这些概念完成。正常范围内的DLCO和V一个应该基于第五百分位和第95百分位6,11]。在一个正常的设置V一个,K有限公司也有5和第95百分位值。然而,由于K有限公司将以非线性的方式上升,肺容积下降(小肺天然气量意味着更多的一氧化碳浓度的快速变化由于越来越高的表面积/体积比),这种“正常”范围K有限公司逐渐丧失意思同肺容积减少。这就是为什么设定的低V一个,一个所谓的“正常”K有限公司(通常表示为DLCO/V一个)不能“正确”低肺容积(154年]。定义一个受损K有限公司在较低的设置V一个最小的证据告诉翻译,在实践中,成为一种经验锻炼经常专注于观察到的吗K有限公司预测(百分比166年]。图11描述了算法使用一个合理的解释DLCO随着K有限公司和V一个。
方法解释肺一氧化碳(的扩散能力DLCO)。首先确定DLCO低或高基于定义的上下边界5和95百分位数的参考价值。一个高DLCO几乎总是由于肺血容量的增加,在一个从左到右分流,增加血红蛋白,红细胞增多,或免费的血红蛋白在气道的任何组件,如肺泡出血[180年]。进一步了解低的原因DLCO,然后检查其组件,肺泡卷(V一个)和肺的转移系数一氧化碳(K有限公司)。如果V一个是正常的,这是符合肺血管损伤、肺气肿肺体积保存或贫血。如果V一个很低,K有限公司较低或正常,那么通常是失去肺泡毛细血管结构如肺气肿或间质性肺病(ILD)的肺容积损失。如果V一个很低,K有限公司高,还有一个低肺容量状态,要么由于局部肺容积损失,如肺切除,这可能会提高吗K有限公司,或不完整的肺扩张,如未能充分激发,从而增加K有限公司很多。
它也比较有用V一个TLC衡量身体体积描记法来确定试验气体分布不均可能导致降低DLCO(即。一氧化碳吸收只能确定的区域测试气体分配)。正常价值的比率V一个/成人TLC 0.85∼-0.90 [166年]。值明显低于这表明气体混合障碍可能会导致较低的测量DLCO。在缺乏plethysmographic肺容积数据,存在向下的斜坡的惰性气体在呼气跟踪显示气体分布不均的可能性。没有理想的方式来调整这些条件和译员只能注意到问题的存在(167年,168年]。
未来的肺功能的解释
正常的结果从日常击球不排除生理上的障碍,尤其是在轻微的疾病和儿童。专业击球时,与常规击球时一起使用时,可能会提供一个更全面、多维评价肺功能,并可能进一步提高解释。也有快速发展的可穿戴设备允许连续监测通气指标在日常生活(即。自然生理条件下)169年]。一起捕捉和解释数据的应用程序,和集成企业和云数据存储库,可穿戴设备将为个性化的呼吸医学提供新的解决方案,包括呼吸功能监护。
小说的时代精密医学和预测工具,应该开发更复杂的诊断模型更准确地识别早期减少肺功能的决定因素。纵向数据在整个生命过程来识别早期干预的机会至关重要。有令人兴奋的研究在这一领域,可能会提供重要的改进,尤其是在测量的不确定性。有持续努力致力于AIML小说两种测试方法的发展以及目前标准测试。更新后的标准解释可能告知未来AIML算法,确保不确定性是在算法中考虑。用于标准测试的例子包括呼气的人工智能分析煤层瓦斯模式如前所述,随着测量惰性气体冲刷和一氧化碳的测量通过DLCO呼气策略(170年]。AIML-based软件还可以提供更准确的和标准化的解释,并可能作为一个强大的决策支持工具改善临床实践(171年,172年]。AIML可能有助于开发个性化,无偏预测正常的肺功能。AIML可能提高肺功能的分析数据通过识别复杂的多维模式与疾病亚型有关。虽然这种算法可能有助于减少任何偏见从低质量数据(172年],AIML必须只使用质量好的训练数据,以避免偏差引入任何算法。
的广泛使用电子健康记录(173年]常规临床实践过程中收集的数据和大型临床数据库多中心随机对照试验提供独特的数据来源培训AIML算法。这些算法可能结合自然语言处理,一组方法,应用语言学和ML到大型语料库的临床文本段落以谋取大规模结构化信息。使用语言学和计算机科学处理和理解自然语言编写的文本有可能大规模提取相关信息。共享和使用个人数据需要一个健壮的和适当的国际认可的伦理、法律和信息治理框架,还有待建立。
结论
在解释击球结果时,临床医生必须解释一个特定的结果在正常范围之内或之外的个体的年龄、性别、身高和种族背景基于参考方程,并考虑如何肺功能指标随时间变化的。击球时必须考虑的解释水平的不确定性有关1)获得的结果是如何代表当时个人的肺功能测试,2)如何检测前疾病的概率可能会影响什么是适当的阈值为每个单独的和3)如何有效的个人参考人口测试被评判。
获得技术上的要求可以接受的测量已经出发(4- - - - - -7]。个人努力的质量因此也必须考虑当评估如何代表获得的结果是个人的肺功能。一个质量差的结果足以回答一个特定的临床问题,比如如果有足够的函数来执行一个叶切除术。然而,一个质量差的结果应该被重复之前重要的决定是由结果。一些肺功能指标本质上是可再生的随着时间的推移,FEV等1,FEV6和FVC,将导致更多的确定性决策比可再生的测试。
显然是有水平的不确定性的最佳选择参考方程,认为个体的性别、地理和祖先的背景。GLI方程是迄今为止最generalisable套方程。然而,目前尚不清楚如何应用这样一个参考方程不引入偏差的可能性。临床医生必须考虑这个不确定性增加时诊断和治疗建议。
也可能合理设置临床决策阈值测试基于临床风险和观察到的临床结果。更全面的方法来解释(不仅仅依靠结果是否在正常范围之内或之外)是必要的适当的解释肺功能当预审就业,跟踪暴露的影响,残疾评估和风险评估治疗有潜在毒性的肺。迄今为止,没有满意的输出量为肺功能已定义阈值;因此,仔细考虑个人的医疗和接触史解释肺功能结果时是必要的。
重要的是,临床医生应该花时间解释击球结果个人和如何使用这些指导决策。患者呼吸道条件的最近的一项调查发现,超过一半(59.4%)不知道FEV1意味着或它所代表的条件(174年]。患者呼吸状况,以及那些被称为击球时,可能想要知道他们的结果的意思。
翻译这些建议的临床实践需要一种范式转移,的想法绝对理想的肺功能水平(即。预测值)取代支持一系列的值,观察到在大多数人没有呼吸系统疾病(即。z得分或百分位数)。图形显示的击球报告可以帮助交流的结果。解读的结果应该考虑固有的生物差异测试和测试结果的不确定性。我们预计,这些解释的建议将被认为是在未来针对疾病的指导方针。
补充材料
可共享的PDF
脚注
这篇文章一篇社论评论:https://doi.org/10.1183/13993003.00317 - 2022可以从本文的补充材料www.qdcxjkg.com
这个文档被人认可执行委员会于2021年12月6日,由美国胸科学会董事会2021年12月8日,澳大利亚和新西兰的胸社会2021年12月10日。
利益冲突:美国Stanojevic报告赠款,支持从欧洲呼吸学会的主席,欧洲呼吸学会全球肺功能行动;188bet官网地址和另外的肺功能测试能力美国胸科学会,委员会提交之外的所有工作。
利益冲突:D.A. Kaminsky报告发言人从MGC诊断费用,公司和从现时的谢礼,Inc .)在提交工作。
利益冲突:核磁共振米勒没有披露。
利益冲突:b·汤普森报道从NHMRC拨款;从四维医学和基耶西咨询费;从四维医学讲座谢礼,基耶西和Mundipharma;肺功能和报告过去的学术研究与全球倡议的欧洲呼吸学会外提交的工作。188bet官网地址
利益冲突:a . Aliverti报告专利强制振荡技术从飞利浦和光电容积描记术专利BTS生物工程,在提交工作。
利益冲突:即Barjaktarevic没有披露。
利益冲突:伞齿轮库珀担任联合主席的全球肺功能计划在欧洲呼吸学会,在提交工作。188bet官网地址
利益冲突:b·卡尔弗没有披露。
利益冲突:大肠Derom没有披露。
利益冲突:G.L.大厅前的联合全球肺功能行动和报告之前的学术工作和领导肺功能与全球倡议,都与欧洲呼吸协会,在提交工作。188bet官网地址
利益冲突:T.S. Hallstrand报告研究经费来自美国国立卫生研究院(NHLBI NIAID),在提交工作。
利益冲突:J.D. Leuppi报告瑞士国家科学基金会的拨款(SNF 160072和185592)和瑞士个性化健康网络(SPHN 2018 dr108);也收到了来自阿斯利康无限制的赠款AG)瑞士,勃林格殷格翰集团GmbH是一家瑞士,瑞士和瑞士诺华制药公司葛兰素史克公司股价,在提交工作。
利益冲突:n·麦金太尔报告从Vyaire咨询费,外提交的工作。
利益冲突:m·麦科马克报告作者的版税击球时从现时的章节;188bet手机版188bet手机版相关咨询费击球质量和阅读从Aridis外提交的工作。
利益冲突:m·罗森菲尔德没有披露。
利益冲突:雌激素受体斯文森没有披露。
- 收到了2021年5月26日。
- 接受2021年11月18日。
- 这个工作的内容不受版权。设计和品牌版权©2022人队。生殖权利和权限接触权限在}{ersnet.org