摘要
背景2019冠状病毒病(COVID-19)在儿童中的长期后遗症仍然缺乏特征。本研究旨在评估先前因COVID-19住院的儿童的长期结局和相关危险因素。
方法这是一项针对确诊COVID-19住院儿童(≤18岁)的前瞻性队列研究。包括2020年4月2日至2020年8月26日期间入学的儿童。电话访谈采用国际严重急性呼吸道和新发感染联盟(ISARIC) COVID-19儿童健康和福祉随访调查。持续症状(bb0 ~ 5个月)进一步根据所涉及的系统进行分类。
结果853名符合条件的儿童中有518名(61%)可进行随访评估并纳入研究。中位(四分位间距(IQR))年龄为10.4(3-15.2)岁,其中270例为女孩(52.1%)。出院后的中位(IQR)随访时间为256(223-271)天。在随访访谈时,126名(24.3%)参与者报告了持续的症状,其中疲劳(53人,10.7%)、睡眠障碍(36人,6.9%)和感觉问题(29人,5.6%)最为常见。44名(8.4%)参与者出现多重症状。持续症状的危险因素为:年龄较大的“6-11岁”(OR 2.74, 95% CI 1.37-5.75)和“12-18岁”(OR 2.68, 95% CI 1.41-5.4),以及过敏性疾病史(OR 1.67, 95% CI 1.04-2.67)。
结论四分之一的儿童在因急性COVID-19感染住院数月后出现持续症状,其中近十分之一的儿童出现多系统感染。年龄较大和过敏性疾病与随访时持续症状的风险较高相关。
摘要
四分之一的儿童在感染COVID-19几个月后出现持续症状,其中近十分之一的儿童出现多系统感染。年龄较大和过敏性疾病与随访时持续症状的风险较高相关。https://bit.ly/3vqeEmZ
介绍
新出现的数据表明,相当大比例的人在2019年冠状病毒病(COVID-19)急性期后6个多月仍会出现持续症状,包括疲劳和肌肉无力、呼吸困难和神经问题[1,2]。这种现象通常被称为“长COVID”,这是一个由患者群体定义的术语,也被称为后COVID-19综合征,后COVID-19状态[3.]或“COVID长途运输公司”[4,5]。英国最近的人口数据显示,12周后长冠肺炎的患病率最高的是25-34岁人群(18.2%),最低的是2-11岁人群(7.4%)[6]。
关于儿童COVID-19急性后症状和长期结局的证据仍局限于小型研究,超过一半的儿童在COVID-19感染4个月后至少有一种持续症状[7]。然而,澳大利亚S唉et al。[8]表明,在以轻度为主的COVID-19感染后3 - 6个月,只有8%的0-19岁儿童(中位数为3岁)出现持续症状。作者承认该研究的局限性是年龄范围小。这就要求在未来的研究中纳入更多的人,特别是年龄较大的儿童[8]。
有必要评估COVID-19对儿科人群的长期影响[9],为临床医生、研究人员和公共卫生专家提供信息,处理这种情况对受影响者及其家庭的影响,并为儿童疫苗接种的讨论提供信息。本队列研究旨在调查儿童出院后COVID-19长期结局的发病率和危险因素。我们采用了国际严重急性呼吸道和新发感染联盟(ISARIC)全球儿科COVID-19随访工作组制定的标准化随访数据收集方案[10]。
方法
研究设计、设置和参与者
这是一项前瞻性队列研究,研究对象为俄罗斯莫斯科Z.A. Bashlyaeva儿童市属临床医院疑似或确诊COVID-19的儿童(≤18岁)。这家大型的三级大学医院可同时容纳980名儿童,是莫斯科市儿童的主要COVID-19医院。包括在2020年4月2日至2020年8月26日大流行第一波期间入院的儿童,他们感染了逆转录酶pcr确诊的严重急性呼吸综合征冠状病毒2 (SARS-CoV-2)。研究人员在2021年1月31日至2021年2月27日期间联系了这些儿童的父母,以完成本研究的后续调查。
急性期数据集包括人口统计学、症状、合并症、胸部计算机断层扫描、支持性护理和出院时的临床结果。本研究已获得莫斯科市独立伦理委员会(简称1,协议号74)的批准。在住院期间征求了父母的同意,并征求了后续访谈的同意通过电话面试时口头确认。
访谈由一组具有以往COVID-19研究经验的医学生进行[2,11],他们接受了电话评估、REDCap数据输入和数据安全方面的标准化培训。进行了评估通过与家长/照顾者的访谈。在认为没有回应的人失去随访之前,他们被电话联系了三次。使用ISARIC COVID-19儿童健康与福祉后续调查1.0版收集有关当前状况和持续症状的信息,以评估患者的身体和心理健康和行为,并进行当地适应(包括与体征/症状的存在和持续时间相关的附加问题),并翻译成俄语。该协议已在开放科学框架[12]。后续调查记录了人口统计数据、父母对孩子情绪和行为状况变化的看法(包括变化的原因):COVID-19,大流行或两者兼有),既往疫苗接种史,住院时间和再入院时间,死亡率(初始指标事件后),出院至随访评估期间新出现症状的历史,包括症状的发生和持续时间,以及与儿童发病前相比的整体健康状况(补充材料).为了评估症状随时间的普遍性,父母被问及以下问题:“在最后七天您的孩子是否有这些症状,这些症状在他们感染Covid-19之前不存在?(如果有,请在下面注明症状的持续时间)”和“请报告自出院以来一直困扰您的孩子但今天没有出现的任何症状。”请说明这些症状的发作时间和持续时间"。
数据管理
使用谢切诺夫大学(莫斯科,俄罗斯)的REDCap电子数据捕获工具(www.project-redcap.org)和Microsoft Excel (Microsoft, Redmond, WA, USA)进行数据收集、存储和管理[13,14]。从电子病历中提取基线特征,包括人口统计学特征、入院症状和合并症,并输入REDCap。
暴露和结果变量
为了本研究的目的,我们将“持续症状”定义为在随访访谈时出现并持续50 - 5个月的症状。这些疾病被细分为呼吸、神经、感觉、睡眠、胃肠、皮肤、心血管、疲劳和肌肉骨骼(补充表S1),根据先前发表的文献[15,16]和ISARIC全球儿科COVID-19后续工作小组讨论。
过敏性疾病被定义为出现以下任何一种情况:哮喘、过敏性鼻炎、湿疹或食物过敏。参与者的年龄分类基于尤尼斯·肯尼迪·施莱弗国家儿童健康和人类发展研究所的儿科术语[17]。重症定义为住院期间接受无创通气、有创通气或进入儿科重症监护病房(PICU)。
使用0-100健康量表评估COVID-19之前和访谈时的健康状况[18],其中0代表最糟糕的健康状况,100代表最好的健康状况。
统计分析
对基线特征进行描述性统计。连续变量概括为中位数(四分位间距(IQR)),分类变量概括为频率(百分比)。卡方检验或费雪精确检验用于检验组间比例差异的假设。使用Wilcoxon秩和检验来检验组间差异的假设。
我们采用多变量logistic回归来调查人口统计学特征、合并症(限于≥5%的参与者报告的合并症)、肺炎的存在和COVID-19严重程度在急性感染期间与随访访谈时持续症状类别的关联。我们在最终分析中纳入了所有感兴趣的变量可用的参与者,没有输入缺失的数据。不同的分母表示缺失的数据。比值比与95%置信区间一起计算。
心烦意乱图被用来表示共存的持续症状类别。所有统计检验均报告双侧p值;p值<0.05被认为具有统计学意义。采用R 3.5.1版本(https://cran.r-project.org).使用的软件包包括dplyr, lubrication, ggplots2, plotrix和UpSetR。
病人及公众参与
该调查由ISARIC全球儿科COVID-19后续工作小组制定,并由具有传染病、重症监护、儿科、流行病学、过敏/免疫学、呼吸医学、精神病学、心理学和方法学专业知识的广泛全球利益攸关方以及患者代表提供信息。调查问卷分发给病人组的成员,并采纳家长/照顾者的建议。
结果
2020年4月2日至2020年8月26日期间收治的所有853名疑似感染СOVID-19的儿童均活着出院(图1).在836名有准确联系信息的患者中,518名pcr阳性患儿的家长同意接受访谈(应答率62%),并被纳入分析。
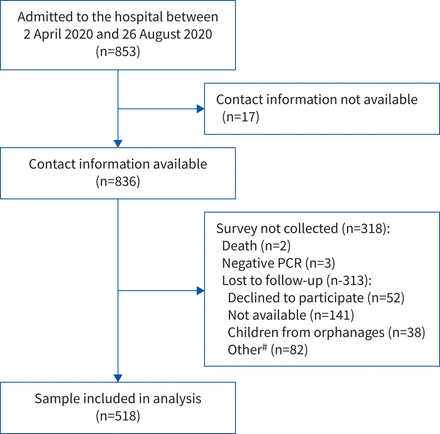
2020年4月2日至2020年8月26日期间在巴什利耶娃儿童市立临床医院收治的COVID-19患者流程图。#亲属无法描述孩子的健康状况;亲属不愿意将面试官转介给孩子的父母/照顾者;不会说俄语。
中位(IQR)年龄为10.4(3-15.2)岁(范围2天- 18岁),272(52.1%)为女孩。入院后中位(IQR)随访时间为268(233-284)天。儿童接受正规学校教育的中位数(IQR)为8(4 - 9)年,家庭成员中位数(IQR)为4(3-5)人(表1).
该队列中最常见的既往共病是食物过敏(13%(67/514)),其次是过敏性鼻炎和哮喘(9.7%(50/514))、胃肠道问题(9.3%(48/514))、湿疹(8.8%(45/514))和神经系统疾病(8.8%(45/514))。55.3%(284/514)的儿童家长未报告任何合并症。发热(83.6%(427/511))、咳嗽(55.7%(284/510))、鼻流(54.3%(278/512))和疲劳(38.9%(197/506))是入院时最常见的症状。补充表S2).住院期间发生肺炎的占37.3% (192/515);2.7%(14/515)患者病情严重,需要无创通气/有创通气或入住PICU。住院期间接受的治疗载于补充表S3.
随访时,24.7%(128)的儿童家长报告了至少一种持续性症状,其中疲劳10.6%(53/496),失眠5.19%(26/501),气味干扰4.7%(22/467)和头痛3.5%(17/486)最为常见。有关症状和持续时间的详细信息见补充表S4.
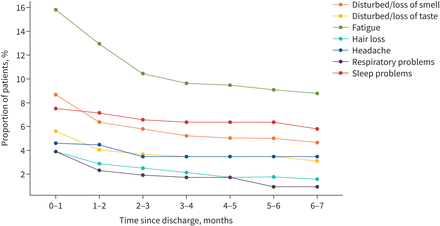
出院时出现症状的发生率随着时间的推移而下降(图2).6-7个月后出现疲劳症状的患儿数量从出院时的15.8%(82/518)下降到8.8%(45/513),嗅觉变化从8.7%(45/518)下降到4.7%(24/514),睡眠障碍从7.5%(39/518)下降到5.8%(30/515),味觉变化从5.6%(29/518)下降到3.1%(16/515),头痛从4.6%(24/518)下降到3.5%(18/517),呼吸困难从3.9%(20/518)下降到1%(5/517)。最常见症状的患病率,包括出院后一段时间出现的症状,显示在补充图S1.
在出院时出现症状的儿童中最常见症状(出院后)的持续时间。计算是基于对以下问题的回答:“在最后七天您的孩子是否有这些症状,这些症状在他们感染Covid-19之前不存在?(如果有,请在下面注明症状的持续时间)”和“请报告自出院以来一直困扰您的孩子但今天没有出现的任何症状。”请说明这些症状的发作时间和持续时间"。
至于持续的症状类别(补充表S1),疲劳是最常见的症状,10.6%(53/498)的患者在评估时报告,其次是睡眠障碍7.2%(36/501),感觉6.2%(29/467),胃肠道4.4%(22/499)和皮肤3.6%(18/496)问题。少数患者长期出现神经系统疾病3%(14/465)、呼吸系统疾病2.5%(12/489)、心血管疾病1.9%(9/470)和肌肉骨骼疾病1.8%(9/489)。
在随访评估时,共有8.5%(44)的参与者报告了不止一种类型的持续症状。最常见的同时发生的类别是1.9%(10)的儿童出现疲劳和睡眠问题,1.5%(8)的儿童出现疲劳和感觉问题。2.7%(14)的儿童有三种或三种以上不同类别的持续症状。在随访时,持续症状类别的共存呈现在心烦意乱图中图3.
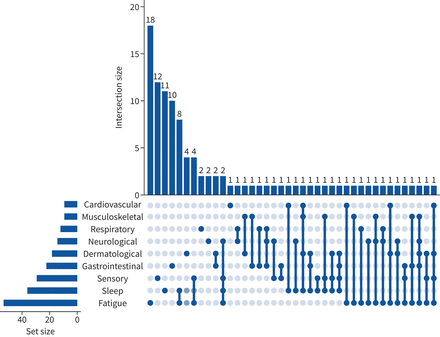
心烦意乱图代表在随访评估中持续症状(在随访访谈时出现并持续5 ~ 5个月)类别共存。这些值表示经历持续症状类别或类别组合的个体数量。深蓝色线条将深蓝色圆圈表示的多种症状联系起来。
与COVID-19发病前相比,有一种或两种或多种持续症状的儿童的健康量表得分显著下降,分别从90分(80-100)降至82.5分(70 - 93.8),从90分(80-95)降至70分(60-80)(所有比较的p<0.001)。当被要求与急性COVID-19疾病前的感觉进行比较时,没有出现任何持续症状的儿童没有报告健康方面的任何显着变化。我们还评估了儿童的情感困难、社会关系和活动水平(补充表S4和S5).家长将以下变化与COVID-19疾病联系起来,而不是与一般的大流行联系起来:4.5%(23/512)的儿童吃得少,3.5%(18/511)的儿童睡眠少,2%(10/511)的儿童睡眠多,4.7%(24/512)的儿童体力活动减少,4.3%(22/511)的儿童情绪变得不那么激动。相比之下,父母将社交活动的变化归咎于大流行,而不是COVID-19疾病:12%(58/485)的儿童与朋友面对面相处的时间减少了,13%(61/470)的儿童与朋友远程相处的时间增加了,不到1%的父母将这些变化归因于COVID-19疾病。23%(110/478)的儿童花更多时间看电视、玩视频/电脑游戏或出于教育目的使用社交媒体,92.9%的家长将这些变化与大流行联系起来,而不是与COVID-19疾病联系起来。
在多变量回归分析中,年龄越大与持续症状(图4一).与<2岁的儿童相比,6-11岁儿童持续症状的OR为2.57 (95% CI 1.29-5.36), 12-18岁儿童的OR为2.52 (95% CI 1.34-5.01)。另一个与持续症状相关的预测因子是过敏性疾病(OR 1.67, 95% CI 1.04-2.67)。在两种或两种以上持续症状共存的儿童中也发现了类似的模式:6-11岁的or为2.49 (95% CI 1.02-6.72), 12-18岁的or为3.18 (95% CI 1.43-8.11)与<2岁(图4 b).
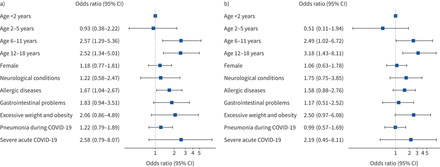
多变量logistic回归模型识别长期COVID的预先存在风险因素。a)随访时存在任何类型的持续症状(n=127), b)随访时存在两种或两种以上共存类型的持续症状(n=73)的优势比(95%置信区间)。神经系统疾病和过敏疾病在表1.比值比在对数尺度上绘制。
我们使用“年龄”作为连续变量进行了额外的回归分析,得出了类似的结果(补充图S2).当对≥6岁年龄组进行亚组分析时,严重急性COVID-19与持续症状相关(OR 6.14, 95% CI 1.27-43.94),超重和肥胖与两种或两种以上类别的持续症状共存(OR 2.89, 95% CI 1.12-7.15)。补充图S3).
讨论
据我们所知,这是最大的前瞻性儿科队列研究,随访时间最长,评估实验室确诊的SARS-CoV-2感染的儿童和青少年出院后的症状患病率和长期COVID持续时间。我们发现四分之一的儿童和青少年在随访时有持续的症状,其中疲劳、睡眠障碍和感觉问题是最常见的。在随访时,几乎十分之一的人报告了两种或两种以上类型的持续症状的多系统影响。在随访时,儿童中期和青少年(6-18岁)出现持续症状的风险较高。虽然症状的患病率随着时间的推移而下降,但相当大比例的患者在出院后数月仍出现问题。
虽然许多儿童在出院时出现疲劳、嗅觉和味觉紊乱、睡眠和呼吸问题、脱发和头痛等症状,但我们发现随着时间的推移,症状的患病率稳步下降。这在疲劳和嗅觉障碍中尤为明显。一些症状如头痛和睡眠问题的患病率下降较慢,这可能是由心理机制驱动的,而不是由病理生理病毒感染的影响[19]。这些发现的一个局限性是,在我们的研究中,症状的发生和持续时间是在单次随访访谈中回忆起来的;这可以通过适当间隔的重复随访来克服,以限制潜在的回忆不准确。很少有研究评估儿童和青少年的长期COVID;此前意大利的一项规模较小的研究发现,在较短的随访期间,类似的症状持续存在[7]。与我们的研究结果一致,先前的研究表明,成年人的症状会随着时间的推移而消退。15];然而,数据仍然有限,因为大多数已发表的队列研究没有测量症状的持续时间,而是在一次随访中评估它们的存在。
我们发现,几乎十分之一的儿童有多系统影响,在随访时存在两种或两种以上的持续症状。此前在俄罗斯成年人口中也报道过类似的数字[2在英国,有不同症状的患者被描述为[20.]。多系统受累的患者将是未来研究和干预策略发展的主要目标。
随访时,年龄与持续症状存在显著相关,年龄≥6岁的儿童风险更高。据我们所知,以前的研究尚未调查儿童长期COVID的风险因素,因此我们可能只与成人队列的数据进行比较。先前的数据表明,长COVID在成年人中普遍存在[1,2,20.- - - - - -23年龄与长期COVID的风险较高有关[20.,22]。澳大利亚一项对151名以轻度急性COVID-19为主的儿童(中位3年)的随访研究发现,只有8%的儿童持续出现COVID-19症状[8]。正如该研究的作者所承认的那样,年龄中位数低可能是COVID长期患病率低的主要原因,我们的研究证实了这一点。我们还发现,在≥6岁的儿童中,严重急性COVID-19与持续症状、超重和肥胖相关,并伴有多系统受累,但置信区间很宽,这些发现需要在更大的样本量上得到证实,才能得出任何确切的结论。
我们发现,儿童过敏性疾病也与长COVID的高风险相关。这与俄罗斯的成人研究结果一致[2]和英国[20.报告哮喘与新冠肺炎的发展有关。最近的数据表明,COVID-19的后果可能与肥大细胞激活综合征有关[24过敏性疾病儿童的辅助性t - 2型偏倚免疫反应可能是导致感染长期后果风险增加的原因。这凸显了进一步研究长期COVID潜在的潜在免疫和自身免疫机制的重要性[25]。
除了身体症状外,我们还评估了情绪和行为变化。尽管大多数父母没有报告任何变化,但每20名父母中就有1人注意到孩子的变化,他们将这些变化归因于COVID-19疾病,而不是大流行期间的总体情况。这些变化包括饮食、睡眠、情绪健康和体育活动的变化。超过十分之一的家长指出,他们的孩子花在面对面交流上的时间减少了,花在与朋友远程互动上的时间增加了,花在教育和非教育目的上的时间也增加了。这些变化主要归因于大流行期间的总体情况,而不是COVID-19疾病。“封锁”措施于3月中旬在莫斯科实施,一直持续到2020年6月。限制措施包括自我隔离、关闭公共场所(包括学校/大学)、保持社交距离、等。大流行导致人们的焦虑程度增加,这与媒体消费增加有关[26]。流行病、疾病或两者的影响应在未来的研究中进一步研究。
这项研究的一个主要优势是它基于ISARIC的COVID-19儿童健康和福祉后续调查,这将有助于未来与其他国际研究进行数据协调和比较。另一个优势是确诊的sars - cov -2感染儿童的样本量大,该队列对住院儿童的随访评估迄今为止时间最长。分层以确定COVID-19后症状是否持续,并评估随时间推移的趋势是该研究的其他新颖方面。同时,该队列研究也存在一些局限性。首先,研究人群仅包括莫斯科的患者,尽管在COVID-19大流行期间发表的许多队列研究中,区域聚类是常见的。第二,它只包括住院儿童,不代表儿科人口。第三,我们没有一个没有感染COVID-19的住院儿童的对照组。第四,一些患者在出院后可能出现了其他合并症或并发症,这些合并症或并发症没有得到适当的捕捉,可能会影响健康、症状的普遍性和持久性。第五,本研究采访的是父母/看护人,而不是孩子自己。由于住院人群的招募和随访时不存在的症状报告的回忆偏倚,也存在选择偏倚的风险,以及有症状的人更有可能同意调查的潜在选择偏倚。
用于在ISARIC世卫组织临床特征议定书倡议范围内生成这些数据的研究是一项前瞻性的大流行防备议定书,它与疾病无关,具有务实的设计,允许在大流行条件下招募人员。在疫情条件下进行研究的现实情况不允许适当地共同纳入一个对照组,这是不现实的。到目前为止,在临床研究中尚未解决的问题之一是,在医院因COVID-19病例而不堪重负的这一时期入院的个人对照组可以提供一个有效的对照组。这项研究的设计只允许我们描述COVID-19幸存者的特征,而不能涉及对照组。СOVID-19不仅仅是一种呼吸道感染,所以没有“一刀切”的对照组。目前,据我们所知,所有关于长期COVID的主要出版物都是不受控制的队列,因为很难确定年龄和性别匹配的对照组的数据,但最重要的是,除了确诊的COVID-19疾病外,还匹配了大流行期间的相同经历。
我们的发现对进一步的研究具有启示意义。需要更长的随访时间和重复评估,并结合对照和抽样,进一步研究covid -19后疾病后遗症的病理生理学和免疫学,以便为病例定义和旨在改善长期结果的干预试验提供信息。
结论
虽然出院时出现的症状随着时间的推移而减轻,但即使在出院后8个月,许多儿童仍会出现持续的症状,疲劳、感觉变化和睡眠问题是最常见的后遗症。在随访期间,十分之一的儿童经历了多系统参与。高龄和过敏性疾病是持续症状的主要危险因素。未来的工作应该是多学科的、前瞻性的,最好有对照队列、重复采样,并有能力让儿童自己报告他们的健康和福祉,同时伴有生物样本收集,以建立病因机制,更好地了解COVID-19后遗症,并帮助进行表型/内型分类。
补充材料
可共享的PDF
致谢
我们非常感谢巴什利亚耶娃儿童市立临床医院的临床工作人员,以及患者、家长、护理人员和家属在COVID-19大流行的困难时期的善意和理解。我们对ISARIC全球COVID-19后续工作小组开展调查表示感谢。我们要感谢Maksim Kholopov(俄罗斯莫斯科谢切诺夫第一莫斯科国立医科大学(谢切诺夫大学))在数据收集和数据库管理方面提供的技术支持。我们非常感谢Eat & Talk、lunch、Black Market、FLIP和Academia(俄罗斯莫斯科)在我们需要的时候为我们提供工作空间,并为COVID-19研究提供支持。最后,我们要感谢ISARIC全球团队、ISARIC全球成人和儿科COVID-19后续工作组以及ISARIC全球支持中心的持续支持和专业知识,感谢他们为数据收集制定了应对疫情的标准化方案。
脚注
Sechenov Stop COVID研究团队:elena Abdeeva, Nikol Alekseeva, Anastasiia Bairashevskaia, Dina Baimukhambetova, Lusine Baziyants, Anna Berbenyuk, Tatiana Bezbabicheva, Julia Chayka, Salima Deunezhewa, Yulia Filippova, Anastasia Gorina, cyill Gorlenko, Margarita Kalinina, Bogdan Kirillov, Herman Kiseljow, Natalya Kogut, maria korguova, Anastasia Kotelnikova, Alexandra Krupina, Anna Kuznetsova, Anastasia Kuznetsova, Veronika Laukhina, Baina Lavginova, Elza Lidjieva, Nadezhda Markina, Daria Nikolaeva, Georgiy Novoselov,Polina Petrova, Erika Porubayeva, Kristina Presnyakova, Anna Pushkareva, Mikhail Rumyantsev, Ilona Sarukhanyan, Jamilya Shatrova, Nataliya Shishkina, Anastasia Shvedova, Valeria Ustyan, Maria Varaksina,叶卡捷琳娜Varlamova, Margarita Yegiyan和Elena Zuykova(俄罗斯莫斯科谢切诺夫第一莫斯科国立医科大学);Svetlana Gadetskaya和Yulia V. Ivanova(俄罗斯莫斯科谢切诺夫第一莫斯科国立医科大学(谢切诺夫大学)儿童健康研究所儿科和儿科传染病系)。
利益冲突:J. Genuneit担任乌尔姆大学和莱比锡大学母乳成分无限制研究基金的项目经理,该基金由达能纽迪西亚研究中心资助。M.G. Semple在提交的工作之外报告了来自英国国家卫生研究所卫生和社会保障部、英国医学研究理事会、利物浦大学新兴和人畜共患感染健康保护研究单位的资助;在提交的工作之外,他还报告了Integrum Scientific LLC (Greensboro, NC, USA)的少数股权。T. Vos报告了比尔和梅林达·盖茨基金会在提交的工作之外为全球疾病负担研究工作支付的个人费用。C. Apfelbacher已获得阿斯利康的演讲费用,并且是在提交的工作之外制定长期COVID核心成果集的小组成员。所有其他作者报告无相关利益冲突。
- 收到了2021年5月10日。
- 接受2021年6月9日。
- 版权所有©作者2022。
本版本在知识共享署名许可4.0条款下发布。