摘要
氟喹诺酮类治疗药物监测可预防获得性广泛耐药结核http://ow.ly/jj6b309QXyZ
编辑器:
世界卫生组织(世卫组织)批准的针对耐利福平和异烟肼的耐多药结核病的新的短期治疗方案给患者和护理人员带来了希望。然而,治疗失败的比例仍然不可接受,而且有证据表明在耐多药结核病规划治疗期间人为获得性氟喹诺酮类耐药[1].在耐多药结核病治疗中,适当使用氟喹诺酮类药物至关重要,在新的世卫组织认可的短期耐多药结核病治疗方案中,这一点可能更加重要。目前氟喹诺酮类药物使用不当的缺点,如剂量不足,需要加以避免,以防止新的短期治疗方案失败。
耐多药结核病患者的高失败率可能部分是由于药物暴露和细菌易感性的不匹配[2].在许多情况下,由于缺乏意识、实验室能力或资源,这种不匹配被忽视了。
Falzon等.[3.[最近描述了目前在耐多药结核病中使用氟喹诺酮类药物的问题以及寻找可实施措施的情况。此外,我们希望引入氟喹诺酮类药物治疗性药物监测(TDM),作为在日常临床实践中优化氟喹诺酮类药物暴露的潜在策略。
低药物暴露是常见的,可能导致耐药和治疗失败。除了依从性,患者之间的药代动力学变异性也是影响药物暴露的重要因素[4,5].在模拟人类药物浓度的中空纤维模型中,当使用400mg莫西沙星时,40%的病例出现对氟喹诺酮类药物的耐药性结核分枝杆菌最低抑菌浓度(mic)为0.25 mg·L−1[2].这一现象在832名患者的前瞻性队列研究中也得到了证实,其中12.1%的患者获得了氟喹诺酮耐药性[1].
显然,要杀死细菌,需要在结核病患者体内有足够的药物浓度。对于莫西沙星,在接受相同剂量的患者之间观察到药物暴露的9倍变异性[5,主要是由于患者之间药动学参数的差异。对于患有艾滋病、2型糖尿病或与吸收不良相关疾病的患者来说,实际药物暴露的测量尤其重要[6].TDM可确保足够的药物浓度,并可在药物浓度和MICs的指导下进行剂量调整[7].
耐药性不能简单地通过测试一种药物浓度来证明或拒绝;而耐药程度更重要。耐药性结核分枝杆菌通过基因组的自发突变发生,但不同的突变会产生不同程度的耐药性。
通过快速分子检测和使用定制的敏感板测定MICs,已简化了耐药性检测。与氟喹诺酮类耐药相关的最常见突变可以通过线探针法(LPA)迅速检测到。与表型药敏试验不同,MIC将提供一定程度的耐药性,而不仅仅是识别耐药性。简单的方法,如MYCOTB™和Sensititre™TREK,可以同时对多种抗生素进行MIC检测。在最近的一项研究中,MYCOTB™方法在检测氟喹诺酮耐药(91-98%)方面特别敏感[8].因此,应根据细菌的耐药性水平来看待药物暴露,以确保疗效。氟喹诺酮类药物浓度时间曲线(AUC)/MIC下的面积是临床结局的预测指标,建议的AUC/MIC水平为>100 [2,9].然而,在MIC接近临界断点时,往往无法达到目标AUC/MIC比率。因此,专家建议mic≥1 mg·L的TDM−1左氧氟沙星≥0.25 mg·L−1莫西沙星(5,10].
如果AUC/MIC比值可以证明增加剂量是合理的,那么患者的安全就很重要。对于有其他qt延长危险因素(如低钾血症)的莫西沙星患者,应仔细监测心电图。然而,临床试验发现莫西沙星800mg以下的剂量是安全的。STREAM研究将提供关于高剂量氟喹诺酮类药物安全性的额外信息。
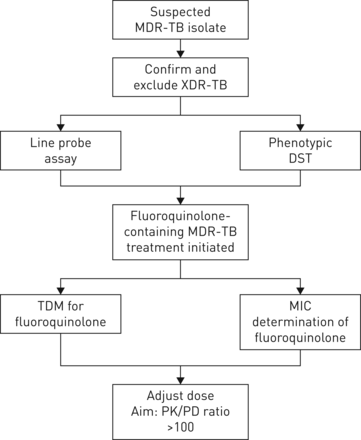
如今,即使在资源有限的情况下,TDM也可以实现。为了尽量减少评估药物暴露所需要的血液样本数量,已经制定了有限的取样策略。在易于储存和运输的干血点卡片上收集一滴血,即使在农村地区也能实现TDM [7].如果MICs较高,则应检测药物浓度反之亦然,如果药物浓度较低,则MIC将显示是否达到足够的AUC/MIC比值。图1提供临床实践的建议流程图。
氟喹诺酮类药物治疗药物监测的实施。当诊断出耐多药结核病(MDR-TB)时,需要排除进一步的耐药性,如广泛耐药结核病(XDR-TB)。线探针法可以提供快速的结果,但需要表型药敏试验(DST)来证实。当排除广泛耐药结核时,可以开始氟喹诺酮类治疗方案。为了避免药物浓度过低,可以用MycoTB®或Sensititre TREK®来简化最低抑菌浓度(MIC)。治疗两周后,使用2-3份血样可测定多种氟喹诺酮类药物浓度,并可通过曲线下面积(AUC)随时间的变化估计药物暴露。然后将药物暴露与细菌的MIC进行比较,必要时调整剂量,以AUC/MIC >100为最佳比例。PK:药物动力学;帕金森病:药效学。
总之,尽管多药方案和良好的依从性,氟喹诺酮类药物仍存在获得性耐药的风险。迫切需要采取干预措施,特别是世卫组织推荐的短期治疗方案。TDM可在全球不同中心的规划条件下进行,而不再局限于资源丰富的地区[11].因此,耐多药结核病治疗中氟喹诺酮类药物的TDM可以确保充分的药物暴露,最大限度地减少进一步的耐药性发展,并改善治疗结果。
脚注
利益冲突:无声明。
- 收到了2017年1月24日。
- 接受2017年2月15日。
- 版权©2017人队