文摘
我们检查改变生存和病人,肿瘤,切除和未行者肺癌患者治疗相关的因素,并确定子组的最大和最小生存的改进。
从挪威癌症登记处的国家以人群为基础的数据,统计挪威和挪威病人登记有关肺癌患者诊断期间1997 - 2011。相对1 -和5年生存率估计,和Cox比例风险回归,调整选择病人的特点,用于评估在肺癌患者生存预后因素整体和分层切除状态。
我们确定了34 157名肺癌患者。组织学诊断伴随着分子遗传学检测的比例从0%上升到26%,而伴随着免疫组织化学从8%上升到26%。1年期相对生存在未行者和切除病人从21.7%上升到34.2%和75.4%到91.5%,分别。调整后,改善生存依然显著年龄、性别、阶段和组织学。最大的改进生存发生在切除和腺癌患者,而病人≥80年经历过最小的增加。
肺癌在挪威生存大大增加。解释可能是多因素的,包括改进的诊断检查和治疗的态度和更精确的诊断测试,允许改进选择切除和改进治疗方案。
文摘
肺癌生存在挪威改善了由于改善注意力转向的诊断检查和治疗http://ow.ly/S5L4j
介绍
肺癌生存在1960年代在挪威很低,所以直到千禧年,相对与1 - 5年生存率在30%和10%,分别为两性结合(1]。这种模式类似于在其他国家类似的卫生系统和财富,和5年的年龄标准化相对生存在挪威已经证明等于欧洲意味着2,3]。
有迹象表明,在肺癌的诊断准确性和肺癌生存最近有所改善(2,4- - - - - -6]。有利的趋势被认为在2006 - 2007年在挪威与早期的时期相比,切除肺癌患者1年存活率达到81% (6]。然而,多数预后和肺癌的预后因素的研究都是基于种群在晚期癌症或切除肺癌,或他们是基于医院数据(基于nonpopulation) [7- - - - - -9]。肺癌的预后大大切除和未行者患者不同,区分这些团体是很重要的。一些以人群为基础的研究已经考虑肺癌患者总体而言,无论切除状态,但关注发病率趋势或预测与不同的治疗方法10,11]。
肺癌患者遭受因为和虚无主义态度的诊断检查和治疗的医疗专业人士,这是表示发现切除,通常被认为是一个治疗的先决条件,充分利用1995 - 1998年在挪威12,13]。从历史上看,有人猜测,肺癌研究资金不足是由于疾病的预后不良。然而,在2000年代早期有增加努力改善肺癌治疗的所有方面(6,14,15]。
本研究的目的是检查改变生存和病人,肿瘤,治疗相关的影响因素在切除和未行者肺癌患者生存。我们也试图识别子组的年龄、性别、社会经济地位、组织学和治疗最大的和最小的改善生存在过去的十年里。
方法
挪威癌症登记处
挪威癌症登记处(CRN)是一个指令从该国卫生部。CRN一直收集通知癌症出现自1953年以来挪威人口。据估计,质量、可比性、完整性、有效性和及时性的CRN数据很高,估计有96.9%的肺癌的完整性。从历史上看,这些论文格式的通知已发送,然后必须编码CRN电子内部。CRN还接收来自死因死亡证书注册表和匹配月度对国家人口登记,确保重要地位(死亡或移民)更新16]。
数据源
个人识别号码允许所有的挪威公民信息跨机构和相关数据库。CRN的以人群为基础的数据被用来识别所有病人诊断为恶性肿瘤的支气管和肺(国际疾病分类,修改代码C34)之间的1月1日,1997年和2011年12月31日在挪威。CRN接收patient-identifiable数据每年从所有放射治疗中心在挪威。只有第一个系列的放射治疗信息包含在当前的研究中。CRN还包含所有切除患者的全面的数据。信息社会经济地位,以实现教育和收入水平最高的前一年肺癌诊断,是来自挪威的统计数据。信息在年之前诊断疾病来自挪威的病人登记,但只是用于病人诊断后1月1日,2009年,person-identifiable数据只能从2008年1月开始注册。
分类变量
中学教育水平被归类为低(低)、中级(上中学)或高(大学或相似)。收入水平的否决是设置在第33和第66百分位,每年都被重新定义,被性别分层。阶段的诊断是归类为本地化,地区或转移根据浓缩tumour-node-metastasis (TNM)状态17]。CRN记录所有癌症病例后,联盟国际癌症控制标准版本7基于个人TNM描述符(18]。TNM地位是不能用于未行者肺癌患者。这将成为挪威肺癌可用注册表,它驻留在CRN,在肺癌患者诊断从2013年开始收集数据。根据病理阶段切除患者编码TNM状态(pTNM) [18]。组织学分类是根据世界卫生组织的分类(19]。合并症测量使用的一个版本Charlson发病率指数(CCI)适应国家病人登记,并归类为不住院(CCI =−1)、低(CCI = 0)、中级(CCI = 1, 2)和高(CCI≥3)20.]。赶紧给吸烟状态归类为从不,现任或前任。放疗治疗目的是归类为激进的(包括治疗、局部控制和预防)或姑息性(21]。然而,没有信息是否可用放射治疗是针对主肺肿瘤或其他地方,如。预防大脑辐射。当治疗目的是失踪(6%的患者),它被分配基于放疗剂量应用,按照国家指导方针可用在研究期间(22]。小细胞癌患者的剂量≥42和< 42 Gy被归类为激进和姑息。Nonsmall细胞癌患者归类为激进的如果他们收到剂量≥50 Gy除了手术或≥60 Gy没有手术,否则放疗是归类为缓和21,22]。切除和放射治疗包括时间变量在模型中,即。所有患者开始后续治疗time-at-risk有助于治疗组,但在治疗的日期,病人time-at-risk有助于治疗组。病人开胸探查被归类为未行者在病人接受上,中产阶级或lower-lobectomy bilobectomy,肺切除术,或sublobar /节段切除术被归类为切除。诊断日期编码为第一次出现的日期由临床医生,第一个日期组织学验证和死亡日期。直到2003年,诊断日期编码是在这个月的第一天,而2003年之后,CRN开始编码的确切日期。获得一致性,所有诊断日期设置为相应的月。
研究样本
总共35 132名患者被诊断出患有肺癌的CRN 1997 - 2011。其中41排除是由于由于手术在国外登记错误和16。解剖诊断222例中,有623人注册仅根据死亡证明,和73年注册和其他指定的组织学(81%的肉瘤),也被排除在外。这留下了最后的研究样本的34 157名肺癌患者(在线补充图S1)。
统计分析
多重填补方式被用来处理不完整数据在教育、收入、阶段,组织学,偏重,肿瘤大小、切除手术和吸烟23]。多个参数是一种统计方法,它使用可用的数据缺失数据的可能分布模型。我们跑的归责模式并结合结果30倍使用鲁宾的规则(23]。这是使用mi转嫁链接命令在执行占据13.1 [24]。
相对的1 -和5年生存率估计使用lifetable方法和使用逆概率加权计算提出的Pohar- perme(25]。每个病人都分配一个权重对应时死于其他原因的累积概率。这些权重估计使用国家lifetable分层按年龄,性别和日历时间衡量年度间隔。为了使用最新的数据,相对的混合法应用于估计5年生存率(26]。单变量和多变量分析1年存活率,诊断调整的时期,年龄、性别、社会经济地位、阶段,组织学,地形,一侧,疾病和治疗变量,进行使用Cox回归来识别可能的风险因素。
1年期生存分析三组:1)所有的肺癌患者,2)未行者患者和3)切除的病人。估计的相对生存,三组随访时间开始日期的诊断,在回归分析中,组3从手术日期之后。2组患者仅接受切除或接受辅助放射治疗在手术日期,没有审查贡献post-resection随访时间。因此,后续年底的定义是定义为日期后1年诊断、手术、死亡或移民,哪个是第一位的。作为组3例随访诊断日期,而不是从手术日期,一个不朽的时间偏差。然而,我们相信偏差小,部分原因是诊断和手术之间的短时间内,和一定程度上是由于生存的高概率的候选人考虑手术,在同一时期。在回归分析这种偏见是由包括手术时间变量。数据对于pTNM,切除手术和肿瘤大小是可用于群3和包含在回归模型中。我们做了相同的使用完整的案例数据分析;然而,类似的结果。 In order to reveal temporal survival trends within subgroups, we compared survival among patients diagnosed in the first (1997–2003) and those diagnosed in the second (2004–2011) half of the study period using a multivariate Cox regression model adjusting for available explanatory variables.
在两个子群分析关注疾病和吸烟,1年存活率计算使用多变量Cox回归模型以类似方式如上所述。在分析疾病我们使用2009 - 2011年期间,而对于吸烟我们使用2004 - 2010。假定值< 0.05被认为是重要的。
结果
研究样本的人口和临床特点表1。有6160(18.0%)切除患者(表1)。从肺癌诊断到死亡的平均时间在切除和未行者病人已经39岁了,5个月,分别。
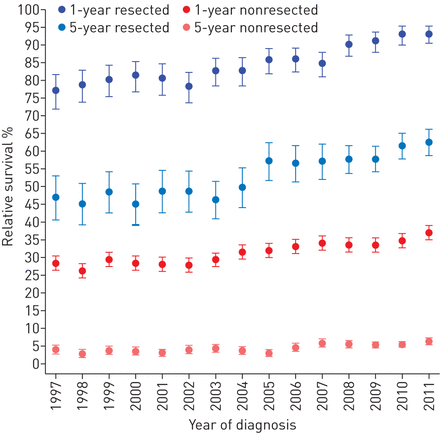
的相对1 -和5年生存率肺癌患者从35.4%上升到47.6%和11.6%到17.5%,分别在研究期间(图1)。之间的相对1 -和5年生存率未行者病人从28.4%上升到37.0%和3.6%到6.3%,分别。相应的数据在切除患者77.2%到93.3%和47.0%到62.6%,分别为(图2)。切除和未行者病人死亡的风险比切除术后2年/诊断一直低2004 - 2011与1997 - 2003年相比,变化从0.50 (95% CI 0.37 - -0.68), 0.71 (95% CI 0.62 - -0.82)切除和从0.75 (95% CI 0.70 - -0.81), 0.88 (95% CI 0.83 - -0.94)未行者患者(图3)。生存在确诊后的第三年,1997 - 2003和2004 - 2011年类似的切除和未行者(图3)。
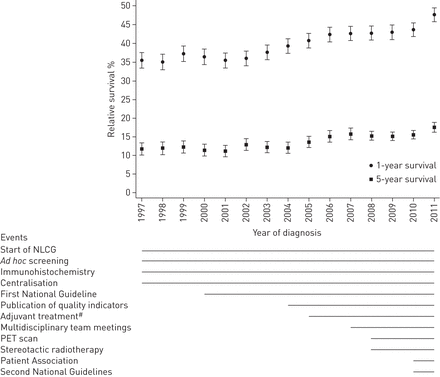
相对的1 -和5年生存率(95%置信区间)为所有肺癌患者诊断在挪威34 (n = 157),以及事件改变了肺癌护理在挪威的实现从1997年到2011年。随访时间被定义为从诊断。NLCG:挪威肺癌组;宠物:正电子发射断层扫描。#:以铂为基础的辅助化疗后切除。
相对的1 -和5年生存率(95%置信区间)切除和未行者肺癌患者诊断在挪威34 (n = 157), 1997 - 2011。随访时间被定义为从诊断。
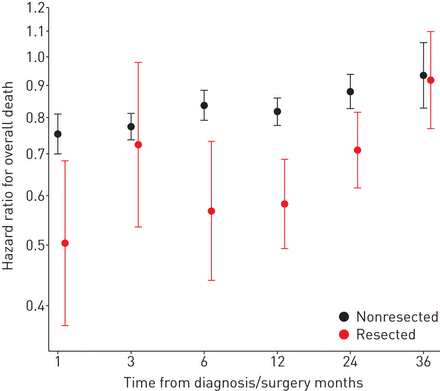
肺癌切除术后死亡的风险比率变化/诊断在切除/未行者肺癌患者在1997 - 2002年在挪威诊断(参考)和2003 - 2011年34 (n = 157)。
中位数时间从诊断到切除从26天增加到2005年的36天2008 (图4)。切除利率变化在研究期间16.1%至20.8%,但没有观察到明显的趋势(图4)。切除状态的单变量和多变量分析分层显示稳步增加1年生存在切除和未行者的病人,虽然进步最大的切除患者(表2)。显著的死亡率增加了观察阶段所有的病人(区域与本地:风险比为2.09,95%置信区间1.96 - -2.23;转移与本地:风险比为4.97,95%置信区间4.68 - -5.28)。然而,分层后切除状态,大部分的效果消失了。所有患者的单变量分析表明,1年内死亡的风险诊断小细胞癌患者是1.4倍比鳞状细胞癌。然而,多变量分析并未证实这一差异。观察到的效果是减少夹杂物的主要阶段模型(数据未显示)。收入和教育水平持续作为独立因素(表2)。
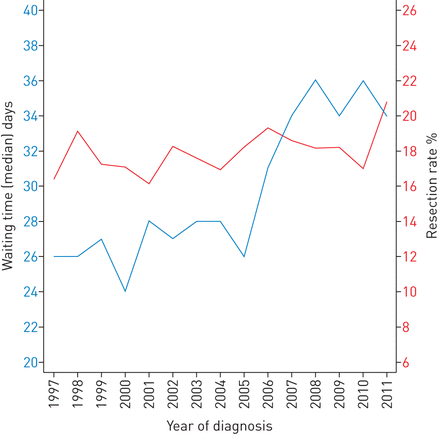
平均等待时间从诊断到切除和挪威的肺癌患者中切除的比例,1997 - 2011年34 (n = 157)。
所有主要组织学类型,最深刻的腺癌,1年存活率提高。即使有有限的进步管理对于小细胞肺癌患者,这组也经历了生存的改善。病人≥80岁经历过最小的改善生存(危害比为0.87,95%可信区间0.82 - -0.93)(表3)。当分层分析nonsmall细胞肺癌和小细胞肺癌病人组,结果对风险因素的水平和生存中改进其他解释变量不同< 10%的总体结果(数据未显示)。
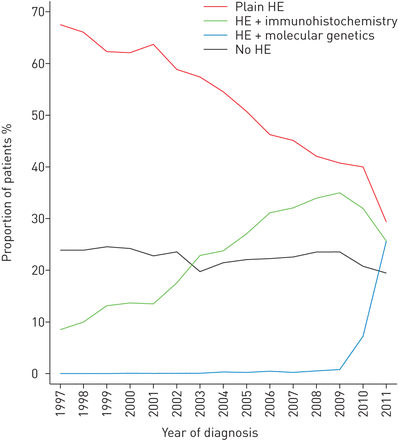
20%至25%的肺癌患者没有组织学检查确诊。从2009年起,大幅增加观察组织学诊断伴随着分子遗传学检测,可能与表皮生长因子受体(EGFR)的实现测试。使用免疫组织化学的增加也被观察到。因此根据组织学诊断的比例降低(图5)。在线补充图2显示了越来越多的腺癌患者肺癌患者。这部分可以解释增加一般诊断改进,和更具体的改进免疫组织化学和EGFR检测(数据没有显示)。
时间趋势的肺癌诊断的基础在挪威,1997 - 2011年34 (n = 157)。他:组织学检查(指没有陪同检查,如分子遗传学、免疫组织化学)。
疾病和吸烟
总的来说,更严重的并发症和当前吸烟者被确定为消极的预后因素在所有三个subanalyses (表2)。然而,包括疾病和吸烟信息分析解释了一些,但并不是所有的教育和收入水平的影响在切除和未行者病人(数据未显示)。影响的其他解释变量只是略微调整了疾病和吸烟(数据没有显示)。
讨论
相对的1 -和5年生存率无显著增加切除和未行者肺癌病人在1997年到2011年之间。改善最深刻的切除患者和腺癌,和最明显的病人≥80岁。整体改善持续调整后可用解释变量。
观察到的相对提高5年生存率在我们的研究是符合国际CONCORD-2估计已报告的研究,其中包括279人口登记的数据(27]。我们的研究还观察到一种改进生存通过研究期间的所有阶段。这符合荷兰的一项研究报告结果,这表明,四期nonsmall细胞肺癌病人生存经验的增加,由于增加化疗的使用(28]。
1987年,挪威肺癌组成立提高认识,促进肺癌护理。2000年,他们发布了第一个版本的国家肺癌治疗指南;更新版本是在2010年,以反映新的发展在治疗22]。2008年11月,第一个肺癌患者协会成立于挪威打算增加关注这个病人组,通知和支持病人和他们的亲戚,和作为联系病人,亲戚,和政府。发生了许多历史的变化在肺癌护理在挪威在研究期间,这些可分为两类:诊断和治疗相关的。包括增加的diagnosis-related变化特别的筛选、改进的免疫组织化学、正电子发射断层扫描(PET)扫描和更好的分子遗传学,而治疗相关的变化包括引进和更新版本的国家指导方针,引入多学科小组会议,中央集权,引入立体定向放射治疗和辅助治疗,挪威肺癌组的活动,形成病人的协会(图1)[29日]。
通过组织学检查确诊患者的比例仅在1997 - 2011年从68%下降到30%,这是可以预料到的,更先进的方法是可用的。免疫组织化学病理学家可以确定组织学子组即使在小活检和细胞学样本,这是非常重要的在选择适当的治疗。我们看到了增加使用免疫组织化学的增加诊断肺癌患者。个性化医学的酪氨酸激酶抑制剂是很少看到在我们的研究样本。测试特定的突变,即。表皮生长因子受体,开始于2010年,是在2011年底。2009年,米好吧et al。(30.]报道延长无进展生存EGFR-positive患者接受吉非替尼与常规化疗。因此,生存在我们的研究中观察到的增长从2010年到2011年可能部分归因于增加EGFR-driven疗法。表皮生长因子受体表达的往往是比鳞状细胞癌腺癌,这或许可以解释为什么生存最大的改进是观察腺癌患者(31日,32]。
一般来说,更特别的筛查是发生在挪威医院通过使用更多的计算机断层扫描(CT)。最近的一份报告显示,胸腔的数量CT扫描表现在挪威从2002年到2008年增加了一倍多33]。这可能导致早期诊断和转向更多的本地化阶段诊断,但可能已经被疾病晚期的增加抵消了由于更多更好的检查可能的转移(在线补充图S2)。磁共振在挪威2007年之后和实现高灵敏度检测转移比常规CT (34]。因此,医生预计分配更准确的诊断,但他们也帮助选择适当的治疗。即使切除率几乎保持不变,切除后生存改善,这可能是解释部分通过更好的选择的病人做手术。事实上,一些患者接受切除在过去现在被认为是由于更好的诊断检查,因此他们不合适导致较低的平均生存中观察到早期的时期。磁共振可能会在未来进一步改善病人的选择,避免无用的开胸。
治疗肺癌的发展大大和切除已逐渐集中(35]。2003年,<大容量医院切除20%,而> 2012年的80%。中央集权的大容量或中央医院手术可以部分解释改善生存。手术后的死亡率在2004年至2011年在我们的研究中较低与1997 - 2003年相比,这可能反映了改进的手术、麻醉和peri-operative保健集中化、和/或更好的病人选择带来改进的诊断技术。我们相信更好的诊断方法和改进peri-operative保健也起到了推波助澜的作用。
切除的平均等待时间在我们的研究中是∼26天在1998年和2001年之间。然而,大幅增加等待时间观察2005年之后,可能由于集中化。此外,更准确的诊断检查的要求更耗时的考试,可以增加时间切除。然而,这种等待时间似乎是合理的,因为它增加了正确的患者接受切除可能性和作为,尽管这个等待时间,提高生存已被观察到。引入辅助化疗对我们研究期间的结束也可以解释更好的生存在我们切除患者(4]。
立体定向放射治疗于2008年实施,可能有助于改善生存nonresectable患者(36]。我们不能分层规律和立体定向放射治疗。切除患者预后接收辅助放疗不如切除的病人没有得到辅助放疗。这是预期切除后辅助放射治疗常与没有免费切除利润率比最初认为的或更高级的疾病。CRN的最近的一项研究显示,只有肺癌和乳腺癌放疗见到国家和国际目标水平(21]。这是一个好的迹象表明增加注意肺癌导致改善护理在挪威。改善生存是在第三阶段nonsmall细胞肺癌患者姑息放疗除了化疗,表明改进的,最初的不良预后患者积极的态度可以是有益的而不降低他们的生活质量37]。
挪威所有居民医疗条件无论社会地位平等。尽管如此,高等教育和收入水平是增加手术切除率。此外,教育被确认为一个独立积极的生存预后因子。它可以推测这些差异可以归因于吸烟患者的患病率更高在低社会经济群体。因此,这些病人可能更糟糕的性能状态和更先进的疾病,使他们不太可能接受彻底的治疗。在舞台上我们的数据分类、疾病和吸烟是不完美的,这可能会导致残余混杂在我们估计两个社会经济地位指标。然而,如前所述,我们确定疾病和吸烟独立负所有患者预后因素(38,39]。
即使相对1 -和5年生存率改善(图2),没有统计上的显著差异在第三年的死亡率比较生存在1997 - 2003和2004 - 2011 (图3)。这可能表明,可用外科和肿瘤治疗只对长期生存的影响有限。
这项研究有一些局限性。1)我们只包括第一放射治疗系列,无论目标。此外,我们使用目标剂量实际上是应用和无意剂量,这可能会导致一些有偏见的结果我们无法确定那些收到完整的从那些经历了未完成的放疗剂量。然而,这种偏见可能是小的,因为它只适用于< 6%的病人,以及给定的意图之间的一致性(激进或姑息)和给定的剂量的94%高(21]。2)直到2008年,舞台被编码为未知CRN如果仅仅根据病理报告(即。没有有效的临床通知)和报告包含的信息转移的诊断。2008年之后,这些病例是编码具有局部的疾病,如果他们接受手术治疗。为了避免偏见的结果我们认为舞台是未知的所有患者在2008年之后,使用多个归责。
目前的研究也有一些优点:1)完整切除,放疗是主要的信息优势,和2)以人群为基础的研究设计和使用国家、全面、高质量的数据。
总之,本研究显示改善总体存活率在切除和未行者肺癌患者在挪威在1997年和2011年之间。这似乎是多因子的解释,包括增加肺癌一般,全面评估患者的健康,更准确的诊断和改善治疗。
脚注
本文根据修正修正发表在2016年4月出版的欧洲呼吸杂志。
可以从本文的补充材料www.qdcxjkg.com
支持声明:这项研究是由挪威东南部地区卫生行政部门。为这篇文章一直存放在资助信息FundRef。
利益冲突:披露可以找到与本文的在线版本www.qdcxjkg.com
- 收到了2015年4月25日。
- 接受2015年8月12日。
- 版权©2016人队