鼻子是哺乳动物中呼吸的主要途径,并提供重要的生理功能,包括加热,加湿和滤波的受启发空气1那2.因此,人类自然地通过鼻子呼吸,特别是在睡眠期间,在此期间呼吸是在自动控制下并且没有有意识的影响。在正常的主题中,鼻气通道占总气道阻力≥50%,大部分源自鼻子的前部贡献,包括鼻腔3..鼻腔的横截面积由几个扩张肌肌肉控制。在病理条件下,鼻阻力可能会显着增加,极端是完全梗阻。由于鼻腔鼻肿块中的循环粘膜变化,鼻阻力通常从一侧变化,并且循环频率为2-4小时4..这种鼻循环可能在呼吸防御中发挥作用,等离子体渗出物5..此外,由于同情介导的粘膜血管收缩,鼻抵抗在运动期间减少6..相比之下,由于粘膜充血的结果,鼻抗力增加了仰卧位7..这些考虑表明,鼻子是具有相当大潜力的反应器官,可以改变气流抗性,这可能对呼吸有重要意义,特别是在睡眠期间。
睡眠代表了由仰卧位引起的天然增加的鼻抵抗力和骨骼肌调低,这可能会增加与鼻瓣有关的鼻抗性的成分。鼻腔呼吸对呼吸有一种兴奋剂效果,并且据报道,与口腔呼吸相比,与较高的微小通风和流速相关联8.那9..这种效果似乎是局部鼻反射的介导的。与口腔呼吸相比,鼻呼吸缺氧和高曲线的通气反应较低,并且通过上气道的表面麻醉废除差异9..据报道,与口服呼吸相比,鼻孔扩张的上气道扩张肌肉活性较高,即使在施加到口腔途径的条件下也是如此10.膈肌活性没有差异,鼻腔表面麻醉产生效果,表明局部反射机制。施et al。11发现在运动期间通过鼻子或嘴巴呼吸的Genioglossus电谱活动没有差异。
鼻腔和口腔抗性之间的相互作用也可能对阻塞性睡眠呼吸暂停(OSA)的病理生理学有影响。例如,舌头突起据报道,OSA综合征(OSAs)患者患者但不在正常主题中降低鼻孔抗性,并且很可能在OSAS中的效果反映了后鼻道中的阻力12.
上呼吸道作为椋鸟电阻的形式
上气道通畅的主要决定因素是在吸气期间咽部的负压与上气道扩张肌的抵抗力之间的负压之间的平衡,主要是Genioglossus13.上气道也被描述为类似星形电阻器的行为14.该型号将上呼吸道视为空心管,其中入口处的局部梗阻,对应于鼻子,和下游的可折叠部分,对应于oropharynx。根据该模型,当空气通过狭窄的入口绘制时,下游产生更大的吸力,并且可能有助于影响可折叠区段的塌陷力(图1⇓).因此,当鼻塞发生时,口咽下游的溃散性可能增加。然而,有许多因素可以降低这种上游阻力对口咽塌陷的重要性,尤其是当鼻阻力超过临界点时,口腔代表了一种可替代的呼吸途径。其他的力,如迟滞力和咽内的局部表面张力,也可以限制鼻阻力对口咽塌陷的影响。
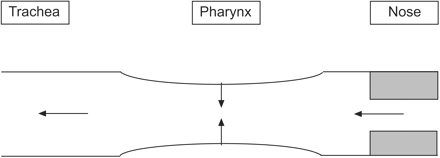
上呼吸道溃散性的Starling电阻模型。上气道在入口阻塞处表现为Starling电阻(IE。鼻气气道)产生折叠力,该塌陷力在可折叠段中的下游,咽部。
口服相对睡眠期间鼻腔呼吸
在正常的受试者中,在睡眠时呼吸在睡眠时,上气道阻力较低,而不是口腔;这与唤醒状态形成对比,其中已经发现抗性在一项研究中是相同的,这在相比睡眠之间的阻力和在同一主题中的唤醒之间进行了相比15.因此,人们可以预期下意识地(自动地)努力通过鼻子呼吸,除非阻塞的程度高到足以导致一个不可接受的高呼吸工作。在这种情况下,一旦超过了特定的鼻腔气流阻力阈值,适应性反应可能会导致自动切换到口腔呼吸。在正常受试者或鼻部疾病患者中,鼻腔呼吸向口腔呼吸过渡的调节机制以及鼻腔和口腔呼吸路径之间的呼吸分配尚未得到广泛研究。然而,一些商业多导睡眠描记(PSG)系统可以进行口腔和鼻腔呼吸的联合记录,表明受试者通常在鼻腔和口腔路径之间进行分流,大多数气流发生在鼻腔路径。菲茨帕特里克在一份报告中对此进行了量化et al。16谁发现,呼吸受试者的口腔呼吸口腔分数平均为7.6%,睡眠期间跌至4.3%。
鼻塞在OSA病理生理学中的作用
OSA涉及的病理生理机制是复杂的,并且不完全理解。临界上呼吸道缩小/塌陷通常发生在oropharynx之间,鼻孔和epiglottis之间,这是一个缺乏刚性支持的区域17.这个脆弱节段的开放依赖于咽扩张肌和外展肌的活动,它们通常在每次吸气时以有节奏的方式被激活18.如果吸气式泵肌的负面上部气道压力超过这些上气道肌肉的扩张力,则发生上部气道的崩溃18那19.这种上呼吸道缩小需要增加咽部扩张器肌肉收缩以维持气道通畅,并且有证据表明,奥斯斯患者在醒来的患者期间比正常受试者在睡眠期间较大减少,因此有助于阻塞性呼吸暂停的发展20..使用鼻腔和口腔流量循环的研究表明了流量限制通过奥斯塔斯患者的鼻途径与正常科目相比,特别是在到期期间;还表明,与呼吸暂停/低吞噬症指数(AHI)相关的鼻流量限制程度21.位置影响也可能是重要的,因为有证据表明,仰卧鼻抗性与OSA更密切相关21那22.
有证据表明OSA病理生理学中的鼻塞和咽部狭窄之间的相互作用。在调查者,virkkula的研究中et al。23发现了鼻抗性,咽部空域和AHI之间的独立关系。雷密斯罗et al。24还报道了鼻塞,咽部狭窄和202名受试者的临床怀疑呼吸呼吸(SDB)之间的关系;咽部狭窄仅与鼻梗阻患者显着相关。莫里斯et al。25报道,使用声学测量法测量鼻部体积仅与非呼吸道扰动指数测量相关的非同学受试者。这些发现表明肥胖可能掩盖鼻塞可能在OSA病理生理学中的鼻梗阻的可能性独立效应。
可变或固定鼻塞和OSA
多年来,鼻塞与阻塞性睡眠呼吸暂停(OSA)的关系一直是一个备受争议的话题。虽然上气道力学的Starling电阻模型支持鼻塞在OSA病理生理学中的重要作用,但现有文献提供了不一致的证据来支持这一关系。虽然关于鼻塞和OSA之间关系的精心设计的研究相对较少,但我相信有足够的证据表明,可变鼻塞相关条件比固定鼻塞相关条件在OSA的病理生理学中发挥更大的作用。这一观点至少部分是基于这样一种假设,即假定的适应性反应有助于在高鼻阻力条件下从鼻腔呼吸过渡到口腔呼吸,在固定阻塞条件下可能更突出,由于可变鼻塞时鼻部气流阻力降低的间歇期可能与自动鼻呼吸保持更紧密的联系。我的假设是,与口腔呼吸转换相关的适应性反应限制了严重固定性梗阻患者OSA发病机制中鼻塞的影响,也可能是此类患者手术治疗成功率低的原因。
支持哪些证据来支持可变鼻塞的假设在OSA的病理生理学中发挥着更大的作用而不是固定的阻塞?虽然几项研究已经研究了与鼻阻塞和打鼾和/或OSA相关的障碍之间的关系,并且已经考虑了疾病障碍对OSA严重程度的影响,许多研究都采取了简单主观报告的形式,限制了信心总之,可以从他们中汲取。与对睡眠相关变量的影响方面的客观反应相比,鼻塞的治疗研究通常报告了更积极的主观反应。因此,对鼻阻塞和睡眠相关呼吸障碍之间关系的可靠评估应包括客观测量的睡眠和呼吸,并且理想地应包括鼻塞和/或鼻间气流抗性的客观测量。
鼻阻塞与SDB之间的关联研究
基于人口的研究
几个基于大量的人口研究已经检查了鼻塞和SDB之间的关系。威斯康星州队列研究涉及911受试者接受PSG的受试者,据报道,与没有鼻症状的人相比,患有症状过敏性鼻炎的受试者水平较高的1.8倍的SDB26.在稍后研究1,032个受试者的研究中,SDB对PSG的PSG和鼻塞不同的疾病的影响27.在一项关于7,980名工人,Udaka的研究et al。28报告了习惯性观察到的呼吸暂停与自述不明原因的鼻塞之间的显著关系。而最初的威斯康星州报告26涉及具有可变鼻塞的主题,可能是后来的报告27包括固定和可逆鼻塞的患者。因此,来自人口研究的可用证据支持OSA病理生理学中的鼻塞的作用,无论IETIOLOGY如何。
与可逆鼻梗阻相关的障碍
季节性鼻炎患者的鼻腔气流阻力研究表明,阻力水平与SDB的严重程度之间存在关系29.与SDB相关的微唤醒在季风炎的受试者中也比对照更频繁30..在案例对照研究中,Canovaet al。31据报道,与慢性阻塞性肺病患者相比,OSAS患者的过敏性鼻炎患病率显着更高。这些数据支持可逆鼻阻塞和SDB之间的关系。
与固定鼻塞相关的障碍
固定鼻阻塞患者的客观研究提供了关于这种阻塞与SDB之间关系的信息。阿特金斯et al。32发现鼻抵抗和奥斯纳患者和非公共秩序患者之间没有关系,但只有少数患者患有显着的鼻塞。这些观察结果在其他研究的上下文中拍摄,显示出具有SDB的可变鼻阻塞的显着关系,为固定鼻塞的观念提供间接支持,即OSA的病理生理学中的可变障碍物的变性不太重要。
对医疗或手术管理的SDB严重程度的影响,以缓解鼻塞
评估可变和固定鼻塞与OSA的关系的另一种方法是评估抑制这种阻塞对SDB严重程度的影响。该主题已在最近的系统评论中得到解决37那38.虽然有大量的报告评估了各种形式的医疗和手术干预来缓解打鼾和/或阻塞性睡眠呼吸暂停患者的鼻塞,但相对较少的研究采用了充分的研究设计,包括连续的患者选择和治疗效果的客观评估。更少的人纳入了鼻腔耐药和/或随机的安慰剂对照研究设计。然而,现有证据表明,与可变鼻塞相关疾病(如鼻炎)的医学治疗研究报告,OSA严重程度的降低比外科矫正固定畸形(如鼻中隔偏曲)的研究更一致。
鼻阻塞的医学管理研究
一些评估鼻塞医疗管理对OSA严重程度影响的研究采用了随机、安慰剂对照研究设计。干预措施包括鼻内皮质类固醇、减充血剂和机械鼻扩张器,患者人群包括伴有鼻炎的临床osaas受试者、上气道阻力综合征(UARS)患者和无SDB客观证据的鼻炎患者。两项随机、安慰剂对照研究表明,在osa患者中使用鼻内类固醇可显著降低AHI(表1)⇓)39那40;通过基利的报告et al。39在使用后钻石测量和AHI测量的鼻气流抗性之间表示良好的关系(图2⇓).没有OSAS的鼻炎患者的另一项研究发现,使用类固醇与给定安慰剂的人之间的AHI没有差异44.两个随机的受控试验已经证明了在共存慢性鼻炎患者中的机械鼻扩张器的客观益处,其中一个在非公共秩序41而另一个在奥斯萨斯患者中45.另一项随机对照试验,在无临床鼻塞的UARS患者中使用鼻腔扩张器,尽管去饱和时间缩短,但AHI无差异41.但是,克尔et al。46报告称,与安慰剂生理盐水夜间相比,使用鼻减充血剂和前庭支架联合治疗1晚后,鼻腔气流阻力降低,AHI或睡眠质量没有改善。总的来说,有证据表明鼻塞的医学治疗有显著的客观益处,其中最大的益处是在osaas和可变鼻塞并存的患者中观察到的。然而,这种益处通常是有限的,很少有患者能够完全消除阻塞性睡眠呼吸暂停综合症。
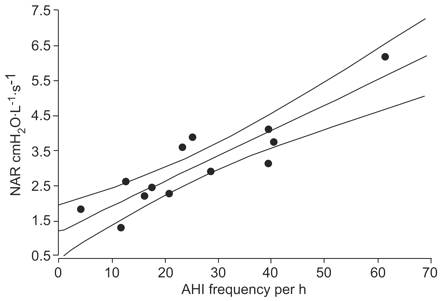
在鼻窦炎和鼻炎和阻塞性睡眠呼吸暂停术后(NAR)和呼吸暂停鼻间气流抗性(NAR)和呼吸暂停/低分症(AHI)中的平均鼻腔气流抗性(APNEEA / HIPOUEA指数(AHI))之间的相关性。r = 0.88;P <0.0001。拍摄的数据39.
固定鼻阻塞患者鼻塞外科治疗的研究
只有一项研究固定鼻塞的手术校正,作为治疗SDB的手段,采用随机的控制设计。在最近出现的报告中欧洲呼吸杂志,Koutsourelakis.et al。43对OSA患者的鼻外科进行随机对照试验,发现只有15%的成功率,只有在睡眠前睡眠期间睡眠期间高水平口腔呼吸的患者患者患者的阳性结果仅发生了阳性结果。在响应者的术后鼻腔呼吸。这些研究结果表明,当鼻间气流抗性降低时,从口腔呼吸切换到鼻腔呼吸的能力代表了鼻外科阳性结果的重要决定因素。另外三项非损害研究报告了类似的阴性结果,其中包括在手术前后的连续患者选择和目标评估和客观评估SDB变量47-49.但是,系列et al。50.据报道,在具有正常术前头颅测量测量术的轻度OSAs患者中鼻塞手术缓解后的AHI显着改善。这一发现支持鼻塞在缺乏口咽缩小的情况下在OSA中尤为重要的观点,并支持其他报告,证明OSA病理生理学中的鼻子和咽部之间的关系。令人惊讶的是,在手术后降低鼻抵抗和OSA严重程度的变化之间存在较差的关系46那47.因此,从OSA的充分设计研究的整体结论是它具有低成功率,尽管精心挑选的亚组可能受益。
未来研究的优先事项
我同意最近的报道,鼻手术通常不是阻塞性睡眠呼吸暂停综合症的治疗选择,但我也主张对阻塞性睡眠呼吸暂停综合症和/或伴有可变鼻塞的打鼾患者进行鼻内糖皮质激素和/或减充血剂的药物治疗试验。需要进一步精心设计的研究,以确定可从鼻塞缓解中获益的特定患者群体,并继续验证osa可变鼻塞患者从鼻塞缓解中获益大于固定鼻塞患者的假设。特别是,需要对特定的治疗干预(内科或外科)进行充分有力的随机对照研究,相关的结果测量应包括干预前后的鼻腔气流阻力测量和客观睡眠研究。测量鼻气流阻力的方法的选择反映了最佳测量方法和实用/简便技术之间的折衷。虽然后鼻测量法提供了更完整的有关鼻气流阻力的信息,但技术上的困难,因此,前鼻测量法的应用更广泛。然而,由于大部分气流阻力来自鼻气道前部,后一种测量方法在临床上是有用的。
还需要充分控制的SDB研究,比较患者与鼻塞相关的特异性疾病和匹配的正常受试者。特别地,并且给出了本文中提出的假设,这些研究应比较与具有固定梗阻的可逆性鼻梗阻相关的受试者中SDB的患病率。一个可能的例子是将鼻炎患者的SDB水平与偏离鼻中隔的人进行比较,每个组就重要的人口变量和鼻间气流抗性的水平匹配。
在更基本的水平下,如果我们更好地了解睡眠期间的鼻和口腔呼吸的分区,以及调节从鼻腔转变为健康和疾病的口服呼吸的机制,需要生理学研究。
兴趣表
没有宣布。
- ©ers Journals Ltd















