摘要
睡眠期间心率(Baroreflex敏感性; BRS)的苦难射流控制被证明在阻塞性睡眠呼吸暂停(OSA)中被抑制,并在用连续的正气道压力(CPAP)处理后改善。CPAP在简单的严重OSA中睡眠期间还急剧影响BRS还是仍然有争议的。
18名患者在基线和首次使用CPAP时,在夜间多导睡眠描记仪监测血压。采用序列法对自发BRS进行分析,并估计为平均序列斜率。
CPAP没有敏锐地影响血压或心率,但在睡眠期间的心血管变异性降低。CPAP应用期间的平均BRS略微增加(从6.5±2.4到7.5±2.9 ms·mmhg−1),主要是响应血压降低。BRS的变化与动脉氧饱和度或呼吸暂停/低尿布症指数的变化无关。
在睡眠中睡眠期间心率在睡眠期间心率的小变化与严重阻塞性睡眠呼吸暂停的连续正气道压力无关,与夜间低氧血症的急性分辨率无关,可能反映对积极的胸腔内压力和/或改善睡眠建筑的自主调整.睡眠期间心率率的小幅增加可能是临床相关性,因为它伴随着减少的心血管变异性,这被认为是独立的心血管危险因素。
严重阻塞性睡眠呼吸暂停(OSA)是自主神经功能障碍的已知原因1- - - - - -6以及增加心血管风险和死亡率7,8.持续气道正压通气(CPAP)长期治疗可有效抵消OSA对心血管系统的不利影响。此外,压力反射控制心率被发现增加1,4,5交感神经和过度活跃减少9,10.,经过长时间的CPAP治疗后。
所有关于急性CPAP应用于OSA患者效果的研究都一致认为,通过有效的CPAP预防呼吸暂停可以降低心血管变异性9- - - - - -13..相反,急性CPAP对全身动脉血压(BP)水平的影响仍有争议9- - - - - -13.,并且在高血压患者中更容易表现出来14..关于在先前未经治疗的OSA的先前未经处理的患者中,关于第一CPAP应用对Baroreflex功能的影响几乎不少。急性CPAP在正常清醒的主题中呼吸在12或15呼吸呼吸·min−1导致Bradycardia,增加BP和α指数的高频分量(频域中偏乐力调制的敏感性的衡量标准)的BaroreFlex增益15..相反,在阻塞性睡眠呼吸暂停和慢性心力衰竭(CHF)患者中,在睡眠中应用CPAP增加了心率的自发压力反射控制(压力反射敏感性;而在非快速眼动(NREM)第2阶段睡眠时血压下降16..急性CPAP可改善阻塞性睡眠呼吸暂停和难治性高血压患者的BRS,降低血压14..最后,短期(7-10天)CPAP治疗使非呼吸暂停型打鼾者在非rem睡眠期间的BRS增加到非打鼾对照组的水平17..
致当前作者的知识,没有研究评估了急性CPAP应用于严重简单的OSA患者睡眠期间患者睡眠术后心率的对心率的疗效。本研究的目的是填补这种差距。具体地,研究了CPAP诱导的夜间间歇性低氧肿瘤急性校正的关系和心率对心率的骨折控制的变化。基于平均动脉氧饱和度的直接关系(年代啊,一个2)在NREM睡眠期间,之前以未经治疗的严重OSA显示出来1当前作者假设CPAP通过CPAP分辨夜行间歇性低氧血症,可能在慢性治疗的情况下已经证明了心率急剧改善了心率的细胞率控制。
患者和方法
主题
研究对象为18例男性重度OSA患者(表1)⇓).纳入标准为:正常的白天血压(<120/80 mmHg)或轻度未经治疗的高血压(<145/95 mmHg);没有心力衰竭或其他导致自主神经功能障碍的疾病的证据;无心血管药物治疗;肺功能正常。酒精和咖啡因摄入量<30 g·d−1,每天2-4杯−1,分别。10例患者目前吸烟(香烟·天)−1:<20:n = 8;≥20:n = 2)。所有受试者都避免咖啡因,酒精和在研究日中吸烟。
在基线和CPAP滴定期间研究患者。基线研究后的CPAP研究18±9天进行(1-30天)。在此间隔期间,没有患者接受任何治疗,或改变重量或吸烟习惯。CPAP手动滴定。从鼻掩模中,通过压力传感器连续测量施加的压力,而流动被对肺血清吸收并整合以检测呼吸症,低钠癌和吸气流动限制。当在仰卧位的所有睡眠阶段都被废除时,CPAP水平被认为是适当的。在获得有效的CPAP水平之后获得分析的数据。受试者提供了知情同意,研究议定书由当地道德委员会批准。
测量和数据分析
夜间研究的规程以前曾有过报道1.在全夜间多面体摄影期间(Somnostar 4100; Sensormedics Corporation,Yorba Linda,CA,USA),动脉BP是在逐个节拍的基础上监测(Finapres 2300,Autocaligation模式; Ohmeda,Englewood,Co,USA)。每40分钟停止手指袖口通胀5分钟,以防止在录音期间的手指不适。配备Finapres袖口的手保持在心脏水平的恒定位置。
睡眠是在30-S时代得分18..NREM第1阶段和第3-4阶段,以及没有BP记录(周期性中断、Finapres校准或BP伪影)的时期未被分析。
呼吸暂停被定义为气流≥10秒的中断,并根据持久性或缺乏胸腹运动的持久性或缺乏障碍或中央。低尿症被定义为气流≥50%的减少,与唤醒和/或减少相关年代啊,一个2≥4%。呼吸暂停/低氧尿症指数(AHI),意思年代啊,一个2在清醒期间,均值最低年代啊,一个2计算非快速眼动期2和快速眼动期睡眠。
通过考虑2分钟的段显示稳定的多面纲阶段,分析了心血管变量18.和高质量的BP信号≥85%的持续时间1.经分析的睡眠片段显示基线时复发性呼吸暂停,CPAP期间呼吸正常通畅,间接通过BP信号上无打鼾和似是而非的脉搏来证实。平均收缩期(S)、舒张期(D) BP、脉间期(PI)及其标准差(SD.)作为可变性估计,在夜间醒来,NREM阶段2和REM睡眠期间计算。
根据其他地方详细描述的序列方法分析了Baroreflex功能1,2,19.- - - - - -22..三种或更多连续节拍的自发序列,其中鉴定了PI和SBP逐渐增加(+ PI / + SBP,UP序列)或减少(-PI / -SBP,下序列)。在每个序列内评估BRS作为PI和SBP值之间的回归线的斜率。在每个阶段计算平均BRS,每小时序列(序列指数)的序列数和平均SBP和PI在每个阶段计算。
统计数据
数据报告为平均值±SD..采用非配对t检验比较吸烟和非吸烟OSA患者的变量。配对t检验用于比较无治疗和CPAP下记录的变量,分别用于考虑的睡眠阶段。用方差分析和Bonferroni校正来检验每种情况下睡眠阶段的差异。用线性回归分析变量之间的关系。差异有统计学意义p<0.05。
结果
人口统计和睡眠数据
研究的患者平均为中年,肥胖,大多数(n = 11)患者在清醒时血压略有升高(表1)⇑).他们的OSA严重,AHI范围为58 ~ 143事件·h−1和低年代啊,一个2值在睡眠中。日间肺功能测试均在正常范围内(1秒用力呼气量和用力肺活量组平均值分别为预测值的102.0±17.5%和104.1±17.8%)P啊,一个2和P,有限公司2分别为10.9±1.3和5.57±0.4 kPa。
平均年龄,体重指数(BMI),肺活量测定,AHI或睡眠阶段分布在吸烟和不造口患者之间没有差异。意思P啊,一个2在吸烟者(9.92±0.69kPa)中的清醒期间比在非助剂(1.58±0.2kPa,P <0.005)中较低。在清醒期间的舒张压BP显着高,而平均值年代啊,一个2在NREM睡眠期间,吸烟者的吸烟者显着降低,而不是在不吸烟者中(表1⇑).
在该研究期间应用的CPAP水平为11.2±3.0 CMH2O. CPAP阻止阻碍事件和标准化年代啊,一个2在所有病人的睡眠中与吸烟情况无关与基线研究相比,在CPAP应用期间,2期非快速眼动睡眠时间减少,快速眼动睡眠时间增加。7例阻塞性睡眠呼吸暂停患者在基线时记录了非常短的NREM 3-4期睡眠,12例患者在使用CPAP期间记录了NREM 3-4期睡眠,阻止了对该睡眠阶段BRS的满意分析。
血压和脉搏间隔
在NOCTRANAL醒来的情况下,分别在没有治疗和CPAP应用期间分析的平均2分钟的段数为:10±7和21±11,对于NREM阶段2睡眠,11±7和15,65±21和36±16Rem睡眠±16。平均SBP在CPAP申请期间趋于减少,而DBP和PI在任何睡眠阶段的研究之间没有差异(表2⇓).睡眠期间SBP,DBP和PI的可变性,估计为他们的SD.,在CPAP期间明显减少(表2)⇓).
在睡眠期间的SBP和DBP值在没有治疗的吸烟者和非疗法中类似,并且在CPAP应用期间的吸烟者和非吸烟者相似。相反,在没有治疗的不良患者的情况下,吸烟者在清醒和睡眠期间的心血管变异显着高;CPAP应用程序期间这种差异消失了。例如,SD.在整个多瘤研究期间的SBP在没有治疗的情况下在吸烟者中的15.3±4.2mmHg,非吸烟者中12.2±2.7mmHg(P <0.01)。CPAP期间的相应值为6.1±1.5和6.5±1.4 mmHg(不显着)。在没有治疗的患者中,DBP和PI变异也增加了仅治疗(未显示)。
压力反射敏感性
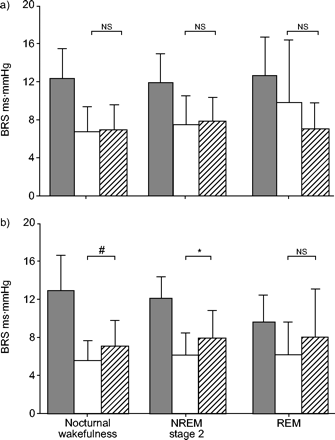
在基线夜间,吸烟者清醒时的平均BRS低于不吸烟者(吸烟者:4.8±1.9 ms·mmHg)−1;nonsmokers:7.2±1.2 ms·mmhg−1, p < 0.01)。睡眠期间BRS的差异没有意义(NREM第2阶段:吸烟者5.4±2.3 ms·MMHG−1, 7.2±1.3 ms·mmHg−1, p = 0.07;REM:吸烟者7.9±3.0 ms·mmHg−1,非吸烟者7.4±2.7 ms·mmHg−1不重要的)。在CPAP应用期间,平均BRS从6.5±2.4 ms·mmHg增加到7.5±2.9 ms·mmHg−1(p<0.05),正常与轻度高血压患者及吸烟情况无差异(未显示)。
当单独分析由Baroreflex激活(+ PI / + SBP)和去激活(-PI / -SBP)的序列进行分析时(图1⇓和2⇓),无治疗OSA患者+PI/+SBP序列的平均斜率高于- PI/ - SBP序列(7.9±4.5)相对5.9±2.6 ms·mmhg−1, p < 0.01)。急性CPAP应用只增加了−PI/−SBP序列的斜率,而与吸烟状态无差异(图1)⇓和2⇓).每小时序列数不受CPAP影响(图3⇓).
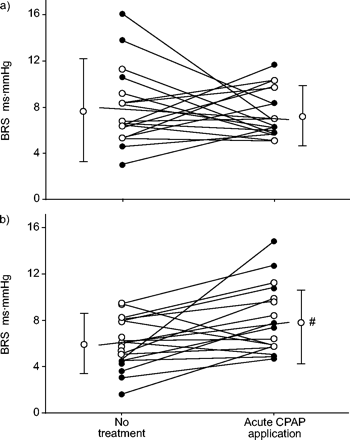
个人(○:非闻名者;•:吸烟者)和平均值(最外面的符号±SD.)在无治疗中获得的分析记录和急性连续阳性气道压(CPAP)应用中的分析记录的自发性静脉射流控制。a)显示了Baroreflex激活序列;b)显示了Baroreflex停用。#:与基线相比有显著差异。
阻塞性睡眠呼吸暂停患者夜间觉醒、非快速眼动(NREM)和快速眼动(REM)不同睡眠阶段心率(BRS)的自发压力反射控制持续气道正压通气(CPAP)应用没有改变+PI/+SBP序列的BRS (a),但略微增加- PI/ - SBP序列的BRS (b)。在每个睡眠阶段采用配对t检验进行统计分析。□:未经处理;代码:急性CPAP应用期间;▒:控制主题(数据来自1).
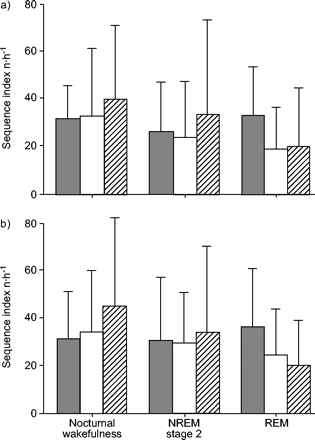
序列索引(序列数·h−1)在不同睡眠阶段的阻塞性睡眠呼吸暂停(OSA)患者(夜间醒来,非湿度眼动(NREM)和快速眼球运动(REM))。基线与急性连续正气道压力(CPAP)应用条件之间的所有比较都不显着。□:未经处理;代码:急性CPAP应用期间;▒:控制主题(数据来自1).
Baroreflex序列期间SBP变化的平均范围(表3⇓)从基线夜(+ pi / + sbp:14.7±2.6 mmhg; -pi / -sbp:17.3±4.8 mmhg)降低到CPAP夜晚(+ PI / + SBP:11.4±3.1 mmHg; -PI / -SBP:10..5±4.1 mmHg, p<0.0001 for both comparisons), especially in smoker OSA patients who showed a high cardiovascular variability under no treatment. Mean PI at the beginning of +PI/+SBP sequences increased significantly during wakefulness and NREM stage 2 sleep (table 3⇓).
序列开始时的初始收缩压(SBPi)和脉冲间隔(PIi)及其序列期间的变化(ΔSBP, ΔPI),在无治疗的清醒和睡眠以及急性应用持续气道正压(CPAP)期间的变化
睡眠期间平均PI值在研究之间没有显着差异(表2⇑),从基线到CPAP应用的BRS变化与NREM第2期睡眠中心动过缓的发展呈正相关,以平均PI的变化评估(+PI/+SBP序列:r = 0.70, p<0.005;−PI/−SBP序列:r = 0.78, p = 0.001)。相反,BRS的变化与基线AHI或平均值最低的变化没有相关性年代啊,一个2在CPAP睡眠期间(图4⇓).
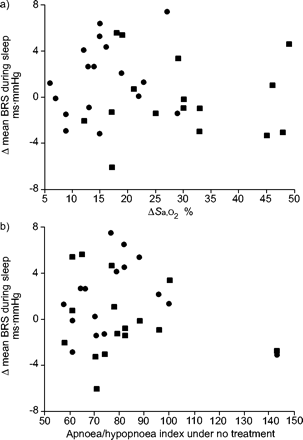
持续气道正压通气时平均压力反射灵敏度(BRS)的变化相对动脉氧饱和度的变化(Δ年代啊,一个2)在睡眠期间(a)和基线呼吸暂停/低呼吸症指数(b)。所有相关性并不重要(r2: 0.055和0.003年代啊,一个2;在非快速眼动睡眠(•)和快速眼动睡眠(•)中,呼吸暂停/低呼吸指数分别为0.013和0.039。
讨论
当前研究的主要结果表明,在无并发症患者严重的阻塞性睡眠呼吸暂停综合症,急性的应用CPAP呼吸暂停睡眠时预防和间歇性低氧血,诱导显著和显著减少心血管变异性,并负责一个小但在压力控制心率显著改善,主要是对压力感受器失活(向下序列)的反应。这种BRS的改善小于长时间CPAP治疗后观察到的BRS变化1也与癌症发病率的增加无关年代啊,一个2在睡眠中。因此,目前作者的假设,即急性纠正夜间间歇性低氧血症可能与严重无并发症OSA患者BRS的急性改善有关,只是部分得到证实。重度阻塞性睡眠呼吸暂停患者在睡眠期间进行CPAP通气,完全恢复反射性心脏调节可能需要延长常规治疗。
然而,目前研究的其他方面值得讨论。首先,大约一半的科目是吸烟者,这可能影响了结果,因为已知吸烟会减少BRS23.- - - - - -25..吸烟者和不吸烟者在人体测量变量和AHI方面具有可比性,但吸烟者在清醒时轻度低氧血症,并显示较低年代啊,一个2在睡眠时,BRS值较低,在无治疗条件下,心血管变异性较大。这与先前关于吸烟对心血管影响的数据一致,这些数据似乎只体现在白天的实际吸烟期间,在最后一根烟之后15-20分钟,以及在夜间睡眠期间不吸烟的情况下会消失26.,27..事实上,CPAP应用的效果在吸烟和非莫斯患者之间没有差异,并且两组在CPAP应用期间不再不同。然而,对于吸烟和OSA对心血管风险的强烈影响,有必要进一步研究探索这一点8.
其次,CPAP的急性应用不影响平均值的BP和PI值,这与先前的观察结果9- - - - - -13..然而,与以往包括高血压患者的研究不同,在目前的研究中,只招募了血压正常和轻度高血压未治疗的患者。因此,该结果支持了这样的观点,即CPAP可能主要降低与明显高血压相关的睡眠呼吸障碍患者的血压9,14.,28..另一方面,符合以前的研究2在美国,数据提供了明确的证据,急性CPAP降低了从清醒到睡眠的心血管变异性的增加,这是未经治疗的OSA的典型表现1.当专注于逐拍的SBP变化(SBP斜坡)时,这种发现也很明显,表征自发的Baroreflex序列,因为在向上或向下序列期间的SBP波动范围,分别导致丧失运动员激活或停用,显然降低了在CPAP应用程序期间。
在基线和CPAP夜间观察到的相似的血压水平可能取决于不同的病理生理机制。目前的作者推测,在没有治疗的情况下,血压主要反映osa相关的心血管紊乱1;然而,在CPAP应用过程中,由正胸压反射反应引起的外周血管收缩可能占主导地位29.- - - - - -31..有证据支持这种解释,即在正常清醒受试者中应用低水平正压通气可增加舒张压15..同样,压力感受器介导的调节也显示出对胸腔内压力增加的反应29.,30..最后,在正常清醒的人,CPAP在10-12 cmH2o降低中央血容量和重新分配的心输出,而不会影响动脉BP或心率;然而,小腿抵抗增加,表明外围循环的主动自主性调整31..因此,在对CPAP的正常或边际高血压的OSA患者中可能发生类似的自主调整,并且可能占BP很少或没有变化的明显悖论,尽管呼吸规则,心血管变异性降低1,2还原肌肉交感神经活动10.在睡眠中进行第一次CPAP应用时已经发生。
在血压正常和轻度高血压受试者中,CPAP应用期间BRS增加,但血压或心率没有相关变化,与OSA合并顽固性高血压受试者的数据不同14.,或在OSA和CHF患者中16..方法的差异可以部分解释这些不同的结果,因为在第一次CPAP应用中获得了数据,而高血压和CHF患者在一个或多个治疗之夜进行了研究。此外,CHF和OSA患者记录的较大效果可能是由于CPAP在这种情况下施加的阳性血动力学变化32.- - - - - -35.除了预防上气道阻塞外。
要解决的第三个问题是发现急性CPAP应用过程中BRS的显着增加与心率降低有关,表明副交感神经和减少的交感神经调制。生命et al。15.发现心率变异性的高频成分(通常被认为是副交感神经心脏调节的间接标志)和所谓的“阿尔法指数”(压力反射心脏调节在频率域的另一种灵敏度测量)36.)在0.05 Pa正压通气时正常清醒受试者增加。无并发症OSA患者BRS的小幅增加与上述观察结果一致。
然而,在这种情况下,应该强调的是,在CPAP应用程序期间只有对Baroreflex Deactivation(-PI / -SBP序列)的响应。这表明与第一夜CPAP应用相关的BRS的急性改进中的不对称性,其特征在于,对反射体失活的反射响应更迅速恢复,而不是进气激活。这种发现并不完全令人惊讶,因为在其他临床条件下也观察到表征细胞率调节的敏感性的不对称性37..睡眠期间的观察似乎与未治疗的阻塞性睡眠呼吸暂停(OSA)患者对低血压药物的压力反射选择性损伤相一致38..总的来说,目前的研究证实,长期CPAP治疗是在睡眠期间逆转慢性自主功能障碍所必需的1,4,5,8和清醒6,8,39.,40,可能与间歇性缺氧延长解除后迷走神经纤维的恢复有关41..因此,与严重OSA相关的自主神经功能障碍似乎不像侦听器中减少的BRS一样容易地变得可逆17..
此外,发现BRS增加与夜间的改善没有相关的结果年代啊,一个2在CPAP应用期间,也可以提出CPAP期间的气体交换和自主主义心脏调制的改善的特征在于不同的时间常数。
在参与OSA复杂自主心血管调节的其他因素中,不能排除改善的睡眠结构可能有助于副交感神经心脏调节的增加。事实上,这项研究证实了在第一次CPAP应用时深度睡眠的部分恢复42..更重要的是,基线和CPAP夜间之间的胸内压变化水平和/或模式的差异也可能在这种情况下起一定作用。有证据表明,呼吸活动会影响夜间血压43..此外,主动脉(Intrathoracic)和颈动脉的总输出似乎通过暴露于不同的透射压力来调节44..不幸的是,这个问题只能通过实验动物的研究来解决,这将是对如此复杂的问题获得更深入的了解的渴望。
最后,本研究只纳入了相对较少的患者,因为研究的重点是不复杂且未经治疗的OSA患者。因此,这些观察结果需要在未来对更大样本受试者的研究中进一步证实。
总之,在先前未经治疗的严重阻塞性睡眠呼吸暂停的未经治疗的患者中,急性连续正气道压力应用与显着性有关,虽然温和,但对心率的重点进行了改善,没有任何明显的关系与夜间动脉氧饱和度的改善或呼吸暂停/低尿尿布症指数。数据表明,在连续正气道压力应用期间,在持续正气道压力应用期间,在持续的正气道压力应用中的梗阻性睡眠呼吸暂停自主调制中的可能作用。他们还表明,反射心脏调节的改善比呼吸参数的治疗相关改善更长的时间恒定,并且连续正气道压力的急性应用是完全恢复阻塞性睡眠呼吸暂停功能障碍,其延长常规治疗似乎是必要的1.
- 收到了2004年4月13日。
- 接受2005年9月28日。
- ©ers Journals Ltd