文摘
睡眠呼吸紊乱(SDB)不仅是上呼吸道的问题而且是一种系统性疾病内分泌和代谢的相互作用。积累的证据表明,深发展诱导血清水平的变化或几个荷尔蒙的分泌模式。相反,各种内分泌失调和激素疗法可能诱发、加重或缓解深发展。
激素之间的相互作用的理解和睡眠呼吸障碍来自鼻持续气道正压治疗干预研究。更好的理解激素和呼吸可能会打开新的视角发展策略来预防、减轻或治愈睡眠呼吸性障碍和它的系统性后果。
这项研究得到了芬兰抗结核协会基金会,埃米尔Aaltonen基金会和保罗的基础。
睡眠呼吸紊乱(SDB)是一种非常常见的条件妥协呼吸和循环的重要功能。有无数的适应性生理反应被激活时细胞的气体交换和酸碱平衡是濒危物种。因此,深发展已广泛的系统性影响,,不幸的是,很少考虑医学专业以外的其他专业的诊断和治疗这种疾病。许多自适应内分泌改变与深发展的一个例子是一个看似当地上呼吸道障碍诱发系统性后果,影响生物体的每一个细胞。相反,睡眠呼吸暂停症的表现是非常与控制呼吸。所有的内分泌变化,增加呼吸周期的趋势也将增加睡眠呼吸暂停症的发作。本综述在深发展继发于各种内分泌异常状态和生理内分泌系统对主深发展的反应。深发展的特定方面的治疗内分泌失调进行了讨论和一些治疗策略,基于文献,建议。
深发展的概念在过去十年中显著发展。睡眠呼吸暂停症的发作和hypopnoea源于周期性上呼吸道的全部或部分关闭。这些事件往往伴随着低氧血和终止与皮质脑电图微觉醒。深发展的严重程度通常表示为呼吸暂停/ hypopnoea指数(AHI),这表明呼吸暂停/ hypopnoea发作的频率每小时的睡眠。一些作者还包括呼吸effort-related微觉醒和表达的严重性深发展的呼吸紊乱指数(RDI)。大多数研究称在当前定义的AHI深发展或RDI审查。长期的阻塞性肺换气不足(上呼吸道流量限制,部分阻塞)承认,但一般不进入严重程度指数。
睡眠呼吸暂停症似乎是一种流行病,与肥胖蔓延迅速,西方社会的另一个主要卫生问题。在美国,24%的男性和9%的女性现在政府工作人员的睡眠呼吸暂停或hypopnoea每小时5个或5个以上1。白天睡眠呼吸暂停的症状出现在4%的男性和2%的女性1。睡眠呼吸暂停症状的患病率相似年龄在20 - 100岁的成年人在以社区为基础的研究报告:3.9%的男性和1.2%的女性2。
大量的激素与睡眠3和呼吸4。深发展影响激素通过大量的机制。相反,激素和内分泌状态诱发、加重或缓解深发展。最后,鼻持续气道正压(CPAP)治疗激素分泌的影响。
深发展和睡眠障碍可能与激素在几个方面。呼吸暂停发作或hypopnoea导致睡眠破碎和打扰的睡眠周期和阶段。微觉醒可能诱发应激反应导致的应激激素水平增加5。缺氧也可能对中枢神经递质有直接影响6,导致改变hypothalamo-pituitary轴和外围内分泌腺体的分泌7。血碳酸过多症单独或结合缺氧可能增加肾素水平,促肾上腺皮质的激素,糖皮质激素,醛固酮和抗利尿激素8,9。最后,杂乱无章的睡眠,睡眠不足和小睡打扰sleep-controlled内分泌节律导致内分泌和代谢异常。
激素和内分泌紊乱的直接和间接影响睡眠和呼吸是介导的通过几个途径。男性和绝经后的状态,风险因素10,11链接性激素,深发展的病理生理学。睡眠呼吸暂停症是常见的肢端肥大症12- - - - - -17甲状腺功能减退,18- - - - - -21或库兴氏综合征22,23(表1⇓)。最近的研究表明,深发展可能不仅完成临床情况,肥胖的病理生理学中发挥核心作用32瘦素抵抗33- - - - - -35或代谢综合征32,36,37。睡眠呼吸暂停症的患病率估计各种内分泌状态和疾病如表1所示⇓。
不幸的是,缺乏证据确凿的流行病学研究,因此大多数患病率估计是基于小型研究人群。患病率估计也有限,因为不同的深发展的定义。许多研究调查的影响,深发展或鼻CPAP治疗激素水平只有评估单早上上水平的激素,因此影响24 h分泌概要文件不知道。
代谢综合征和糖尿病
睡眠破碎导致睡眠不足可能会影响荷尔蒙调节葡萄糖耐量。部分睡眠不足(4 h·晚上睡觉−16天)导致皮质醇水平增加和葡萄糖耐量受损甚至在健康nonobese年轻男性38。这些代谢和内分泌改变恢复在恢复睡眠。有一个积累的证据表明,深发展与胰岛素抵抗和代谢综合征独立于身体质量指数(BMI)和其他已知的危险因素32,36,37(图1⇓)。血氧饱和度下降指数(滴≥4%的氧饱和度·h−1)是一个更好的预测比BMI胰岛素抵抗39。女性与多囊卵巢综合征胰岛素抵抗风险因素越来越多的睡眠呼吸暂停症比体重指数和血清睾酮水平30.。
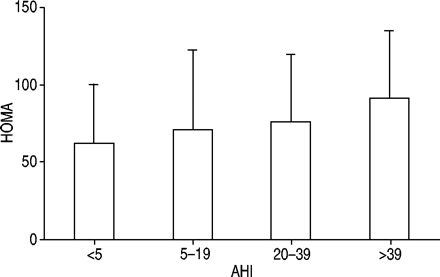
胰岛素敏感性指数计算稳态模型评估(HOMA = G0习0/ 22.5,G0和我0分别代表空腹血清胰岛素和葡萄糖)在不同的呼吸暂停/ hypopnoea指数(AHI)类雄性(n = 150)。主题与AHI越来越增加抗胰岛素。假定值是重要的趋势在AHI类别(p < 0.05)。基于数据37。
深发展在列车1型糖尿病的患病率仍有待证实。一些作者报道睡眠呼吸暂停症的患病率高达42%25,而其他人没有观察到的差异28。小样本大小和不同的睡眠呼吸暂停症诊断标准可以解释的一些差异。糖尿病儿童(n = 25)有更多的睡眠呼吸暂停和apnoeic事件的持续时间长于健康对照组40。此外,睡眠呼吸暂停的严重程度与血糖控制和糖尿病的持续时间。
∼13000日本医院住院患者睡眠呼吸暂停症的患病率为0.3%26。在子群∼600男性检测2型糖尿病患者,睡眠呼吸暂停症的患病率高于刻意(1.9与分别为0.3%)。在瑞典10年的随访研究中,打鼾是糖尿病的一个危险因素,独立于其他风险因素41。高血压糖尿病患者中,睡眠呼吸暂停症的患病率,定义为AHI≥20,而刻意为14.5% 36%27。自主糖尿病神经病变可能与睡眠呼吸暂停有关。在23日糖尿病自主神经病变(人应承担的1型糖尿病)、六有睡眠呼吸暂停,而没有自主神经病变的糖尿病患者都没有受到影响29日。
瘦素
除了它的最著名的功能作为一个饱腹感激素,瘦素也是一种强大的呼吸兴奋剂42。在睡眠apnoeics血浆瘦素水平高于控制匹配指数43。此外,hypercapnic阻塞性睡眠呼吸暂停综合症患者(群)瘦素水平高于eucapnic BMI-matched控制与睡眠呼吸暂停44。瘦素分泌可以提供一种自适应机制来加强通风患者严重呼吸道损伤。相反,高瘦素水平循环显示瘦素抵抗的中枢神经系统。瘦素水平升高可能会导致疾病的群,因为高瘦素水平与冠心病有关45、胰岛素抵抗46、纤维蛋白溶解受损47肥胖、发展48或2型糖尿病49,这些都是非常普遍的在群患者。
儿茶酚胺
在血液和尿液中,高水平的儿茶酚胺及其代谢物反映交感神经活动增加。肌肉交感神经活动是肥胖的大比正常体重者50,比年龄更大的睡眠apnoeics和BMI-matched控制51,52。缺氧和高碳酸血症引起交感神经系统过度活跃53。交感反应进一步缺氧和高碳酸血症疗效增加呼吸暂停期间,当胸传入神经的抑制影响消除50,52。夜间去甲肾上腺素水平与群严重程度和血氧饱和度54,55。也睡眠破碎导致慢性部分睡眠不足可能会导致sympathoadrenal活动增加和增加循环儿茶酚胺水平中遇到群。支持这种假设观测在健康男性志愿者56。一天晚上部分睡眠剥夺导致增加循环去甲肾上腺素和肾上腺素的水平56。大多数研究报告集之间的积极关系的阻塞性呼吸暂停和去甲肾上腺素水平,而少数研究发现阻塞性呼吸暂停的肾上腺素和事件之间的关系57,58。
甲状腺功能减退
深发展和甲状腺功能减退之间的联系是由甲状腺患者睡眠呼吸暂停症的患病率高,尤其是罕见myxoedematous病人(7.7 - -100%)18- - - - - -21(表1⇑)。因此,深发展的症状应该经常问所有甲状腺患者和睡眠研究中应考虑当症状出现。
深发展患病率的增加似乎与肥胖和雄性而不是甲状腺功能减退有关本身21。然而,降低通气反应59白蛋白外渗、黏多糖在上呼吸道的组织60,61年和甲状腺肌病19已经建议尽可能的促成因素深发展在甲状腺功能减退。
的减少与甲状腺素替代通气反应增加59,62年和呼吸暂停发作可能消失18- - - - - -20.,63年。开始后的甲状腺素替代疗法,病人可能打鼾20.,患有夜间胸痛和室性心律失常19。暂时恶化深发展出现甲状腺素治疗后可能是由于基础代谢率的增加,增加耗氧量,增加呼吸驱动,从而促进周期性呼吸和上呼吸道不稳定。长时间的呼吸暂停和低oxyhaemoglobin饱和度可以冒险的预先存在的冠心病患者。为了避免可能的并发症,患者甲状腺深发展,至少,最初用鼻CPAP治疗。当稳态取得和病人不再有甲状腺功能减退的症状,需要鼻CPAP疗法必须重新评估。
患者群,甲状腺功能减退的患病率是1 - 3%20.,64年,65年,本质上不同于一般人群。筛查甲状腺功能减退患者的睡眠呼吸暂停症似乎并不必要,除非病人症状或属于一个风险组(即。女性年龄≥60岁)65年。
肢端肥大症
打鼾,白天嗜睡和肢端肥大症协会首次报道一个多世纪以前66年。巨舌、咽部肿胀的最可能原因是深发展在肢端肥大症的发病率高67年- - - - - -70年(表1⇑)。因此,睡眠呼吸暂停时减轻组织肥大随生长抑素类似物治疗71年- - - - - -73年。生长激素和胰岛素样生长因子(IGF)我也可能直接参与睡眠呼吸暂停症的发病机制,但观察是有争议的12- - - - - -14,16,74年。一些调查人员报告之间的关联的存在睡眠呼吸暂停和高生长激素和IGF我应承担的水平12,16,74年,而其他人不能显示任何联系阻塞性睡眠呼吸暂停和生化活动的肢端肥大症13,14。一项研究发现一个协会之间的生化活动肢端肥大症和中央睡眠呼吸暂停14。肢端肥大症的高IGF我应承担的水平可能驱动呼吸和增加hypercapnic通气反应测量在觉醒71年中央呼吸暂停,频率增加71年与对称或周期性呼吸起伏呼吸的努力15在睡眠中。
与adenomectomy治疗肢端肥大症16或octreotide71年可以治疗肢端肥大症相关的群。手术团队应该意识到的风险执行trans-sphenoidal腺瘤切除术在肢端肥大症患者的睡眠呼吸暂停患者上呼吸道水肿可能会进一步加剧术后气体交换67年。Octreotide治疗可以迅速缓解群,因此其术前管理建议72年,75年- - - - - -77年。术前鼻CPAP疗法也可以减少围手术期风险77年。镇静剂必须避免和监测呼吸应延伸到术后立即。围手术期气管造口术是最安全的,有时手术后唯一安全的交替呼吸。
adenomectomy之后,睡眠呼吸暂停坚持每个第五病人,特别是在那些生长激素水平仍然居高不下16。除了内分泌因素外,剩余的高患病率深发展adenomectomy可能与软组织肥大后,依然没有改变。然而,uvulopalatopharyngoplasty并不可行的治疗肢端肥大症相关的群78年。鼻CPAP新的压力滴定通常需要手术后77年。
生长激素缺乏症
不仅过度生长激素的生产,而且生长激素缺乏可能与睡眠呼吸暂停。症状与遗传生长激素缺乏症往往与肥胖有关,颅面和咽异常诱发深发展。然而,在缺乏全面的研究群只有零星的病例报告莱伦氏侏儒症79年和特纳综合症80年会支持这个。在二氏综合征,严重的生长激素缺乏症发生在38%的成年人81年。病理嗜睡二氏患者可能是由于nonapnoeic呼吸异常而不是睡眠呼吸暂停82年。
睡眠呼吸暂停患者生长激素水平较低,没有任何特定的生长激素缺乏症的原因83年。生长激素分泌大多出现在睡眠期间,和70%的夜间生长激素脉冲与慢波睡眠有关84年,85年。在群中,生长激素分泌减少不仅是因为肥胖86年- - - - - -88年睡眠,还因为碎片导致的慢波睡眠量减少89年。此外,重复性低氧血可能会影响生长激素的分泌。在动物缺氧抑制生长激素释放或生物合成90年。成人生长激素缺乏症与心理健康受损有关,胰岛素抵抗,内皮功能障碍,增加内脏脂肪,增加心血管死亡率和加速老化91年,92年。类似的特性是典型的群,提出了一个问题:一个可能的联系OSAS-related生长激素缺乏症和伴随疾病群。事实上,严重的患者群有类似水平的IGF我成人生长激素缺乏症患者83年。低IGF必经我可能导致睡眠apnoeics对心血管疾病的风险增加。血管的影响IGF我endothelium-dependent93年我地理,内皮细胞IGF受体94年。IGF必经我增加内皮细胞一氧化氮产量95年。一氧化氮是一种重要的旁分泌中介的血管舒张和抑制血管平滑肌细胞生长96年。
两个最近的报告表明,生长激素替代疗法也会影响睡眠和呼吸97年,98年。在145名儿童生长激素替代,四个发达国家睡眠呼吸暂停;在三种情况下这是与扁桃体和腺状的肥大有关97年。睡眠呼吸暂停症改善一个病人后停止生长激素疗法,扁桃腺切除术后所有患者和腺样体切除术。五,男,中年患者术后垂体功能不全,6个月停止生长激素替代导致降低阻塞性apnoeic事件但在增加中央apnoeic事件98年。后停止生长激素替代,慢波睡眠明显减少98年。
至少在理论上,一个不幸的共存生长激素缺乏症,深发展将导致一个潜在的恶性互动两个生理功能改变,导致严重的解剖异常。主要生长激素缺乏会使深发展通过身材矮小,颅面生长迟缓和低呼吸驱动。深发展通过睡眠障碍会进一步加剧生长激素缺乏症。主要深发展可能加重本身影响颅面和上气道软组织增长通过诱导次生生长激素缺乏症。
生长激素缺乏症患者为深发展和诱发解剖异常,系统筛查深发展是鼓励。鼻CPAP治疗和maxillomandibular在这些患者手术是可行的治疗方法。深发展的治疗可能导致生长激素分泌正常化和儿童的正常生长99年- - - - - -101年。相反,深发展的症状还应该监视在生长激素替代疗法,因为深发展的风险增加。
库兴氏综合征和库兴氏病
皮普和同事22,23发现在45%的睡眠呼吸暂停患者22库兴氏病或库兴氏综合征。长期、大剂量皮质类固醇疗法也可能导致深发展77年。这是重要的特别是幼年型类风湿性关节炎患者的颅面畸形(小颌畸形)也使深发展。
怀孕
怀孕对呼吸有明显影响,这在很大程度上是通过激素介导的。雌性激素的水平,孕激素和雌激素,显著增加。孕激素增加通风102年可能导致低碳酸血和呼吸性碱中毒,导致呼吸不稳定和中央呼吸暂停发作在非快速眼动睡眠103年。怀孕期间咽尺寸减小104年、鼻塞和鼻炎是频繁的105年,扩大子宫妥协隔膜的性能。雌激素水平的增加可能导致上呼吸道粘膜水肿,而且,因此,负责上呼吸道症状106年。相反,女性的激素水平的增加可能保护上呼吸道明显,假设上呼吸道扩张器能够适当地回应107年。
尽管“中央肥胖”,既不正常108年,109年或多个怀孕110年似乎使深发展。然而,在肥胖女性既存深发展怀孕期间可能会恶化109年。在子痫前期,部分在睡眠时上气道阻塞是常见的111年,112年。部分上呼吸道阻塞的长时间与增加系统性动脉血压,可降低鼻CPAP疗法111年。
打鼾是频繁于怀孕的雌性(12日至23日与4%妊娠的女性)113年- - - - - -115年。孕期打鼾或群已经提出导致宫内胎儿生长受限和较低的阿普加分数在出生时113年,114年,116年。鼻CPAP疗法似乎也怀孕期间安全有效111年,117年,早期干预可以改善母亲和婴儿的结果。
多囊卵巢综合征
深发展的高患病率女性多囊卵巢综合症是一种最近的观察30.,31日。之前,深发展在多囊卵巢综合征是完全与肥胖有关,但是Vgontzaset al。30.表明,胰岛素抵抗是一个强大的行列式深发展比体重指数和血清睾酮水平。AHI与腰臀比和血清总游离睾酮浓度31日。深发展的猜疑和验证时,不应忽略女性与多囊卵巢综合征存在兼容的症状。
更年期
在临床研究中,男:女群比∼10:1118年- - - - - -120年。在社区人群,群的患病率较高,和男:男女比例2:1-4:1不等121年- - - - - -124年。雌性激素被认为保护他们免受深发展直到更年期125年。女性睡眠诊所,47%的绝经后妇女和21%的绝经前女性睡眠呼吸暂停126年。以社区为基础的观测研究绝经对深发展的患病率的影响是不一致的,尽管大多数研究表明增加绝经后睡眠呼吸暂停症的患病率估计2,122年,123年,127年。大部分的差异可以归因于变异在深发展的定义。的睡眠呼吸暂停症似乎严重低估了深发展在女性,因为部分上呼吸道梗阻是更为常见。62年健康的绝经后女性,17%有大量的部分在睡眠期间上呼吸道阻塞11。在一个大的以社区为基础的研究中,1.9%的绝经后的女性和0.6%的绝经前女性群,定义为AHI≥10和白天发生的症状2。
绝经后激素替代疗法(HRT)可以预防深发展。横断面研究,睡眠呼吸暂停症的患病率估计几乎是类似在绝经后的女性比男性荷尔蒙替代疗法,而在荷尔蒙替代疗法的用户他们兼容绝经前的女性2(表2⇓)。之间没有显著差异被发现单用雌激素或雌激素加黄体酮的影响用户。
短期的黄体酮128年,129年(图2⇓)或结合雌激素130年,131年显示只有轻微的,如果有的话,深发展在绝经后女性的改善。然而,它并不排除长期激素替代疗法可能是有益的改善深发展。越来越多的证据表明,更年期是深发展的一个独立危险因素。事实上,深发展部分阻塞,特别是,应考虑的鉴别诊断抑郁症、失眠、不宁腿综合症解释过度嗜睡,在绝经后女性和疲劳。
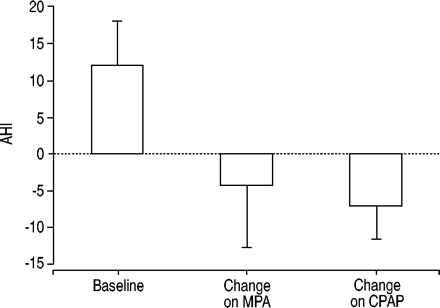
减少apnoea-hypopnoea指数(AHI)两周醋酸甲羟孕酮(MPA;60毫克每天)或1日夜鼻持续正压通气(CPAP)治疗6个绝经后的女性。值表示为中位数与酒吧代表四分位范围。基于数据129年。
雄激素
群的男性优势归因于testosterone-mediated加重深发展或缺乏雌性激素的保护作用。雄激素不影响雌二醇和孕激素水平但可能通过下调雌激素和孕激素受体减少他们的影响132年。雌酮水平与雄激素增加132年。在七个肥胖男性,除了性腺机能减退出现睡眠呼吸暂停133年。在男性,外源性睾酮可能抑制134年或增加135年,136年缺氧呼吸反应并导致周期性呼吸和睡眠呼吸暂停133年,135年,136年。外源性睾丸激素并不影响男性的上呼吸道维度136年。
很少有研究系统评价外源性雄激素替代疗法对深发展的影响。睾酮替代疗法诱导群的五个男性和加重已有的深发展在另一个134年。在11 hypogonadal男性睾酮替代增加apnoeic事件,但只在三个科目的增加被认为是临床意义重大136年。的安慰剂对照研究17与部分老年男性雄激素缺乏,睾酮替代疗法总睡眠时间减少和睡眠效率,并加剧了睡眠呼吸暂停137年。
少数可用数据与深发展女性雄激素之间的联系和深发展的支持。无论更年期状态,肥胖女性雄激素水平高于nonobese女性138年,139年。打鼾的患病率高原或减少在男性60岁的年龄140年,141年。相反的观察男性,女性继续增加他们的鼾声甚至超出了60岁的年龄140年。这些观察表明,降低雄激素的老化男性减轻打鼾,而menopause-induced雌激素和孕激素不足,增加androgenicity继续加重打鼾在绝经后的女性。精益,70岁的女性,testosterone-producing肿瘤引起睡眠呼吸暂停,切除肿瘤后消失142年。外源性睾丸激素诱发睡眠呼吸暂停症,甚至改变了上呼吸道维度女性143年。
然而,它仍然是有些有争议的睾酮是否有助于深发展的发展或恶化。与群雄性,雄性激素与flutamide封锁没有任何影响通气反应或深发展144年。然而,基底睾丸激素水平可能降低对这样的病人,因此治疗反应封锁可能减少。
中断睾酮治疗2个月后在血液透析患者中,没有你好发生了变化145年。相反,75%的临床病史的患者群在睾丸激素疗法,相比之下,只有35%的人没有深发展的历史。目前尚不清楚这些观察反映睾丸激素的影响本身,或者潜在的肾疾病的严重程度和干扰的酸/碱平衡导致呼吸的变化。
在群,早晨和夜间睾酮浓度可能会减少83年,146年,147年,但uvulopalatal切除术后增加146年。有几种机制群可能损害睾酮水平。首先,在肥胖、总睾酮下降和大规模肥胖病人自由睾丸激素水平也会降低148年,149年。其次,睡眠apnoeics睡眠不足。睾酮浓度与长时间的身体压力下降,睡眠不足和睡眠碎片在正常的年轻男性150年,151年,包括内科居民152年。第三,反复发作的低氧血是群的典型。缺氧减少luteinising激素(LH)和睾酮水平和睾丸激素分泌改变了昼夜节律7,153年,154年。抑郁症的睾酮水平与低血氧症的严重程度在慢性阻塞性肺病(COPD)患者或睡眠呼吸暂停7,153年,154年。睾丸激素水平上升与氧气治疗慢性阻塞性肺病155年和体重减少肥胖低通气综合征156年。第四,睾丸激素水平下降可能是自适应体内平衡机制的一部分,以减少睾酮加剧深发展深发展假设。
雄激素替代疗法可能会变得更加普遍的治疗andropausal男性衰老症状。可用性的制剂开发专门为雌性,雄性激素替代疗法也可能变得更加广泛的治疗疲劳、性欲减退或绝经后女性的骨质疏松症157年。幽灵的症状建议深发展应该监控在雄性和雌性雄性激素替代疗法。
鼻持续气道正压对激素的影响
当前的知识很多激素和群之间的交互是基于与鼻CPAP干预研究。鼻CPAP治疗是最有效的保持在睡眠期间上呼吸道明显。其有效性控制睡眠呼吸暂停和hypopnoea从治疗的第一个晚上开始158年。在几种激素水平变化(表3⇓)解释与深发展或相关的睡眠障碍,如果他们一直回复开/关鼻CPAP干预措施。荷尔蒙的变化都是潜在的介质连接深发展各种并发症。
糖尿病
在病态肥胖(平均体重指数42.7公斤·m−2睡眠呼吸暂停和应承担的2型糖尿病患者),鼻CPAP治疗4个月改善胰岛素反应168年。研究人口高度选择,因此这些结果不能外推到所有检测2型糖尿病患者。睡眠apnoeics的另一项研究发现没有影响的一个2月鼻CPAP治疗对血糖和胰岛素代谢169年。鼻CPAP治疗的持续时间只有2个月,因此不能排除,延长治疗会改善葡萄糖耐量。
瘦素
血清中瘦素水平降低与鼻CPAP疗法33- - - - - -35(图3⇓没有减肥34,35。瘦素水平的下降已经观察到的第一个晚上后鼻CPAP170年。鼻CPAP不会影响瘦素分泌的状况。观察到夜间增加血清中瘦素水平和表外鼻CPAP170年。CPAP-induced降低瘦素水平可能是因为改善睡眠和呼吸。鼻CPAP疗法增加慢波睡眠,增加生长激素分泌160年,162年,171年,进而抑制瘦素分泌172年,173年。而夜间呼吸正常化、缺氧和hypercapnic刺激可能不再瘦素分泌增加44,174年- - - - - -177年。这些发现表明,鼻CPAP疗法改善瘦素抵抗肥胖病人,或改善通风,减少瘦素刺激需要呼吸。也有可能鼻CPAP治疗,恢复正常睡眠结构和生长激素分泌,可能反过来正常化瘦素。此外,通过减少瘦素水平,鼻CPAP疗法可能会降低相关疾病群。
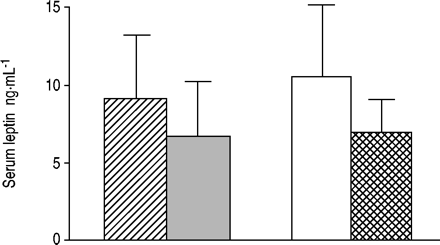
患者血清中瘦素水平在30阻塞性睡眠呼吸暂停综合征(群;└)和30匹配控制(▓)。6个月的影响鼻CPAP治疗群病人也会显示。Pre-CPAP:□;Post-CPAP: 。复制从35与许可。
。复制从35与许可。
儿茶酚胺
在大多数研究中,鼻CPAP治疗降低等离子体或尿去甲肾上腺素水平,而肾上腺素水平在大多数情况下保持不变55,178年,179年。相比之下,与群noninsulin-dependent糖尿病患者,禁食肾上腺素和去甲肾上腺素水平变化对CPAP169年。
促甲状腺素
尽管甲状腺功能减退的流行不是本质上增加,促甲状腺素(TSH)水平可能低群。男性患者群,减少患者的血清TSH最为明显最严重的预处理夜间低氧血。TSH-releasing激素挑战的反应是正常的治疗前后和没有受到CPAP治疗55。然而,TSH水平进一步下降经过7个月的CPAP疗法55。
生长激素和胰岛素样生长因子I
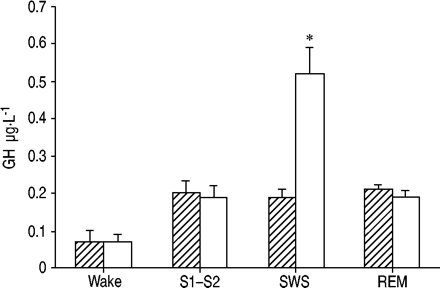
鼻CPAP疗法增加慢波睡眠和正常化生长激素分泌体重没有变化160年,162年,171年(图4⇓)。提高IGF必经我用CPAP浓度83年最可能介导通过生长激素分泌增加。然而,可能改善夜间呼吸对生长激素释放的影响不能被排除在外90年。增加产量的IGF的我83年一氧化氮和循环180年合理的介质是有益的鼻CPAP对心血管疾病的影响。
血浆生长激素(GH)水平测定在不同睡眠阶段抽样频繁在八个严重的阻塞性睡眠呼吸暂停综合症患者(群)之前(└)和之后(□)鼻持续正压通气(CPAP)治疗。慢波睡眠(慢波睡眠)之间的关系和GH浓度成为重要的CPAP治疗。醒:阶段后;S1-S2:睡眠阶段1 - 2;雷:快速睡眠。复制从171年与许可。
结论
睡眠呼吸障碍仍然是诊断184年,也出现在连接时激素紊乱。激素之间存在复杂的交互和睡眠呼吸障碍。目前鼻持续气道正压在轻微到严重阻塞性睡眠呼吸暂停症的治疗选择158年,185年,但扩大了解激素的相互作用可以提供强大的工具替代治疗方法。睡眠呼吸暂停汇集了位肺脏、内分泌学家,儿科医生,妇科医生、流行病学家和许多其他专家对抗睡眠呼吸暂停症的流行。
- 收到了2002年7月10日。
- 接受2003年2月25日。
- ©人期刊有限公司
引用
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
-
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵