摘要
在需要机械通气(TBMV)的肺结核患者中,死亡率仍然很高。本研究的目的是建立TBMV的死亡率,并确定导致住院死亡率的因素。
从1996年1月至2001年4月,在台湾台北市台湾大学医院有825名活跃的肺结核患者。其中,41次患有急性呼吸衰竭,并在重症监护病房(ICU)中所需的机械通气。在这41名患者中,38例随访180天。在医疗记录中记录了医院死亡,并收集了导致死亡率的所有可能参数。
41例患者中,住院死亡27例,出院存活14例,住院死亡率65.9%,死亡前(平均±sd) 40.7±35.4天。死亡的27人中,25人在ICU住院期间死亡,2人在转入病房后死亡。180天监测期间的死亡率为79%。导致住院死亡率的因素包括胸部x线片实变和多器官衰竭。
需要机械通气的肺结核患者的死亡率非常高,两种因素影响了医院内死亡率。这些因素是多种器官衰竭和胸部X线片的整合。
2000年,全世界估计有800万人感染结核病,200万人死于结核病1-3..尽管化疗取得了进展,但在过去几十年里,肺结核和与肺结核相关的重症病例急剧增加。活动性肺结核和呼吸衰竭患者的住院死亡率仍然很高,达到了~ 60%4.-10.这是肺炎患者需要机械通气的患者死亡率的两倍4.那11那12.
肺结核诊断和治疗的延迟被认为是死亡的主要原因2那4.那8.那13-16.一些研究试图通过识别导致高怀疑指数的因素来减少这些延误4.那8.那13-15那17-20..延误诊断的原因包括未能进行适当的诊断检查,以及将放射学或临床表现误读为恶性肿瘤、肺炎或其他疾病4.那8.那13-15那17-22.
活动性肺结核合并急性呼吸衰竭的报告并不少见,但很少关注机械通气患者。此类患者的死亡率高于不需要机械通气的患者4.-6.那8.那10.然而,在这些先前的研究中,50%的患者人类免疫缺陷病毒(HIV)感染呈阳性。因此,这些研究得出的结论可能不适用于hiv阴性患者。
因此,作者对需要通过机械通气(TBMV)的活性肺结核患者有关的三个目标进行了回顾性研究。这些目标是:1)确定肺结核中的特定模式,使医生能够具有高度怀疑指数;2)建立TBMV的死亡率;3)确定有助于住院死亡率的因素。
材料和方法
主题
台湾台北市国立台湾大学医院(三级转诊中心)从1996年1月至2001年4月对所有诊断为肺结核病人的医疗记录进行了审查。痰培养阳性825例结核分枝杆菌.825例患者中,41例急性呼吸衰竭,重症监护病房(ICU)需要机械通气。41例患者组成研究组。
方法
临床资料从医疗记录中获得,并按以下分类:人口统计学特征、疾病表现和调查以及结果。这些数据包括性别、年龄、共病、并存肺部疾病、慢性健康状况、症状、从症状学发病到治疗的时间、结核病(肺炎或粟粒结核病)的特征、是否存在肺外结核病、胸片类型和ICU入院参数(急性生理学和慢性健康评估(APACHE) II评分,器官衰竭数量)。
实验室检查包括白细胞计数、HIV状况、痰涂片和培养、药物敏感性结核分枝杆菌分离,动脉血气和血液培养。获得的其他数据还包括肺力学参数(静态气道阻力、静态顺应性)、初步诊断、治疗(抗结核治疗、入院后抗结核治疗时间、成人呼吸窘迫综合征(ARDS)类固醇治疗)、调查(支气管镜检查、活检)和结果(随访时间、住院和ICU时间、住院和ICU死亡率、机械通气时间和死亡原因)。
随访期间的死亡率是通过综合审查医疗记录和电话随访确定的。结果经台湾卫生署死亡证明登记处进一步证实。通过电话采访和查阅医疗记录获得了其他后续信息。
Miliry TB被定义为胸部射线照片或高分辨率计算断层扫描的微芯片的存在。相反,肺炎TB被定义为非胆无胆健型肺结核。传播的Tb被定义为没有粟粒图案的活性Tb,但涉及至少两个胶质位点。在入学过程中获得的胸部射线照片被一项肺部学家审查,并被归类为结节,固结,间隙或空腔。肺参与程度被归类为≤2或≥3象限。
ARDS的诊断是基于美欧会议的共识23.器官衰竭是根据Knaus制定的标准诊断的24那25,而多器官衰竭(multiple organ failure, MOF)则被定义为一个以上器官衰竭。对一线药物的耐药是通过液体介质中的临界浓度来确定的,对二线药物的耐药也是通过lowenstein - jensen斜面来确定的。多药耐药(MDR)定义为至少对异烟肼和利福平的耐药。
暂定诊断定义为患者到达医院时的初步诊断。抗结核治疗的定义是至少使用两种一线药物(异烟肼、利福平、吡嗪酰胺、乙胺丁醇和链霉素)和/或二线抗结核药物。结核病治疗的延迟被确定为在入院后24小时内未开始抗结核治疗。从入院到开始抗结核治疗的延迟时间以天计算。病理学家检查了肺活检患者的标本,并将其分类为抗酸杆菌或巨细胞、干酪样坏死、肉芽肿、慢性炎症或纤维化。
统计分析
这些数据是在住院期间死亡组和存活组之间进行比较的。连续变量使用未配对t检验进行比较。卡方检验或Fisher精确检验被用来比较分类变量。连续变量用均数±标准差表示,分类变量用组百分比表示。
单变量分析中p<0.05的变量被认为与死亡有统计学意义的关联。采用Kaplan-Meier生存曲线分析患者的生存情况。用log-rank检验比较影响生存率的因素。这些与生存显著相关的因素进一步用cox比例风险模型进行分析,以调整其他因素之间的潜在混杂效应。采用风险比(HR)和95%可信区间(CI)报告结果。
结果
共有41例患者被纳入研究。41例患者中,38例随访180天。其中3例随访时间较短,分别为53天、65天和60天,因为此后就失去了联系。
人口特征
表1⇓是41名患者的人口特征清单。所有患者的平均年龄为62岁;幸存者与死亡者之间的差异没有统计学意义。雄性寡不敌众,特别是幸存者之间的女性。41名患者中没有一个均为艾滋病毒感染阳性。不到一半的患者(n = 20)患有潜在的疾病,这会增加肺结核的风险。糖尿病是最常见的合并症。十一(27%)患者患有其他肺病:五有肺炎,4例患有阻塞性肺病,两种具有间质性肺病。然而,这11名患者在这一集之前不需要氧气治疗。
疾病报告
表1⇑显示疾病表现的特点。呼吸困难是最常见的症状,而不是咳嗽和发烧。从出现症状到入院的平均时间很短,9.0±11.6天(范围1-60天)。肺炎结核病的病例是粟结核的两倍。10名患者(24%)患有肺外部位的结核病:5名是胸膜,2名是脑脓肿,1名是淋巴结,1名是血液和骨髓,1名是骨髓,1名是肌肉。只有一人传播了结核病。大多数患者病情危重,APACHE II平均评分超过16分,且存在两个以上的衰竭器官。
放射学特征及实验室参数
⇓表2和3⇓分别显示放射学特征和实验室参数。最常见的影像学表现是≥3象限的实变。只有1 / 3的患者出现空化(n=15)。在30例肺结核患者中,26例胸片显示实变。4例未实变患者的影像学表现包括1例间质,1例结节伴空泡,1例结节伴间质,1例空泡。与影像学表现一致,这些患者肺损伤严重(动脉氧张/吸气氧分数≤200,肺损伤评分>2.5)。超过60% (n=25)的患者发生ARDS。平均气道压力正常。低氧血症性呼吸衰竭是11例(100%)粟粒结核患者和28例(93%)结核性肺炎患者机械通气的指征。只有2例结核性肺炎患者因高碳酸血症而插管。
在41株菌株中,有7株具有耐药性。耐药类型从单药耐药到四药耐药,其中单药耐药最为常见。七分之四的患者具有多药耐药性。
调查和结果
表4⇓是住院调查结果的列表。大多数患者最初被诊断为非结核病并接受治疗。细菌性肺炎是最常见的诊断。有基础疾病(p=0.017)、症状出现时间小于30天(p=0.008)或有肺结核(p=0.024)的患者更有可能被误诊为非结核性肺部疾病。实变患者的误诊率(60%)也高于空洞病变患者的误诊率(40%)。
在41名患者中,35名(85%)接受了抗结核治疗,6名(15%)未接受治疗。这6例患者均为涂片阴性结核性肺炎,其主要影像学表现为胸部x线片上超过三个象限的实变。入院前均出现急性发作症状,平均6.5±7.9天。临床病程为暴发性,4例为ARDS, 5例为MOF。
35例患者的平均治疗延迟为15天。八名患者接受治疗>初步介绍后1个月。被诊断为具有不泛致肺疾病的患者(p = 0.001),肺炎(P = 0.04)或胸部射线照片的固结(P = 0.036)更可能具有> 1个月的治疗延迟。25例ARDS的13例接受≥2毫克·kg-1·天-1急性呼吸窘迫综合征发生后第7天给予甲强的松龙治疗。这是用于纤维增生期的治疗。
45% (n=18)的患者进行了支气管镜检查,原因要么是诊断不确定,要么是怀疑肺结核,涂片为阴性。17例标本中,经支气管冲洗或支气管肺泡灌洗培养结核分枝杆菌,只有6例(35.3%)为阳性。由于弥漫性肺浸润和对抗生素反应不佳,对13例患者进行了活检。这些检查包括9例开放肺活检,3例经支气管肺活检和1例颈部淋巴结活检。活检和入院之间的平均间隔是15天。病理结果包括8个肉芽肿,4个干酪样坏死,2个纤维化,1个巨细胞和1个炎症。6例组织标本上的抗酸染色呈阳性。12例患者在获得组织病理学证据后使用抗结核药物,除1例肺纤维化患者,该患者的肺标本为中叶楔形切除,病理上仅显示纤维化。
结果列于表4⇑所示,⇓图1和2⇓.医院内死亡率为65.9%,41名患者中有27名在医院中死亡,而14名患者则活着。在ICU入学期间二十五次死亡,两人在转移到病房后死亡。致死的平均时间为40.7±35.4天,50%的患者在前26天内到期,75%的患者在前75天内到期(图1⇓)。
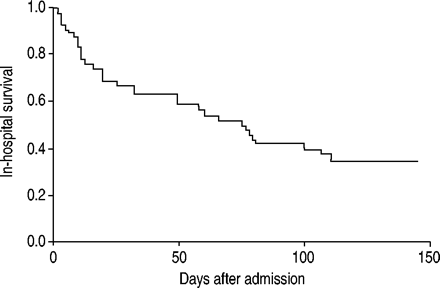
采用Kaplan-Meier法和log-rank检验对住院患者生存曲线进行分析。
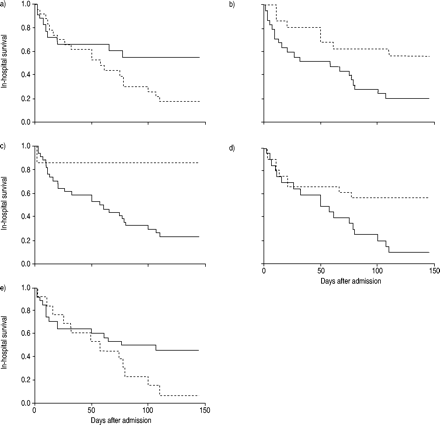
Kaplan-Meier存活曲线根据医院内死亡率预测因子的缺席( - - )或( - - - - -a)暂时诊断到达时肺结核,P = 0.052。b)急性呼吸窘迫综合征,P = 0.0196。c)在射线照相上合并,P = 0.0139。d)多器官衰竭,p = 0.0099。e)治疗延迟≥30天,p = 0.06。
14例存活患者出院后3例随访失败,其余11例随访180天。出院后,11例患者中3例死亡,8例存活。所有41例患者的180天死亡率为79%。所有的死亡发生在150天内。
在服用抗TB治疗的35名患者中,24名患有8名幸存下来,三次损失了三个。24中24中的22例在住院期间死亡,两者在出院后死亡。所有未治疗的六名患者都不治疗,抗结核病药物死亡,五名在医院和排出后。非生死患者的平均死亡时间明显较短(17.6±11.6天),而不是接受抗TB治疗的患者(46.0±37.0天; P = 0.006)。
ICU住宿的平均长度为26.9天。机械通气的平均持续时间为29.2天。排出前,14名患者的九个患者已成功断奶。其他五名患者仍然依赖于第180天的呼吸机。
预测住院死亡率的因素
单因素分析发现5个因素与住院死亡率相关(表1-4)⇑⇑⇑⇑)。他们是暂定诊断作为非泛胁迫的肺病,ARDS,胸部X射线照相的固结,MOF和治疗延迟≥30天。Kaplan-Meier生存曲线(图2⇑)显示ARDS (p=0.0196)、巩固(p=0.0139)和MOF (p=0.0099)患者的死亡率有增高趋势。
卡方检验显示,非结核性肺病的初步诊断与MOF (p=0.0003)和治疗延迟(p=0.0006)以及MOF和治疗延迟(p<0.0001)之间高度相关。巩固与治疗延迟之间存在中度相关性(p=0.0364)。但ARDS、实变与MOF之间的相关性无统计学意义。将ARDS、巩固和MOF相关性引入逐步Cox回归模型,结果显示巩固(HR 7.731, 95% CI 1.036-57.68, p=0.046)和MOF (HR 2.651, 95% CI 1.163-6.04, p=0.020)是影响住院死亡率的因素(表5)⇓)。
讨论
本研究旨在确定以活动性肺结核作为急性呼吸衰竭主要原因并需要机械通气的ICU患者住院死亡率的预测因素。41个案例构成了这项研究的基础。ICU死亡率为61%,住院死亡率为65.9%,180天死亡率为79%。在调整了潜在的混杂效应后,确定了导致住院死亡率的两个因素:MOF和胸部x线片实变。
尽管机械通气的持续时间和ICU留在研究中,只有其他研究,所在医院和ICU死亡率相似,甚至高于之前的报告4.-6.那8.那10.在一项研究中,180天的死亡率为~ 60%,几乎所有的死亡都发生在入院后的头2个月内10.相比之下,该研究中的180日死亡率高达79%,前2个月内发生的一半死亡,并在接下来的3个月入院时间内发生剩余的死亡。30天和180天的死亡率明显远远高于需要机械通气的非萎缩性肺炎患者的死亡率4.那11那12.
在这项研究中,肺炎结核病的发病率是粟粒结核病的两倍,这与之前医学文献的报道形成了对比4.那5.那22.在30名肺炎肺炎患者中,26例胸部X型射线照片综合。4例无合并的患者中的射线照相调查结果包括一种间质性,一个带有空化,一个具有间隙和一个空间的结节性。在这30名患者中,由于低血氧呼吸衰竭,预热了28(93%),而另外两个是由于Hypercapnia。该发现表明,该研究中肺炎患者呼吸衰竭的主要原因对肺部进行严重损害,不受阻碍的气道。
巩固是造成住院死亡的一个重要独立因素。相比之下,空洞型、间质型或结节型的患者在死亡和幸存者中所占的百分比是相同的。这些发现与其他探讨肺结核患者住院死亡或短期预后预测因素的研究相似8.那15那16.如果x线片显示多发性实变,尤其是免疫缺陷患者,导致抗结核治疗延迟,临床医生可能倾向于倾向于非结核性肺病的诊断8.那13-15那17-19.另一个可能的原因是,结核巩固表明对结核杆菌的沉重负担免疫反应不足16而死亡则是免疫力低下的结果。
在本研究中,MOF的患者的死亡率高于那些没有。该发现与其他研究检测ICU患者有活性肺结核和急性呼吸衰竭的研究4.那8..更高数量的器官失败反映了不受控制,未经处理的感染的倾向,导致多器官功能障碍。然而,过期的人的Apache II评分与幸存者中的那些相似。在这项研究中,平均apache II得分为16.8±7.5,这应该反映感染呼吸衰竭患者的死亡率为20-30%26.然而,确切死亡率为65.9%。这一发现表明APACHE II评分持续低估了肺结核患者的死亡率8.那27.同时,在预测ICU患者预后方面,器官衰竭评分也被证明优于单一APACHE II评估或每日APACHE II评分24那25.因此,对于肺结核和急性呼吸衰竭患者,应采用计算机化的每日器官衰竭评分,而不是单一的APACHE II评估。
误诊为非肺部疾病的可能原因包括不典型胸片和症状持续时间短。本研究中症状的平均持续时间仅为9.0±11.6天,远短于正常报道,可能是误诊的原因之一。缺乏明显的呼吸道症状和隐伏的身体症状也可能导致医生忽视症状的持续时间4.那13.肺结核更容易怀疑腔内病变的患者比显示其他放射性演示的人8.那13-15那18-22.目前的结果支持这一发现。然而,实变比空化更为常见,从而导致误诊。例如,在住院期间未接受抗结核药物治疗的6名患者中,症状持续时间短,且均为肺炎结核病,其x线片上超过三个象限的实变是主要的影像学发现。这使得准确诊断变得更加困难,这反过来又导致了治疗的延误。
长期以来,及时治疗一直被认为是患者能否存活的关键因素2那4.那8.那13-15.在本研究中,延迟治疗的患者死亡率较高的趋势是明显的,尽管没有达到统计学意义。患者人数少以及与其他因素的相互依赖导致了统计上的不显著性。导致治疗延误的因素包括实变的存在和肺炎结核病的存在,这两者都会导致误诊。误诊也与治疗延误密切相关。因此,作者敦促促进早期诊断是减少延误治疗的关键。
在纽约的一项研究中,MDR被确定为影响结核病患者生存的主要因素2,但不是在本研究中。纽约市患者的中位时间为6.3个月,而在本研究中只有40.7±35.4天。由于中位数较短,本作者对住院内死亡率的研究揭示了不同临床问题,导致结核病的早期死亡而没有MDR的影响15.
虽然艾滋病毒感染不是本研究中的排除标准,但41个TBMV患者中没有一个艾滋病毒阳性。然而,目前研究的死亡率与其他研究类似,包括艾滋病毒患者的研究4.-7..值得注意的是,艾滋病毒阳性患者与艾滋病毒阴性患者的结核病早期死亡率并无差异28.目前患者的平均死亡时间只有56天,这不足以使HIV成为一个重要的死亡原因29.
其他关于住院结核病死亡率的研究考虑了年龄、性别、血红蛋白水平、体重、酒精中毒、淋巴细胞减少和终末期肾病等因素4.那10那13那16那30..然而,这些研究未能区分肺结核和肺外结核,大多数是描述性的或仅依赖于单变量试验。相比之下,本研究的重点是肺结核患者作为呼吸衰竭的主要原因。所有因素均采用多变量分析和Kaplan-Meier方法进行分析,因此这些因素对研究中的死亡率影响很小或没有影响也就不足为奇了。
综上所述,需要机械通气的活动性肺结核患者的死亡率较高,特别是胸片实变和多器官衰竭的患者。因此,作者建议重症监护病房的咳嗽、呼吸困难和发烧患者,如果没有感染微生物的证据,应立即积极寻找病因,以排除结核病感染,特别是对于存在实变和多器官衰竭的患者。
致谢
没有P-C的时间和人才的实质性和宝贵贡献,这项研究将无法实现。陈和w-y。Shau提供了统计分析的帮助。
- 收到了2002年5月9日。
- 接受2003年1月31日。
- ©ERS期刊有限公司














