摘要
这项研究调查了患者的阻塞性睡眠呼吸暂停综合征(OSAS)和上气道阻力综合征(UARS)平均最大吸气努力在白天过度嗜睡的作用。
Fifteen patients diagnosed with UARS and 32 patients with OSAS, with >5.5 h total sleep time (TST) during 8 h of nocturnal polygraphic recordings, were included in the study. Demographical data, polysomnographical data and data about daytime sleepiness, including Epworth sleepiness scale (ESS) and multiple sleep latency test (MSLT), were evaluated. In order to compute the average maximum inspiratory effort from oesophageal pressure (P海洋能)测量,最大P海洋能在仰卧位和侧卧位的每个睡眠阶段,我们收集了20例具有代表性的阻塞性呼吸事件(阻塞性呼吸、垂体性呼吸或血流受限)。从P海洋能睡眠时的测量,增加P海洋能(ΔP海洋能)在呼吸事件也被计算。
平均最高P海洋能,ΔP海洋能OSAS患者呼吸障碍指数(RDI)、觉醒指数与ESS显著相关。在UARS患者中,平均最大值与平均最大值之间仅有显著相关P海洋能和ESS。MSLT评分与觉醒指数、阶段变异数、RDI、平均水平无显著相关性P海洋能,ΔP海洋能最小氧饱和度(小号A,O2)和含an的TST的百分比小号A,O2<90%在两个UARS和OSAS患者。多元回归分析的结果表明,平均最高P海洋能相关最好在ESS的方差为OSAS患者。
综上所述,本研究的数据表明,在阻塞性睡眠呼吸暂停综合征和上呼吸道阻力综合征患者中,平均吸气量在确定主观嗜睡方面可能具有重要作用。
日间过度嗜睡(EDS)是睡眠中阻塞性上呼吸道疾病最显著的症状之一1,2。作为EDS的结果,显著恶化的患者日常表现观察,有障碍的心理和认知功能3。EDS除了影响生活质量外,还增加了机动车和工业事故的风险3,4。
在阻塞性睡眠呼吸暂停综合征(OSAS)中,已经提出了许多假说来解释EDS。多导睡眠测量的不同方面,例如呼吸的变化(即呼吸暂停/ hypopnoea五-8或低氧血症7-9),被认为是造成EDS的主要原因。此外,通过觉醒减少了睡眠的恢复性10-12,睡眠片段化13,14,缺乏慢波睡眠15和总睡眠时间的减少(TST)16,都被认为是EDS的可能原因。
例上气道阻力综合征(UARS)也抱怨白天嗜睡17,18比如OSAS患者。然而,夜间测谎记录显示了这两组之间的差异。在无呼吸或低呼吸事件期间,OSAS患者的动脉氧饱和度显著降低(小号A,O2)。相反,在呼吸道阻力综合症,小号A,O2可能会有所波动,但它停留在约90%;该异常事件是短暂的,涉及一个或两个呼吸和由流量限制,但没有呼吸暂停的17,19。觉醒反应和随之而来的睡眠片断已被广泛认为在这两个综合征引起EDS17,20.。然而,对OSAS患者进行的一些研究未能显示睡眠碎片和白天嗜睡之间的强烈联系21,22。此外,在UARS,低氧血症,其表明是hypersomnolance在OSAS的独立决定因素7,8,是有助于白天嗜睡的排除因子。因此,大约有OSAS患者和UARS白天嗜睡是继续回答了一些问题。其中一个问题就是嗜睡的程度是否相似与否。如果不是,哪些变量,如睡眠结构,睡眠片段化和呼吸变量,有助于在UARS和OSAS之间嗜睡的差异。另一个问题是,无论是在UARS呼吸努力量与OSAS受试者的睡意可能存在差异。
在Zamagni的一项研究中等。23证明了呼吸努力的过程中阻塞性呼吸暂停程度有助于自测睡眠倾向OSAS患者。在只能从非快速眼动选择的研究阻塞性呼吸暂停(NREM)睡眠进行评价。然而,据报道,其中34例有轻度OSAS,呼吸暂停/低通气指数(AHI)快速眼动(REM)睡眠期间,但不是AHI整个晚上,是很好地在多个睡眠平均睡眠潜伏期相关延迟测试(MSLT)24。但是,谢尔和Aldrich公司25建议REM和NREM睡眠中呼吸暂停事件由MSLT测量可能同样有助于嗜睡25。因此,在不同的睡眠阶段评估呼吸努力在困倦的效果可能会提供有关在阻塞性呼吸障碍白天嗜睡的进一步信息。
在本研究中,我们研究了吸气力度对白天嗜睡的影响,包括睡眠姿势和睡眠阶段的影响,在UARS和OSAS中都进行了研究。其他人口统计学和多导睡眠学变量也进行了评估。在之前的一项研究中,Chervin和Aldrich记录了AHI仰卧睡眠和白天嗜睡之间的关系8。然而,在白天嗜睡的情况下,睡姿对呼吸量的影响还没有被研究过。克里格只报告了呼吸努力的睡眠阶段依赖性变化等。26。他们发现,在快速眼动睡眠中,呼吸强度比非快速眼动睡眠时要低,但他们没有在这种可变性和EDS之间建立联系。
在本研究中,在UARS和OSAS患者中,对Epworth嗜睡量表(ESS)和mslt定义的嗜睡、吸气努力和其他变量之间的关系进行了测试。
材料与方法
主题的选择
从150周连续选择的患者,47名患者(11名女性和36名男性)的临床和polysomnographical数据进行了评价。为研究纳入标准包括:1)OSAS或UARS的诊断;and 2) >5.5 h of TST during 8 h polysomnographical recordings. Patients with restless leg syndrome and periodic leg movements during sleep were not included in the study. Fifteen patients were diagnosed as UARS with an AHI<10 and minimum小号A,O2> 90%。对于UARS的诊断,患者也不得不抱怨白天过度嗜睡,并有增加的呼吸努力相关的微觉醒的数量增加。其它32例患者的评价为OSAS与AHI> 10和最小小号A,O2< 90%。所有患者在夜间多导睡眠描记前都进行了临床访谈,这些调查都是在没有任何治疗的情况下进行的。
Polysomnographical评价:睡眠和呼吸变量
夜间测谎记录包括以下变量:脑电图(EEG) (C3/一个2-C4/一个1,根据10-20国际电极放置系统)、眼电图、颏肌电图和心电图。戴上面罩后,用呼吸器进行呼吸分析。将麦克风置于喉部上方,对打鼾进行评估。食管压力(P海洋能)通过放置在食管下三分之一处的乳胶球进行测量,如Baydur所述等。27,连接到压力传感器,用1毫升空气充气。用手指测氧法连续测定睡眠时的饱和度。
夜间录音按照Rechtschaffen和Kales标准进行评分28,as epochs of 30 s, and the following sleep variables were calculated: TST, sleep efficiency index (TST/time in bed), sleep continuity index (TST/total sleep period), waketime after sleep onset, percentages of sleep stages, and awakening and arousal index. Awakening was defined as transition to awake state from any NREM or REM sleep stage for ≥15 s and the awakening index was calculated as the number of awakenings per hour of the total sleep period.
根据美国睡眠障碍协会(ASDA)的标准标准评估异常呼吸事件29。呼吸暂停被定义为持续时间≥10秒的气流停止。低通气定义为相对于基线的气流减少≥50%,同时伴有≥4%的去饱和。阻塞性呼吸暂停与中枢性呼吸暂停及混合性呼吸暂停有一定的区别P海洋能分析。流量限制是从其他异常呼吸事件分化,因为他们被定义为,在此期间出现了峰 - 峰值增长≥20%发作P海洋能amplitude, compared with baseline, lasting ≥15 s, with a reduction in flow not >50% of baseline. These episodes were not accompanied by significant oxygen desaturation and resulted in awakening or arousal reactions and the breath following the awakening or arousal reaction showed an abrupt reduction inP海洋能(fig. 1⇓)。基线峰 - 峰值P海洋能波动是在清醒时,畅通的呼吸。AHI被计算为每小时睡眠中呼吸暂停和呼吸下降的次数。然而,呼吸障碍指数(RDI)被确定为包括血流限制在内的每小时睡眠中所有阻塞性呼吸事件的数量。作为夜间活动的指标小号A,O2, 最小值小号A,O2整个晚上水平进行了测量。对于OSAS患者,比例TST与小号A,O2<90%也计算出来了。
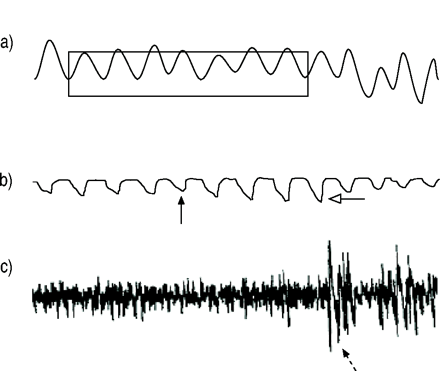
食管压力(P海洋能)为流量限制(框测量)。一个)流量,B)P海洋能和c)脑波。前三最小P海洋能在那里开始渐强的图案被作为最低P海洋能(实心箭头; -6)。过去三年最大P海洋能与努力相关的唤起(虚线箭头)之前的值被认为是最大的P海洋能(空心箭头; 8)。
觉醒根据ASDA标准确定30.觉醒指数被计算为每小时睡眠的觉醒次数。
白天警觉的评估
ESS土耳其版本是由两名技术人员管理。在目前的作者实验室有用于ESS的管理,限制了技术人员的主观评价规则。对于ESS,2-10被接受为正常和> 10是嗜睡的病理程度的指标33。
该MSLT是在睡眠实验室的次日polysomnographical进行检查32。MSLT包括在10:00、12:00、14:00、16:00和18:00 h安排的五次小睡。平均睡眠潜伏期是通过对5个睡眠潜伏期测试的个体睡眠潜伏期得分进行平均计算得出的。睡眠开始的平均潜伏期≤5分钟表明严重嗜睡,而>10分钟被认为是正常的。平均睡眠潜伏期在5-10分钟的患者被归类为轻度嗜睡32。
的cut-off points of excessive sleepiness for ESS (10 point) and MSLT (5 min) were not used for statistical analysis. They were only used for the evaluation of patients on an individual basis.
呼吸功能评估
从平卧位和侧卧位的非快速眼动(NREM)和快速眼动(REM)睡眠阶段(st.) 1+2、3+4阶段)中选取20例具有代表性的呼吸事件(阻塞性呼吸、垂体性呼吸或血流受限),对每一呼吸事件进行评估,分析吸气力。混合型和中央型呼吸暂停不包括在分析中。如图2所示⇓,P海洋能变化(从呼气末到峰灵感的波P海洋能)在前三次和最后三次阻塞吸气时测量阻塞性呼吸暂停。将前三次努力的最小值作为最小值P海洋能最后三个力的最大值为最大P海洋能。为了分析流量限制事件中的吸气努力,P海洋能测量每次呼吸的呼气末值。在与努力相关的觉醒或觉醒反应之前,这三个吸气力的最大值被评估为最大值P海洋能(fig. 1⇑)。虽然吸气努力的渐强模式不像阻塞性呼吸暂停那么短暂,但在发作开始时进行三次吸气努力,且在觉醒或觉醒反应前≥15 s,这些测量值的最小值被认为是最小值P海洋能。每个睡眠阶段在特定位置的持续时间也从记录中手动测量。
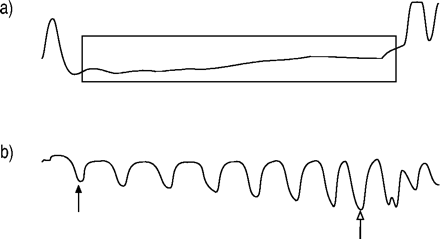
食管压力(P海洋能)测量阻塞性呼吸暂停。一个)流量和b)P海洋能。第一最小(实心箭头; 16)和最大最后三个的(空箭头; -42)P海洋能拍摄。
在不同的睡眠阶段和位置,最大P海洋能是按20个测量最大值的平均值计算的吗P海洋能异常阻塞性呼吸事件的数值。的P海洋能对于夜间记录裁纸值计算使用以下公式:
同样的公式也用于计算平均最小值P海洋能值。平均最大和最小吸入作用力之间的差取为在阻塞性呼吸系统事件期间吸气努力的总体增加的测量(ΔP海洋能)。
P海洋能值被报告为绝对值,以便于解释结果。因此,高P海洋能反映出呼吸努力的增加。
统计分析
结果表示为平均值±SD。睡眠和确诊为OSAS和UARS患者的呼吸参数采用非配对t检验进行比较。
对于这两种UARS和OSAS患者,进行使用Pearson相关系数双变量相关性分析,采用ESS和MSLT得分与睡眠结构相关的因变量和变量,呼吸事件,呼吸费力和低氧血症为自变量的严重程度。这是显著相关,并非常接近意义的参数被纳入多元回归分析。
采用倒向法进行多元回归分析,以MSLT的ESS评分和平均睡眠潜伏期为因变量,确定显著模型,F移除p≤0.20的概率。
统计学显着被接受的<0.05的p值。
结果
患者人群包括UARS和OSAS患者。15例UARS和32的26例OSAS十是男性。有年龄(没有显著总体差别45±9与48±10)和身体质量指数(30.3±4.9与分别31.3±4.2)和UARS OSAS患者之间,。
对OSAS和UARS患者夜间睡眠和呼吸参数的描述性测量见表1⇓。OSAS患者表现为夜间低氧血症的严重性很大的可变性,用最少小号A,O2测距49-87%,而最小小号A,O2的90%被用作UARS患者的诊断标准。虽然OSAS和UARS患者NREM 1-2的百分比有显著差异,但REM和慢波睡眠无显著差异。OSAS患者的觉醒指数明显高于UARS患者,分别为32±12和64±14。
该ESS评分显示变异,包括1-20,同时患有OSAS和UARS。UARS患者的平均睡意分数为8.1±3.6(1-16范围),而OSAS患者的平均分数为10.6±5.2(范围3-20)。有16个OSAS和三个UARS患者的ESS评分> 10,其被定义为困倦的正常范围的上点33。MSLT评分分布也很广,UARS患者的MSLT评分为2.5-14 min(平均7.0±3.3),OSAS患者的MSLT评分为1-10 min(平均4.7±2.0)。在22例OSAS和4例UARS患者中,MSLT的睡意病理程度定义为<5 min。ESS和MSLT评分显示OSAS患者明显比UARS患者嗜睡。
最大值P海洋能各睡眠阶段和位置的计算如表2所示⇓。在12名OSAS患者阶段3-4和在REM三名OSAS患者测量不因为没有在记录这些睡眠阶段的执行。此外,两个UARS患者,P海洋能由于持续时间不足,无法确定慢波睡眠期间的水平。在计算平均极大值时,没有考虑到某些位置的这些未观察到的睡眠阶段P海洋能。最大值P海洋能在同一睡眠阶段,OSAS患者仰卧位和侧卧位的数值没有差异。UARS患者在慢波睡眠时仅存在显著的位置差异;最大P海洋能仰卧位高于侧卧位(分别为40.2±11.7和30.2±6.5);p < 0.01)。
平均最高P海洋能在UARS和OSAS患者中表现出广泛的变异性。平均最高P海洋能27.7±8.3(范围16-53 cmH2O) and 44.9±13.7 (range 22.8–78.3 cmH2O)在UARS和OSAS患者,分别。其他分析P海洋能两组患者的情况如表3所示⇓。
无论是UARS患者(r=−0.27,p=0.32)还是OSAS患者(r=−0.32,p=0.07), ESS和MSLT均无显著相关性。
的results of bivariate correlation analysis for UARS and OSAS are presented in table 4⇓。在患者UARS,与平均获得的唯一显著的相关性P海洋能和爱华得分相关(r = 0.48,P = 0.035)。ESS评分被发现与觉醒指数,阶段变化,RDI的次数,平均正相关P海洋能,ΔP海洋能和含an的TST的百分比小号A,O2<90%的OSAS患者(表4)⇓)。无论是UARS患者还是OSAS患者,MSLT评分均无显著相关性。
在OSAS患者中,采用倒向法进行多元回归分析,明确这些相关变量与Epworth评分的关系。所选模型包括阶段变异数和平均变异数P海洋能。多元相关系数(R=0.51)有统计学意义(F=5.17, df=2, p=0.012)。唯一显著的贝塔值是平均值P海洋能(β= 0.165,seβ= 0.06,p = 0.01)。
讨论
日间极度嗜睡是OSAS患者的常见症状1,2。白天嗜睡和各种呼吸和/或睡眠相关因素之间的关系已经研究了很多年。在这些因素中,最明显的协会已经建立了与AHI五-8低血氧症,严重7-9和睡眠碎片10-14。目前数据的新颖之处在于,根据睡眠阶段和睡姿计算出的阻塞性呼吸事件期间的平均吸气量,有助于UARS和OSAS患者的自评睡眠倾向。
AHI是一种普遍接受的疾病严重程度的指标,它没有显示出与白天嗜睡的持久关系。尽管有人认为困倦和RDI之间有显著的联系6-8,34在一项对威斯康辛州雇员的研究中359%的女性和24%的男性的RDI为>5,而只有2%的女性和4%的男性报告白天嗜睡。甚至在RDI <5的患者中,报告的嗜睡比例也更高34,35。在这项研究中,RDI是OSAS患者比UARS显著较高。此外,OSAS患者嗜睡比患者的嗜睡的主观和客观评价两个UARS。这一发现可能是由先前的研究结果,这表明嗜睡和RDI之间的线性关联解释33,34。然而,RDI和ESS之间非常弱相关性得分OSAS患者,并与ESS在UARS与MSLT两个UARS和OSAS患者无相关性不支持在目前的研究对此的解释。
另一种解释UARS和OSAS患者嗜睡差异的可能是低氧血症对OSAS患者嗜睡的影响。一些调查人员36-38提示夜间低氧血症可能是OSAS患者嗜睡的主要原因。在两份独立的报告中,Mendelson36,37研究表明,氧合血红蛋白饱和度是MSLT测量的最重要的日间嗜睡预测指标。为了支持这些发现,有进一步的研究表明夜间低氧血症作为OSAS患者嗜睡的独立因素的重要性7,8。有趣的是,OSAS患者低氧血症严重程度的测量与MSLT评分之间没有相关性,这可能是由于低氧血症测量的差异造成的。Punjabl等。7分类氧合血红蛋白饱和度下降的严重程度为≤5%,5.1-10%,10.1-15%和> 15%,且发现在饱和度和hypersomnolance下降的程度之间存在反比关系。但是,谢尔和Aldrich公司8建议最低小号A,O2对OSAS患者的嗜睡有独立的贡献。然而,最低小号A,O2作为低氧血症严重程度的衡量,本研究未显示ESS评分与MSLT之间有任何显著相关性。唯一重要的发现是TST百分比与an的相关性小号A,O2<90%的OSAS患者存在ESS。目前的作者认为,低氧血症对嗜睡的影响值得进一步研究,但如果UARS被认为是原发性打鼾和阻塞性睡眠呼吸暂停之间的一个生理连续体,那么它似乎并不是睡眠障碍性呼吸嗜睡的独立因素39。
平均吸气,经发现在患者的解释变量,嗜睡UARS和OSAS,可能会使得OSAS患者比患者UARS越想睡另一个混杂因素。在这项研究中,发现OSAS患者整个晚上比UARS患者更吸气努力。这一发现可能被接受为两组之间嗜睡的差异的解释之一。
这一解释将考虑到目前对UARS和OSAS患者白天嗜睡最普遍接受的解释,即白天嗜睡与呼吸系统异常对睡眠结构的影响有关,后者会导致觉醒反应和睡眠碎片10-12,14。然而,伯格等。40报告称,抱怨白天过度嗜睡的非呼吸暂停打鼾者与无症状对照者的觉醒总次数相似。研究还表明,这种日间症状的差异是由觉醒类型(纯脑电图)造成的与呼吸)。苦于等。13还发现呼吸觉醒指数和白天嗜睡之间的关系。也有人建议,呼吸增加的努力是一个更重要的刺激了觉醒比任何高碳酸血症或缺氧41。如果日间睡意受到觉醒的影响,尤其是呼吸觉醒,那么可能有其他决定性因素将觉醒作为呼吸结果。因此,吸气努力可能是唤起的指标性因素之一。
缺乏觉醒指数和患者UARS和OSAS患者MSLT困倦指数之间的相关性是令人吃惊的。这可能是由于ASDA标准用于指定觉醒而不是实际不存在脑电活化所使用的监控技术或功能不全。在目前的研究中,用于EEG记录中心电极和正面电极被用来改善呼吸相关的觉醒反应的检测42。这可能是这项研究中没有注意到可见觉醒反应的一个解释。相反,也有人提出存在一些微觉醒43非脑电图自主激活指数(即血压和心率的变化)14,43研究表明,增加这类唤醒活动的次数会损害正常受试者的白天活动功能15和OSAS患者14,43。因此,可以认为,根据ASDA标准和其他参数检测觉醒,将提供更好的信息,关于觉醒对白天嗜睡的影响。
在这项研究中,要讨论的另一点是与小腿运动有关的唤起反应的评估。门德尔松44研究表明,有运动觉醒的周期性肢体运动指数(PLM)与无过度日间嗜睡的患者无明显差异。此外,科尔曼等。45报告说,在睡眠(PLMS)患者的原发性失眠和PLM PLM索引和MSLT之间没有相关性。由于不宁腿综合征和PLMS的患者被排除在研究的开始,预计在分析下肢运动和运动相关的觉醒不会放弃对患者的阻塞上气道疾病睡眠时瞌睡任何额外的信息。
AHI作为EDS的决定因素已经体位方面先前内部调查8和睡眠阶段24,25。由于主观嗜睡的可能的决定因素,吸气努力有牵连的扎马尼等。23他对非快速眼动睡眠期间的阻塞性呼吸暂停进行了评估。然而,考虑到身体位置和睡眠阶段的呼吸努力评估以前没有进行过。在目前的研究中,对所有阻塞性呼吸事件的吸气努力,包括所有睡眠阶段和不同位置的血流限制,进行了评估。
谢尔文和奥尔德里奇8提示在评估呼吸暂停和垂体功能减退时,考虑睡眠姿势、呼吸异常事件的类型和特征,可以较好地解释过度的日间嗜睡。在该研究中,据报道仰卧位的呼吸暂停事件发生率与白天嗜睡有更好的相关性。在本研究中,除了UARS患者的慢波睡眠外,在同一睡眠阶段没有发现呼吸力的位置依赖变化。研究结果表明,仰卧位和非仰卧位的呼吸努力对日间嗜睡的作用可能是相同的。此外,在不同的睡眠阶段,无论是单独的快速眼动睡眠,无呼吸和低呼吸的重要性24或者说是快速眼动睡眠和非快速眼动睡眠25,在白天嗜睡的决心,提出了在嗜睡睡眠阶段的作用。研究人员发现,吸气同时患有UARS和OSAS在REM睡眠比NREM睡眠低。这一结论是类似于以前的研究结果26。作者认为,在如此大的方面,包括身体位置和睡眠阶段的吸气努力的评估,为睡眠障碍性呼吸的睡意评估提供了扩大的视野。UARS患者平均吸气量与ESS的显著相关性也支持了其在白天嗜睡中的重要作用。
使用的一些限制P海洋能应该被考虑。分析代表20个阻塞性呼吸事件的每个睡眠阶段和位置总额为每一个病人的呼吸80-120事件。患者之间的这种选择和定位的差异可能在平均吸气努力创造了变异。因此,在研究了几个晚上用这个公式,并使用呼吸异常事件的随机选择可能提供有关此公式的有效性的更多信息。
目前的研究结果的一个可能的解释是,吸气努力本身会增加整个晚上的能量消耗的方式嗜睡。白天嗜睡的水平,由约翰描述46,47在整个24小时的睡眠/觉醒周期中,作为总睡眠驱动器与总觉醒驱动器的一个函数。根据这一理论,这些驱力中的大部分受中枢神经系统的影响。然而,一些行为和身体条件,如姿势、感觉、精神和身体活动,都有影响,尤其是在清醒驱力方面。吸气的努力,创造整个晚上的能量消耗,可能被认为影响UARS或OSAS患者的睡眠和清醒驱动力之间的平衡。
在与爱华得分对比,任何参数显示在两个UARS和OSAS患者MSLT得分显著的相关性。缺乏MSLT和任何多导睡眠监测变量之间的关联也被其他研究中,这些协会不存在支持48,模棱两可的20.或弱13,49。作者也没有发现ESS和MSLT评分之间的显著相关性。类似地,许多研究人员报告说,MSLT和ESS的睡眠潜伏期与其他主观测试(如斯坦福嗜睡量表)之间关系不佳或没有关系50,51。一种可能的解释是,主观和客观测试评估睡意的不同方面。事实上,MSLT测量的是在标准化实验室条件下睡眠发作的速度,而ESS则是在日常生活的自然条件下评估不想要的睡眠发作的频率52。根据这一定义,术语“平均睡眠倾向”可能是参数更优选ESS措施,由约翰建议47。
综上所述,考虑到睡眠阶段和体位的影响,本研究为平均吸气量作为上呼吸道阻力综合征和阻塞性睡眠呼吸暂停综合征患者自评睡眠倾向的影响因素提供了新的证据。最后,用更可靠的测试来测量嗜睡程度,可能会为理解睡眠期间阻塞性呼吸障碍患者的呼吸努力与日间嗜睡之间的关系提供更好的信息。
- 收到2001年11月28日。
- 公认2002年10月1日。
- ©ERS杂志有限公司











