抽象的
最近的数据表明,吸入糖皮质激素可减少慢性阻塞性肺疾病(COPD)的临床加重次数。目前尚不清楚是否存在剂量/反应关系。本研究旨在评估不同剂量吸入糖皮质激素对COPD死亡率的长期影响。
出院数据用于识别所有年龄段患者≥65 加拿大阿尔伯塔省最近因慢性阻塞性肺病住院的年数(n=6740)。出院后,比较不同剂量类别吸入糖皮质激素(无和低、中、高剂量)的全因死亡率相对风险(RR)。
出院后吸入糖皮质激素治疗与全因死亡率相对降低25%相关(RR 0.75,95%可信区间(CI)0.68–0.82)。接受中剂量或高剂量治疗的患者死亡率低于接受低剂量治疗的患者(低剂量组的RR 0.77,95%可信区间0.69–0.86;中等剂量的RR为0.48,95%可信区间为0.37-0.63;高剂量组的RR为0.55,95%可信区间为0.44–0.69)。
在医院出院后使用吸入的皮质类固醇对慢性阻塞性肺部疾病的肺部疾病的显着降低相关。低于中等或高剂量治疗,免受慢性阻塞性肺病中的死亡率。
数字显示来自加拿大艾伯塔省医学研究基金会的加拿大卫生研究院,渥太华,加拿大和人口健康调查员颁发的新调查员提供支持。
慢性阻塞性肺病(COPD)是世界上发病率和死亡率的主要原因之一,也是发病率上升的死亡的唯一主要原因1.。最佳估计表明,到2020年,慢性阻塞性肺病将成为第五大致残原因(目前为第十二大致残原因)2.以及如果目前的趋势继续下去,则死亡率的第三个主要原因(目前第四)3..讽刺的是,COPD是关系最资金不足的疾病其对社会的疾病负担4.
虽然在20世纪90年代诊断和治疗方面取得了一些进展,但缺乏疗法可以有效改善患有这种疾病的患者肺功能或健康状况的必然性下降5..由于慢性气道炎症是慢性阻塞性肺病的突出特征6.有人认为吸入糖皮质激素可能改善COPD患者的健康状况7..虽然数据到目前为止已被混合,但证据的总体表明他们减少了临床恶化的数量8.并延缓COPD患者的健康状况下降9在不显著改变一秒用力呼气量(FEV)下降速率的情况下1.)9–13.
最近的数据表明吸入糖皮质激素与包括口腔病在内的各种并发症有关,从而抵消了这些有希望的结果8.,发音困难8.,骨骼脱钙11,14,白内障的形成15,16青光眼17,通常以剂量依赖的方式发生。因此,从安全的角度来看,低剂量治疗是可取的。然而,目前尚不清楚低剂量(<500µg·day)治疗是否有效−1.依赖于中等或高剂量治疗的临床优势,因为出版数据缺乏比较这些药物对诸如死亡率等重要临床终点的不同剂量水平的影响。
利用病人人口众多的队列,在加拿大阿尔伯塔省,吸入糖皮质激素和慢性阻塞性肺病死亡率的剂量/响应关系全省中度至重度COPD(以前住院的患者)进行了调查。
方法
研究人群
从加拿大艾伯塔省健康和健康,加拿大渥太华渥太华渥太华渥太华省的加拿大健康信息研究所获得了医院排放摘要。来自此数据库的信息包括居住在艾伯塔省省内的所有人的所有分离(卸货,医院招生,转移和死亡)。对于目前的研究,加拿大艾伯塔省居民≥65岁,他们在1994年至1998年4月1日至1998年4月1日至1998年3月31日之间经历了至少一次住院治疗。国际分类疾病第九修订(ICD-9)代码490.x,491.x,492.x和496.x用于识别这些患者18.所有确诊为哮喘(ICD-9代码493.x)的患者被排除在外。在指数住院期间死亡的患者也被排除在外。为了避免重复计算,对每个研究患者在第一次就医后的所有就医次数进行了审查。
药品数据
CIHI数据库与阿尔伯塔蓝十字(加拿大埃德蒙顿)数据库合并,以便获得研究队列配药的信息。这是可能的,因为所有年龄≥65岁的阿尔伯塔居民都获得政府处方药补贴。这个数据库中的所有声明都有一个唯一的药物识别码,以及配药的数量和日期。对于每个研究患者,使用所有肺部药物(短效β2.研究期间,在研究期间确定,包括在放电时规定的溴化物,吸入和口腔皮质类固醇和口服细胞的口腔蛋白剂。在审查患者的指数医院访问之前收到的药物的数据被审查。
学习规划
对研究患者进行了3个月的随访 自COPD首次住院出院后或直至其死亡之日(如果更早)的年数。死亡率数据来自艾伯塔省人口动态统计局(加拿大埃德蒙顿),该局是一个政府机构,负责保存艾伯塔省所有死者的最新电子档案,包括死亡日期。为了确定队列随访期间的“主要”死亡原因,从CIHI数据库中获取导致死亡的住院出院摘要。在主要诊断领域,ICD-9代码为460.x–519.x的所有死者均被视为死于肺特定死亡原因。
由于艾伯塔省蓝十字提供药物的量分配,而不是每日剂量数据,吸入皮质类固醇的平均每日剂量通过确定分配给每个患者的头两个处方药物的总剂量和分割的总剂量估算由这两个剂量之间的随访时间(天)第一免除。计算出的平均剂量被四舍五入到临床合理剂量19.例如,医生给病人开了200次倍氯米松的处方(250µg·puff)−1.)和the elapsed time between the first and second prescription was 100 days, the calculated mean daily dose would be 500 µg.
为了允许不同吸入皮质类固醇制剂之间的交叉比较,将所有制剂转化为基于加拿大哮喘共识报告所示的等效计算的替代塞洛塞酮二丙酸二倍体等同物20..然后将每日剂量分为五种互斥类别:不分配和低(≤500μg·日−1.倍氯米松或等效物),中量(501-1,000µg·天−1.),高(>1,000μg·日−1.),剂量不定。最后一类患者在随访期间只接受了一次吸入性皮质类固醇。虽然无法计算这些人的平均每日剂量,但他们所接受的平均每日剂量极有可能低于低剂量类别所接受的剂量。
其他因素
使用CIHI数据库确定共病条件的影响。使用15个二级诊断字段中的ICD-9代码计算每个患者的改良Charlson共病评分。为了得出该评分,考虑了以下共病情况:充血性心力衰竭(ICD-9代码428.x)、缺血性心脏病(ICD-9代码410.x和412.x)、周围血管疾病(ICD-9代码443.9、441.x、785.4和V43.4)、脑血管意外(ICD-9代码430.x–438.x)、痴呆症(ICD-9代码290.x),风湿病(ICD-9代码710.0、710.1、710.4、714.0–714.2、714.81和725.x)、消化性溃疡病(ICD-9代码531.x–534.9)、糖尿病(ICD-9代码250.0–250.7)、恶性肿瘤(ICD-9代码140.x–172.9、174.x–195.8、196.x–199.1和200.x–208.9)和肾脏(ICD-9代码582.x、583.x、585.x、,586.x和588.x)和肝病(ICD-9代码571.x和572.x)21.Charlson共病得分为0表示无任何共病;较高的数字表明共病负担增加。
统计分析
连续变量的均值和标准差采用方差分析,通过Tukey检验进行多重比较调整。顺序变量和二元变量使用卡方检验进行比较(具有适当的自由度数目)。
随访期间接受和不接受吸入皮质激素的患者的死亡率使用Cox比例风险模型进行比较。在该模型中,年龄、性别、Charlson共病评分、首次住院期间进入重症监护室(ICU)(是或否变量)以及填写各种肺部药物的处方,包括短效β2.-激动剂,异丙托溴铵,口服皮质类固醇和口服茶碱。年龄分为65-74岁、75-84岁和≥85岁。同样,Charlson共病评分分为三组:0、1-2和≥3。为了提高模型的有效性,采用组校正预后方法构建校正后的生存曲线22.类似的Cox比例模型来比较这些上没有和低,中,indeterminate-和高剂量治疗中调节存活(使用一组校正的预后的方法)。
为了确定研究结果的稳健性,进行了一系列的二次分析。其理由是,在相对年轻和健康的亚组中,不同剂量的吸入皮质类固醇治疗的效果的真正差异应该是最明显的23.因此,我们确定了年龄在65-74岁之间、无共病的患者,并使用Cox比例风险模型对这组患者进行了类似的生存分析。在这组患者中,年龄和共病条件的混杂应该是最小的23.
结果
研究人群
Patients aged ≥65 yrs who had experienced at least one hospital visit due to their COPD during the study period (n=6,740) were identified. The mean age of the study population was 76.2±7.2 yrs. Of these patients: 3,661 (54.3%) were male; 3,744 (55.6%) had no comorbid conditions; 2,736 (40.6%) had a Charlson comorbidity score of 1 or 2; 260 (3.9%) had a Charlson comorbidity score of ≥3; and 356 (5.3%) were admitted to an ICU during the initial hospitalisation. The mean duration of follow-up was 31.7±19.3 months. Of the patients: 4,725 (70.1%) received at least one dispensation of a short-acting β2.肾上腺素能药物;3751(55.6%)接受异丙托溴铵;3144(46.6%)接受口服皮质类固醇;和1,950.(28.9%) received oral theophyllines (table 1⇓)。
吸入皮质类固醇使用
总的来说,3343例(49.6%)患者在研究期间接受了吸入皮质类固醇。在这些患者中,2011例(61.2%)使用低剂量治疗,318例(9.7%)中剂量治疗,413例(12.6%)高剂量治疗,601例(18.0%)接受不确定剂量治疗。接受和不接受吸入皮质激素的患者在年龄、性别和Charlson合并症评分方面没有显著差异。事实上,在不同剂量类别中,这些参数没有显著差异。然而,接受大剂量吸入皮质类固醇治疗的患者更有可能接受其他肺部药物治疗,包括异丙托溴铵、口服皮质类固醇和口服茶碱。
生存
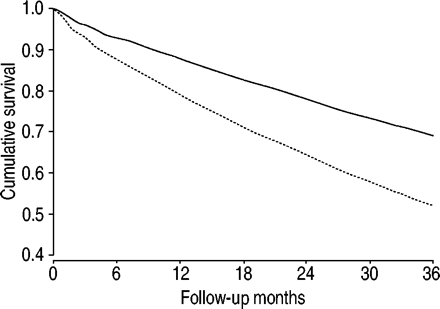
在随访期间,队列中有2,404(35.7%)死亡。在粗析分析中,吸入皮质类固醇的治疗与未在这些药物的那些中有39%的死亡(相对风险(RR)0.61,95%置信区间(CI)0.56-0.66)。在调整年龄,性别,共用病症,ICU停留和使用其他肺部药物后,在接受没有(RR 0.75,95%CI 0.68的人的那些接受吸入皮质类固醇的人中,在那些接受吸入皮质类固醇的人中减少了25%的25%。-0.82)(图1⇓)。
与未接受任何吸入皮质类固醇的人相比,患者分配低剂量治疗表明死亡率降低了23%(RR 0.77,95%CI 0.69-0.86)。中剂量治疗的那些经历了52%的减少(RR 0.48,95%CI 0.37-0.63)和高剂量治疗的那些相对减少45%(RR 0.55,95%CI 0.44-0.69)相比没有接受任何吸入的皮质类固醇(图2⇓). 服用不确定剂量的患者的全因死亡率没有明显下降(RR 0.88,95%可信区间0.76–1.03;p=0.108)。
其他死亡风险因素如表所示 2.⇓,包括高龄、男性和Charlson合并症评分≥1。口服茶碱和口服皮质类固醇与死亡率增加无关。然而,在那些使用β的患者中,风险略有增加2.肾上腺素能药物或异丙托溴铵。
二次分析
为了确定吸入的皮质类固醇治疗和死亡关系的鲁棒性,进行了一系列亚组分析(表3⇓)。在不同的年龄段,性别,和合并症和用药状态观察吸入糖皮质激素的生存利益。
即使在队列的最健康的成员之间,吸入的皮质类固醇也与显着的生存优势有关。在65-74 YRS和没有任何合并症的情况下,发现吸入的皮质类固醇与无关的死亡率37%相关,与无治疗相比(RR 0.63,95%CI 0.50-0.79)相比,所有原因死亡率相对降低。低剂量治疗与37%的还原(RR 0.63,95%CI 0.49-0.82),中剂量减少50%(RR 0.50,95%CI 0.30-0.83)和高剂量,57%还原(RR 0.43,95%CI 0.27-0.70)。
由于幸存者的治疗选择偏倚24在分析中是一种潜在的担忧,进行敏感性分析,包括仅某些子组。例如,亚组分析除了≤90天后的所有患者,因此较低的概率低于群组的其余部分。在该分析中,吸入的皮质类固醇与死亡风险降低43%(RR 0.57,95%CI 0.51-0.63)相关。使用6,9和12个月的截止值对整体调查结果几乎没有差异(RR 0.57持续6个月,9个月,0.58持续12个月),表明幸存者治疗选择偏差在分析中不是一个重要问题.
评估吸入糖皮质激素对肺特异性死亡原因的影响。研究发现,吸入糖皮质激素治疗与肺特异性死亡率降低30%相关(RR 0.70,95%CI 0.53–0.93)。
讨论
通过研究一大群COPD患者的近期住院的急性发作期,目前的研究已经产生了一些有趣的新发现。首先,它已经表明,吸入糖皮质激素治疗与全因和特异性肺死亡率超过3年期间显著减少有关。其次,中,高剂量的治疗均与死亡率降低更多优于低剂量治疗相关联。然而,生存利益是中,高剂量治疗相似。
这些调查结果得到了最近公布的所有随机对照试验的系统审查结果,展示了吸入的皮质类固醇对临床结果的有益作用,例如加剧率8..有趣的是,这些益处是在对FEV下降速率没有任何明显影响的情况下出现的1.9–13。这些观察结果背后的机制在很大程度上仍然未知。虽然皮质类固醇在中和COPD相关气道炎症方面不如哮喘有效,但有几个25–27, 但不是所有的28,29在美国,研究表明,中至高剂量吸入糖皮质激素治疗数周可显著减弱COPD气道炎症的某些成分。吸入糖皮质激素也可减弱气道高反应性11是COPD发病率和死亡率的已知危险因素30..
目前的发现也类似于先前在加拿大安大略省对病人的报告18.在该研究中,据证明吸入的皮质类固醇在12个月内降低了住院治疗和全因死亡率的风险。然而,该研究没有评估死亡率与吸入皮质类固醇的关系。本研究通过证明吸入皮质类固醇的存活益处保持3年来延长前面的发现。如本研究所述,在他们的META分析中,Van Grunsvenet al。31显示高剂量治疗(在他们的研究中定义为≥1500µg·day)−1.beclomethasone or ≥1,600 µg·day−1.布地奈德)随着时间的推移改善了肺功能测试的流量/容量测量,而低剂量和安慰剂则没有。此外,在低剂量和中剂量治疗之间,血流/体积测量的下降速率没有显著差异。因为重要的临床变化可以发生在没有明显的影响流量/容量9范格伦斯文et al。31可能忽略了低剂量和中剂量治疗在临床结果上细微但重要的差异。然而,这一系统综述与目前的观察相一致,即在COPD中,低剂量治疗比吸入糖皮质激素大剂量更无效。
在本研究中,口服皮质类固醇疗法和死亡率之间的一致的关系也未观察到。斯特罗姆的研究32显示口服皮质类固醇与女性住院风险增加有关,但对男性没有。在学校的研究中et al。33,中至高剂量口服皮质类固醇治疗与死亡风险增加有关,但仅在没有同时吸入类固醇治疗的情况下。当与吸入皮质类固醇联合使用时,口服类固醇治疗,即使是高剂量,也没有显著增加死亡率33.虽然口服糖皮质激素明显有许多严重的副作用,但它们也可能产生一些临床益处34,特别是在短期内。因此,这些药物的获益/风险比仍然不确定。
本研究的一些局限性应该得到解决。首先,测量比其他生存没有临床结果。虽然死亡率是评估药物的有效性的非常重要的成果,但绝不是临床实践的唯一终点锗35.与健康相关的生活质量和其他发病率测量对患者及其医生很重要。目前作者的数据库不包含这些信息,这是本研究的一个重要限制。其次,由于没有基线肺功能数据,因此不可能确定接受低、中或高剂量治疗的患者是否具有类似的疾病严重程度。在临床实践中,临床医生通常用最低剂量治疗病情最轻的病例,并为难治性疾病或疾病负担最大的患者保留高剂量。在降低COPD死亡风险方面,低剂量治疗不如高剂量吸入糖皮质激素,这一发现可能不会因疾病严重程度数据而改变。此外,还进行了各种敏感性分析,在所有地层中都发现了类似的结果,这表明这些结果是可靠和一致的,不太可能被(测量和未测量的)外部因素所混淆。第三,如果使用吸入性糖皮质激素的患者比未使用吸入性糖皮质激素的患者更有可能具有哮喘的临床特征,那么吸入性糖皮质激素的有益作用就会被高估。为了尽量减少这种偏差,所有初步诊断为哮喘的患者都被排除在研究之外。此外,分析仅限于因其疾病至少需要一次住院治疗的老年人。 Since such patients are very likely to have respiratory failure on the basis of COPD and not asthma, diagnostic bias is unlikely to explain away the present findings36..
像目前这样的观察性研究并不打算取代随机对照试验的数据,因为观察性研究更容易混淆和偏倚37..因此,目前的研究结果应谨慎和保守地解释。然而,这些数据提供了固体理由,用于系统评估吸入的皮质类固醇(不同剂量)对诸如死亡率的硬临床终点的影响。
总而言之,本研究显示吸入性皮质激素对延长至3年的死亡率有保护作用。此外,与低剂量或不确定剂量相比,中剂量和高剂量治疗与改善生存率有关。这些数据表明吸入性皮质激素治疗在改善这些高危慢性阻塞性肺疾病患者的临床结局方面具有重要作用。他们还建议,当慢性阻塞性肺疾病患者使用吸入糖皮质激素时,临床医生应考虑使用≥500µg·day−1.依赖于(或同等)以实现最大的生存效益。这些结果与哮喘中的结果不同,其中低剂量治疗似乎达到了中等或高剂量治疗的临床结果38..需要临床试验来确认这些早期的结果。
使用(–––––)和未使用(短时间不等)糖皮质激素的慢性阻塞性肺疾病患者在其指数住院治疗后的调整生存期。使用组校正预后法生成曲线。p = 0.001。
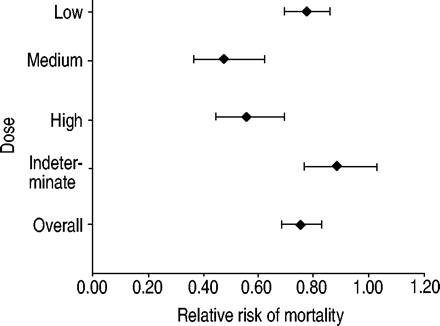
使用和不使用吸入皮质激素的不同剂量类别人群全因死亡的相对风险。参考组出院后未使用任何吸入性皮质激素。水平条表示95%置信区间。
脚注
↵有关编辑意见,请参阅第202页。
- 已收到2002年5月16日。
- 认可的2002年9月9日。
- ©ERS期刊有限公司