摘要gydF4y2Ba
促炎和抗炎细胞因子是宿主对感染反应的重要介质。与促炎细胞因子相比,抗炎细胞因子在社区获得性肺炎(CAP)中的作用及其与疾病严重程度的关系尚不清楚。gydF4y2Ba
在入院时采用酶免疫分析法测定三种促炎细胞因子(白细胞介素(IL)-1β、IL-6和肿瘤坏死因子(TNF)-α)和两种抗炎细胞因子(IL-10、IL-1受体拮抗剂(IL-1ra))的循环水平,采用改良的英国胸科协会(BTS)预后规则和急性生理学和慢性健康评估(APACHE)评分评估疾病严重程度。gydF4y2Ba
在大多数患者入院时检测到IL-6、TNF-α、IL-10和IL-1ra浓度,所有幸存者在第3天和第5天时均显著降低。BTS高危组和低危组之间的显著差异仅见于IL-6(中位数(范围)477) pg·mLgydF4y2Ba−1gydF4y2Ba(7.6-1402 pg·mlgydF4y2Ba−1gydF4y2Ba)gydF4y2Ba与gydF4y2Ba81.6 pg·mLgydF4y2Ba−1gydF4y2Ba(0–943 pg·mLgydF4y2Ba−1gydF4y2Ba);P <0.05)。IL-6也与入场时的Apache II分数相关。gydF4y2Ba
抗炎细胞因子的浓度升高了社区获得的肺炎的入院,但它们与疾病严重程度不相关。gydF4y2Ba
尽管在诊断方法、抗菌药物和重症监护治疗方面取得了进展,但社区获得性肺炎(CAP)仍是导致死亡和发病的主要原因gydF4y2Ba1gydF4y2Ba.gydF4y2Ba
循环水平的促炎细胞因子,例如白细胞介素(IL)-1β,IL-6和肿瘤坏死因子(TNF)-α通常升高gydF4y2Ba2gydF4y2Ba- - - - - -gydF4y2Ba4gydF4y2Ba.然而,促炎细胞因子与疾病严重程度的关系尚不清楚。此外,与成人呼吸窘迫综合征(ARDS)和感染性休克相比,抗炎细胞因子如IL-10和IL-1受体拮抗剂(IL-1ra)在CAP中的作用尚不清楚gydF4y2Ba5gydF4y2Ba,gydF4y2Ba6gydF4y2Ba.Glynn.gydF4y2Baet al。gydF4y2Ba3.gydF4y2Ba发现与没有的患者相比,达到全身炎症反应综合征(SIRS)标准的患者中帽中的血浆IL-10水平较高。IL-10在入院时的水平也与急性生理学和慢性健康评估(Apache)II分数相关。已经在成人和新生儿败血症中研究了血浆IL-1RA,并且在临时入学中非常高的水平与较少有利的临床结果相关gydF4y2Ba7gydF4y2Ba,gydF4y2Ba8gydF4y2Ba.gydF4y2Ba
本研究旨在探讨全身促炎因子(IL-1β、IL-6、TNF-α)和抗炎细胞因子(IL-10、IL-1ra)与CAP中经验证的疾病特异性严重程度评分和一般严重程度评分的临床和预后关系。gydF4y2Ba
疾病严重程度评分,如APACHE II和简化的急性生理学评分,最初设计用于重症和高依赖护理病房,以评估多器官衰竭gydF4y2Ba9gydF4y2Ba,gydF4y2Ba10gydF4y2Ba.这些严重性分数未验证帽,可能对预测死亡率不太敏感gydF4y2Ba11gydF4y2Ba.一些针对CAP的疾病特异性评分或预测规则已经被描述,如英国胸科协会(BTS)预后规则gydF4y2Ba12gydF4y2Ba- - - - - -gydF4y2Ba14gydF4y2Ba.这条规则是根据一项大型CAP研究得出的。原始评分由三个临床参数组成gydF4y2Ba即。gydF4y2Ba呼吸速率≥30·mingydF4y2Ba−1gydF4y2Ba,血清尿素>7.0 mmol·LgydF4y2Ba−1gydF4y2Ba舒张压≤7.98 kPa(≤60mmhg)。正规则与死亡率增加21倍相关gydF4y2Ba15gydF4y2Ba.尼尔最近修改了这一规定gydF4y2Baet al。gydF4y2Ba16gydF4y2Ba包括精神混乱,随后在一项大型研究中得到验证gydF4y2Ba17gydF4y2Ba.gydF4y2Ba
材料和方法gydF4y2Ba
这项研究于1997年8月至1998年2月在英国的一家地区综合医院进行。28名连续通过医疗入院单位和急诊科入院的确诊为CAP的患者被纳入研究。当地伦理和研究委员会批准了该研究,并获得了所有患者的知情同意。gydF4y2Ba
肺炎被定义为一种发热性疾病,在入院前不知道胸片上有实变的影像学证据。排除标准为:年龄<18岁、支气管内梗阻远端肺炎、肺结核、支气管扩张、潜在的全身性自身免疫性疾病和包括维持口服糖皮质激素在内的免疫抑制状态。gydF4y2Ba
在入院时、第3天和第5天收集人口统计学、临床和实验室数据。抗生素治疗的选择是基于发表的BTS指南gydF4y2Ba15gydF4y2Ba. 根据改良BTS预后规则(高危定义为≥两个不良预后参数)和APACHE II评分gydF4y2Ba9gydF4y2Ba,gydF4y2Ba16gydF4y2Ba.入院时进行胸片检查,并由放射科会诊医师独立评估。gydF4y2Ba
在入院时、第3天和第5天采集血样。样品在510×离心gydF4y2BaggydF4y2Ba10分钟,在−20°C储存,然后在单个批次分析。循环中IL-1β、TNF-α、IL-6、IL-10和IL-1ra的水平采用市售定量三明治酶免疫法(Cytoscreen和asia;Biosource Europe SA, Nivelles,比利时)。使用制造商报告的血清敏感性阈值和正常范围值:IL-1β 1 pg·mLgydF4y2Ba−1gydF4y2Ba(2 - 4 pg·毫升gydF4y2Ba−1gydF4y2Ba);TNF-α2pg·mLgydF4y2Ba−1gydF4y2Ba(至pg·毫升gydF4y2Ba−1gydF4y2Ba);IL-6 1 pg·mlgydF4y2Ba−1gydF4y2Ba(2-30 pg·mlgydF4y2Ba−1gydF4y2Ba);il - 10 5 pg·毫升gydF4y2Ba−1gydF4y2Ba(1 - 10 pg·毫升gydF4y2Ba−1gydF4y2Ba)和IL-1ra 4 pg·mLgydF4y2Ba−1gydF4y2Ba(4-30 pg·毫升gydF4y2Ba−1gydF4y2Ba).gydF4y2Ba
大多数数据不是正态分布,因此使用非参数检验(Mann-Whitney U-test, Wilcoxon sign rank test)来比较细胞因子水平和BTS高、低风险组。正态分布数据(年龄、血清尿素、呼吸率)采用非配对t检验进行分析。采用Spearman’s Rank相关系数计算APACHE II评分与入院时细胞因子水平的相关性。以p值<0.05为差异有统计学意义。gydF4y2Ba
结果gydF4y2Ba
研究了二十八名患者,其中四名患者被排除在研究之外:两个用支气管扩张,一个患有活跃的全身狼疮红细胞病和慢性阻塞性肺病(COPD)的单身患者在维持口服皮质类固醇中。其余24例患者的平均年龄为58岁(范围,21-89岁)和12名是男性。十名患者(46%)均为> 70岁。发现九名患者(38%)具有显着的合并症(缺血性心脏病,脑血管疾病,慢性肾功能衰竭和严重COPD)和8名患者报告在入院前服用抗生素。常规的微生物调查包括所有患者入院的血液文化,患有生产咳嗽(n = 20)和配对血清学的细菌培养痰gydF4y2Ba肺炎支原体gydF4y2Ba,gydF4y2BaLegionella pneumophila.gydF4y2Ba,gydF4y2BaChlamydia psittaci.gydF4y2Ba和gydF4y2Ba伯纳特氏立克次氏体gydF4y2Ba(n = 17)。仅在三名患者(13%)中发现了一种致病病原体。gydF4y2Ba
11名患者具有≥不良预后因素,因此包括在BTS高风险组中。BTS高风险组的平均年龄为67.5 YRS,而低风险组50年。在19名患者入院时测量C-反应蛋白(CRP)。CRP水平与入院血清IL-6浓度良好相关(P <0.01),但BTS高风险群之间的CRP水平没有显着差异。Apache II评分显着高(P <0.005)和动脉血中的氧气张力(gydF4y2BaPgydF4y2Baa、 OgydF4y2Ba2gydF4y2Ba)BTS高风险组显着降低(P <0.05)(表1gydF4y2Ba⇓gydF4y2Ba).有3人死于CAP,均来自BTS高危组。gydF4y2Ba
英国胸科协高危和低危人群入院的临床和实验室参数gydF4y2Ba
入院时细胞因子水平gydF4y2Ba
大多数患者入院时检测到循环血浆TNF-α、IL-6和IL-1ra水平升高,但大多数患者IL-1β和IL-10水平不升高(表2)gydF4y2Ba⇓gydF4y2Ba).gydF4y2Ba
入院时细胞因子水平gydF4y2Ba
细胞因子水平随时间的变化gydF4y2Ba
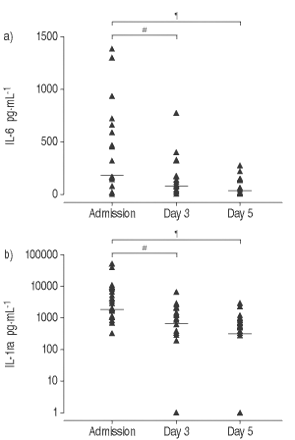
与接受TNFα、IL-6、IL-1ra和IL-10治疗的患者相比,第3天和第5天个体血浆细胞因子水平显著降低(图1a和1b)gydF4y2Ba⇓gydF4y2Ba).TNF-α,IL-6和IL-1RA的血浆水平仍然升高或高于两种死亡帽中的患者中的入院。第三名患者在24小时内死于医院免受脓肠梗缓冲,因此没有进一步的样品可用于分析。gydF4y2Ba
a)入院后第3天和第5天白细胞介素(IL)-6水平。实线:中值条。gydF4y2Ba#gydF4y2Ba:P = 0.02;gydF4y2Ba¶gydF4y2Ba:P = 0.06。b)入场,第3天和第5天的IL-1受体拮抗剂(IL-1RA)水平。实线:中位数。gydF4y2Ba#gydF4y2Ba: p = 0.03;gydF4y2Ba¶gydF4y2Ba:p = 0.001。gydF4y2Ba
细胞因子水平与疾病严重程度评分的关系gydF4y2Ba
修改后的英国胸科学会评分gydF4y2Ba
BTS高危组和低危组之间唯一具有统计学意义的差异是入院时IL-6水平(p<0.05)(表3)gydF4y2Ba⇓gydF4y2Ba).gydF4y2Ba
在英国胸部社会(BTS)高风险和低风险群体的入学课程,第3天和第5天的细胞因子水平gydF4y2Ba
急性生理学和慢性健康评估II评分gydF4y2Ba
平均APACHE II得分为8.9(范围1-16)。IL-6水平与入院时的APACHE II评分呈正相关(r=0.441;p<0.05)(图。 2.gydF4y2Ba⇓gydF4y2Ba).gydF4y2Ba
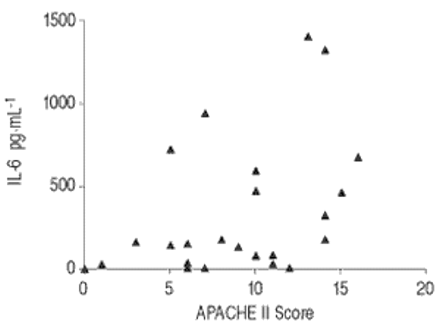
入院急性生理学和慢性健康评价(Apache)II分数与白细胞介素(IL)-6水平之间的相关性。r = 0.44;P <0.05。gydF4y2Ba
血清尿素是唯一与细胞因子水平(TNF-α,IL-6和IL-1RS)相关的个体预后因素,第3天和第5天(P <0.05)。在所有幸存者中,任何患者都没有预先存在的肾脏损伤史,肾功能恢复正常。在吸烟者和非吸烟者之间的细胞因子水平中没有差异,较小的> 70yrs(n = 10)和<70yrs。入院前抗生素开始的患者的入学IL-1RA水平显着降低(中位数:1,063gydF4y2Ba与gydF4y2Ba4383 pg·毫升gydF4y2Ba−1gydF4y2Ba; p<0.01)。该亚组入院时TNF-α和IL-6水平也趋于较低。共病的存在与入院时较高的IL-6水平相关(中位水平:327)gydF4y2Ba与gydF4y2Ba155 pg·毫升gydF4y2Ba−1gydF4y2Ba;P <0.01)。gydF4y2Ba
促炎和抗炎细胞因子比率gydF4y2Ba
计算BTS高、低危组入院时IL-1ra与IL-1β、TNF-α与IL-10、IL-6、IL-10的浓度比值,但均无统计学意义。gydF4y2Ba
讨论gydF4y2Ba
这项研究表明,大多数CAP患者入院时,循环中TNF-α、IL-6和IL-1ra水平升高,并出现系统性细胞因子表达的时间模式。在所有存活者中,这些细胞因子的血清水平在5天内迅速下降。血清IL-6与疾病特异性和一般严重程度评分的相关性最好,因此可能是CAP炎症的有效标志物。gydF4y2Ba
目前作者主要对细胞因子与临床严重程度评分的关系感兴趣。在CAP中,IL-1β和TNF-α在感染部位产生,然后在不同程度上溢出到循环中gydF4y2Ba18.gydF4y2Ba,gydF4y2Ba19.gydF4y2Ba.然而,CAP中许多最好的预后指标与败血症的全身影响有关,而不是肺影响。例如,在修改的BTS严重程度评分中,四个参数中有三个是非肺的(舒张压、血清尿素和精神错乱)。gydF4y2Ba16gydF4y2Ba,gydF4y2Ba17gydF4y2Ba.因此,脓毒症的全身性影响对于判断CAP的预后至关重要,为研究这种情况下的全身性炎症反应提供了理论基础。gydF4y2Ba
理想情况下,应研究局部和全身细胞因子反应。然而,在这一人群中进行支气管肺泡灌洗(BAL)存在问题,特别是如果要研究具有一系列疾病严重程度的患者。BAL在重症监护病房插管的患者和临床表现良好的患者中是可行的。然而,对那些患病但尚未插管的患者进行BAL在伦理上是不可接受的,因为这些患者获得临床有用信息的可能性很低,并且并发症的风险相当大。此外,在这个小的分组中进行BAL不太可能产生统计上有用的结果。gydF4y2Ba
本研究的其他局限性与患者进入研究前存在的不受控因素的数量有关。病人在疾病的不同阶段入院,这意味着没有真正的“零日”。在多达三分之一的患者中,先前的抗生素处方可能导致炎症反应和细胞因子表达的调节。本研究中相对较少的患者,特别是严重的CAP患者,可能也导致了无法证明其他研究中发现的真正的生物学关系gydF4y2Ba7gydF4y2Ba,gydF4y2Ba20.gydF4y2Ba.gydF4y2Ba
在败血症和帽中,系统性细胞因子浓度的测量可用于确定促炎反应和预后的幅度。许多研究在单个时间点分析了细胞因子浓度gydF4y2Ba2gydF4y2Ba,gydF4y2Ba7gydF4y2Ba,gydF4y2Ba20.gydF4y2Ba,但细胞因子的时间变化可能具有更大的临床价值,并可能增加临床严重程度评分的效用。细胞因子水平的时间趋势可能有助于确定特定抗细胞因子或免疫调节治疗合适的最佳时间gydF4y2Ba即。gydF4y2BaTNF-α或IL-6水平持续升高。gydF4y2Ba
本研究提示,促炎细胞因子与CAP的不良预后相关。BTS评分高的患者在入院时IL-6水平高于评分低的患者(表3)gydF4y2Ba⇑gydF4y2Ba).用通用Apache II分数看到了类似的图片。持续的升高可能特别显着,这在死于TNF-α和IL-6的持续高度升高的三个患者中可能是特别显着的。第三个Nonsurvivor在24小时内屈服于医院的24小时内腐败。相反,在所有幸存者中,在第3天和第5天观察到血清IL-6浓度的显着降低。这些发现与先前的化粪池缓冲和SIR的研究一致,其中TNF-α和IL-6持续升高是预后不良的标志gydF4y2Ba20.gydF4y2Ba,gydF4y2Ba21.gydF4y2Ba.穆萨的发现gydF4y2Baet al。gydF4y2Ba4gydF4y2Ba然而,与此不同的是,在他们的34例CAP患者中,只有8例患者在入院时IL-6水平升高,尽管研究人群在入院前抗生素治疗和BTS评分较高的比例方面与本研究相似。这种明显的差异可能反映了IL-6和TNF-α测定的敏感性较低。gydF4y2Ba
有人认为CRP是肺炎严重程度的敏感标志gydF4y2Ba22.gydF4y2Ba.与本研究相比,本作者观察到CRP水平与入学血清IL-6浓度相关,但对评估帽的严重程度并预测差的结果的浓度较小,因为所有三个非尿潜力在入场时的CRP水平相对低。gydF4y2Ba
促炎反应是由免疫系统的抗炎成分调节的gydF4y2Ba5gydF4y2Ba,gydF4y2Ba23.gydF4y2Ba.炎症反应的这两个方面的不平衡可能是有害的。血浆IL-10水平升高和IL-10与TNF-α比值升高与败血症预后差和死亡率增加有关gydF4y2Ba24.gydF4y2Ba,gydF4y2Ba25.gydF4y2Ba. 相反,谷口gydF4y2Baet al。gydF4y2Ba21.gydF4y2Ba发现IL-6与IL-10比值的增加与SIRS患者的不良预后相关,而ARDS患者BAL中低浓度的IL-10和IL-1ra似乎与不良预后相关gydF4y2Ba6gydF4y2Ba.因此,似乎没有稳健和不充分的抗炎反应可以与预后差有关,尽管可用于在任何个别上下文中定义适当的响应。gydF4y2Ba
在本研究中,大多数患者(67%)在血清中有可检测的IL-10水平,但只有21%显示升高的水平。这似乎表明,大多数帽子患者不安装重要的系统性IL-10反应。已经提出IL-10是更严重的疾病的标志物。虽然以前的研究表明了血浆IL-10之间的关系和帽子中的疾病严重程度gydF4y2Ba3.gydF4y2Ba,在本研究中,BTS低危组和高危组之间的IL-10水平有相当多的重叠(p=0.18),在三名死亡患者中有两名患者的IL-10水平显著升高。因此,IL-10可能是严重疾病的标志,但本研究没有证实这种关系。gydF4y2Ba
相比之下,所有患者入院时血清IL-1ra浓度升高,在第3天和第5天观察到这些浓度迅速显著降低。最好的作者的知识系统性IL-1ra水平尚未研究帽。IL-1ra产生大于10 - 100倍浓度il - 1β在脂多糖刺激,可能部分解释了相对高浓度的细胞因子血清相比其他细胞因子的研究gydF4y2Ba26.gydF4y2Ba. BTS高危组和低危组(入院时或之后)的IL-1ra水平无显著差异,且IL-1ra和IL-1β之间无相关性。因此,系统可检测的IL-1ra反应似乎在CAP中普遍存在,但不是有用的严重性标志物。相反,研究中很少有患者入院时血清IL-1β水平升高。因此,这可能反映了肺产量,或者仅仅反映了尽管肺产量显著,但“溢出”的程度。gydF4y2Ba
许多采用免疫调节疗法治疗败血症的大型多中心试验未能证明其疗效的改善gydF4y2Ba27.gydF4y2Ba,gydF4y2Ba28.gydF4y2Ba.已经提出了许多解释,其中病人的选择和免疫调节治疗的时机似乎是重要的。gydF4y2Ba
鉴于这种令人失望的情况,在CAP中是否存在免疫调节疗法的潜力?CAP的临床严重程度评分可以识别高危患者的亚组。进一步的选择可以在高促炎细胞因子水平的基础上进行,特别是在那些治疗后细胞因子不会迅速下降的患者中。这项研究表明,IL-6似乎比TNF-α或IL-1更好地反映CAP的临床状态,因此,在此类研究中,IL-6可能具有改善患者选择的特殊潜力。gydF4y2Ba
目前的研究表明,抗白细胞介素-6治疗可能是一种合适的治疗选择。目前的作者不知道关于人类败血症中抗白细胞介素-6抗体的任何数据,但在另一种情况下,这种治疗已被证明是安全的gydF4y2Ba29.gydF4y2Ba.然而,由于白细胞介素-6的潜在的促进或抗炎作用,抗白细胞介素-6治疗的效果难以预测,因此可能依赖于个体患者中细胞因子激活的模式gydF4y2Ba30.gydF4y2Ba.gydF4y2Ba
致谢gydF4y2Ba
作者要感谢A. Beale对所有胸片的解释和A. French对招募患者的帮助。gydF4y2Ba
- 收到gydF4y2Ba2001年12月12日。gydF4y2Ba
- 接受gydF4y2Ba2002年5月14日。gydF4y2Ba
- ©ERS期刊有限公司gydF4y2Ba
参考文献gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba
- ↵gydF4y2Ba