摘要
过度通气是特发性非高碳酸血症中枢性睡眠呼吸暂停(ICSA)发生的关键因素,此时左心室收缩功能正常。据报道,20%的左室舒张功能不全患者发生ICSA,其中肺血管压力升高和由此导致的肺迷走输入流量增加可能导致过度通气。我们测量了以下ICSA中导致过度通气的两种潜在机制的贡献:1)左室舒张功能障碍引起的肺动脉高压;2)外周和中枢性高碳酸血症呼吸反应(hvr)增加。
测定了16例ICSA患者清醒时肺动脉压力、左室舒张功能及对高碳酸血症的化学敏感性。
所有受试者收缩期肺动脉压力<3.99 kPa (<30 mmHg),只有4人有舒张功能障碍。与历史正常对照受试者相比,所有受试者外周血及中央hvr均升高。舒张功能障碍与年龄增加相关,但与hvr或中枢性睡眠呼吸暂停严重程度指标无关。
特发性非高碳酸血症中枢性睡眠呼吸暂停可能依赖于高碳酸血症呼吸反应的升高,而不是由左室舒张功能障碍引起的肺动脉高压。
P. Solin是国家卫生和医学研究理事会奖学金的获得者。
在非快速眼动(NREM)睡眠中,呼吸控制处于化学控制的负反馈回路中,过度通气引起的呼吸驱动振荡触发周期性呼吸,或称非高碳酸性中央睡眠呼吸暂停(CSA)1.最常见的CSA见于充血性收缩期心力衰竭(CHF)患者,称为Cheyne-Stokes呼吸(CSA)。然而,CSA也发生在没有收缩期心力衰竭的情况下,被称为“特发性中央睡眠呼吸暂停”(ICSA)。2.
通过呼吸暂停和呼吸周期长度以及多导睡眠仪测量的呼吸:呼吸暂停长度比可以清楚地区分两种呼吸状态3.,4.与CHF-CSA相比,ICSA的特点是呼吸暂停和呼吸周期较短(35与通气长度较短(14与通气:呼吸暂停长度比(0.66与分别为1.65)3..
过度通气的发病机制,潜在的两种形式的CSA,被认为与以下任何一种有关:1)肺血管压力增加,从而导致肺迷走神经传入神经活动增加;或2)中央和/或外周高碳酸血症呼吸反应的原发性异常1,5- - - - - -8.
过去的研究表明,肺血管压力升高会增加肺迷走传入神经的活动和微通气,从而使动脉血中的二氧化碳张力(P,有限公司2)水平降至呼吸暂停阈值以下,引发循环中央呼吸暂停9- - - - - -13.
此外,过度通气/呼吸暂停周期长度与心脏收缩功能呈负相关3.,4.在收缩期心力衰竭患者中,发现肺毛细血管楔压与两者之间有显著的相关性P,有限公司2CHF-CSA的水平和严重程度,与本假设一致14.重度CSA在≤29%的原发性肺动脉高压患者中有报道15.在没有收缩期心力衰竭的情况下,引起肺动脉高压的一个常见原因是舒张末期功能不全,舒张末期压在一定的舒张末期容量下升高16,17.然而,尚未对ICSA患者的肺动脉高压或其标志物进行系统研究。
因此,作者假设,由于左室舒张功能不全,以前未被识别或无症状的肺血管压力升高可能是ICSA的成因,单独或附加hvr升高。因此,左室舒张功能不全和肺动脉高压的患病率以及舒张功能不全和CO通气反应之间的关系2,在一组无收缩期心力衰竭的ICSA患者中测定。
方法
主题
16名年龄在18-75岁的成年受试者被选中,依据如下条件:(1)以下至少两项临床特征:打鼾、目击呼吸暂停、日间过度嗜睡、睡眠不宁、夜间呼吸困难或窒息;(2)NREM睡眠中枢性睡眠呼吸暂停;(3)清醒P,有限公司2≤45毫米汞柱。根据超声心动图将受试者分为舒张功能正常(无舒张功能障碍组)和舒张功能异常组,定义如下。所有患者收缩功能正常。
排除标准包括肾脏、神经系统或呼吸道疾病的症状、体征或证据。本研究由阿尔弗雷德医院伦理委员会批准,所有受试者均提供知情的书面同意。
超声心动图
在安静休息15分钟后,由有资格和经验的操作人员在清醒状态下仰卧位进行超声心动图,并由心脏病专家报告,双方均不考虑睡眠研究结果。为了确认准确性,所有的测量数据都由第二名和资深的超声心动图医师重新读取,同样不考虑多导睡眠描记术的结果。
测量室
从胸骨旁(长轴或短轴)视图的m型(或运动)测量中计算左室缩短分数、大小和壁厚。m型测量是由单一狭窄的超声束来描述目标结构的一维切片。左室肥厚定义为舒张期室间隔和后壁厚度>1.2 cm。
肺动脉压力测量
多普勒心电图测量肺动脉收缩压18.通过测量最大三尖瓣反流速度(从心尖或胸骨旁窗),并增加估计的右心房压力1.33 kPa (10 mmHg),估算右心室收缩压。在没有肺动脉狭窄或右心室流出梗阻的情况下,假设该值等于肺动脉收缩压。肺动脉高压定义为肺动脉收缩压>4.66 kPa (>35 mmHg)。18,19.
舒张功能测量
按标准标准测量二尖瓣尖端左室流入流速(E)、左室收缩流速(A)、减速时间(DT)、等容舒张时间(IVRT)20..DT定义为早期充盈速度峰值降至基线值的时间,IVRT定义为从主动脉瓣关闭到二尖瓣流入开始的时间。
舒张功能不全的定义是基于E: a比值的逆转(E: a <1.0)。病理性舒张功能障碍与年龄相关性舒张功能障碍相鉴别(图1)⇓).根据梅奥诊所指南,病理性舒张功能障碍被定义为E: a比值反转,同时DT和/或IVRT延长20..延长定义为绝对DT >240 ms和IVRT >110 ms20.,21.
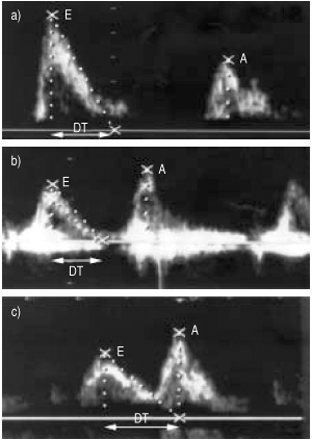
早期(E)的典型例子:超声心动图测量心房(A)收缩比和减速时间(DT)。a)舒张功能正常,早期流入期(E)较大,随后心房收缩期较小(a)。b)年龄相关性舒张功能不全,小(E)期和大(a)期(E: a比率相反),但DT正常。c)病理性舒张功能障碍,E:A比值逆转,DT延长。
Hypercapnic通气反应
中央(骨髓)对二氧化碳(CO .)的化学敏感性2)根据Read提出的再呼吸法,通过测量进行性高碳酸血症的呼吸反应来计算22.简而言之,清醒的受试者再呼吸含有7%一氧化碳的混合物2, 50%氧(O2), 43%氮(N2),每次运行≤4分钟,间歇时间为20分钟。潮气量和末潮CO2紧张(P等,公司2)连续测量,并用最小二乘线性回归计算该关系所描述的斜率。取三次运行的坡度的数值平均值作为通风响应,并表示为L·min−1除以变化量P等,公司2毫米汞柱(L·敏−1·P等,公司2毫米汞柱−1).作者实验室的正常值与年龄有关,平均值为2.37 (0.89-3.95)L·min−1·P等,公司2毫米汞柱−18.
外周(颈动脉体)化学感受器敏感性检测采用单呼吸技术检测瞬态高碳酸血症的通气反应,如McClean所述et al。23.个别潮汐呼吸P等,公司2连续测量。一旦确定了稳定的通气,受试者吸入单次含13% CO混合物的潮气呼吸2, 21%的人啊2, 66% N2,以及被抚养的P等,公司2这种呼吸的高原已经被确认。通常在吸入后20秒内出现短暂的通气增加。因此,单次呼吸的hvr被定义为通气的最大增加除以内变化P等,公司2,用L·min表示−1·P等,公司2毫米汞柱−1.至少进行了5次试验,每次休息4分钟,以数值平均值作为单呼吸hvr。作者实验室的正常值平均值为0.25(范围0.00-0.51)L·min−1·P等,公司2毫米汞柱−18.
多导睡眠描记术后2周内测定肺活量(Masterlab, Jaeger, Hoechberg, Germany)。在受试者仰卧、清醒和休息≥10分钟的情况下,于多导睡眠描记夜间从桡动脉中采集样本,测量动脉-血气紧张(865型,美国Ciba Corning诊断公司,Medfield, MA, USA)。
多导睡眠描记术
夜间多导睡眠图记录在计算机系统(Somnostar®;SensorMedics Corp., Anaheim, CA, USA)。标准的技术和评分标准被用于手工确定睡眠阶段24.从心前II导联连续记录心电图和心频。动脉O2脉冲饱和度(年代p O2)用耳血氧计测量,血氧计的平均时间设定为3秒。使用经相位校准的呼吸力带(respo -ez;EPM系统公司,VA,美国)。口鼻气流由热电偶监测(Pro-Tech Services, WA, USA)。中枢性呼吸暂停的定义是气流缺乏≥10秒,并伴有胸部或腹部运动的缺乏。中枢性低呼吸被定义为气流减少≥10 s,与动脉O下降2%相关2饱和度(年代啊,一个2),胸部和腹部同步运动,且没有颏下肌电(EMG)增加或打鼾。阻塞性呼吸暂停的定义是,尽管持续的胸部和腹部运动不同步,但仍无气流流动≥10 s。阻塞性低通气被定义为气流减少≥10 s,并伴有2%的下降年代啊,一个2尽管胸部和腹部持续不同步运动,或打鼾。混合性呼吸暂停被定义为没有口鼻气流,伴有中部梗阻成分。呼吸暂停/低呼吸指数(AHI)定义为呼吸暂停和低呼吸总次数除以总睡眠时间,表示为事件次数·h−1.CSA定义为平均≥5·h的中枢性呼吸暂停−1,≥75%的呼吸暂停是纯中央性的,≥50%的呼吸暂停和低通气是纯中央性的。
测量从呼吸暂停后第一次呼吸到呼吸暂停结束的周期长度,包括呼吸期和呼吸暂停期。测量呼吸长度,从吸气开始、呼吸暂停结束到呼吸亢进期后呼气结束。以呼吸暂停长度为周期长度与呼吸长度之差。通过肺-耳循环时间估算肺到外周化学受体的循环时间。这是从中央呼吸暂停后第一次呼吸到随后的最低点的时间被测量的年代p O2在美国,通过高分辨率屏幕上的放大规模,通过耳血氧仪进行测量。研究人员连续测量了10次中央呼吸暂停,这些都是在第二阶段睡眠时进行的,以尽量减少清醒和第一阶段之间睡眠状态变化的影响。
统计分析
数据以平均值±sem表示。两组间比较采用未配对t检验。相关性使用皮尔森最小二乘法。A =0.05被认为是有意义的。
结果
16名ICSA患者(14名男性)被研究(表1)⇓).所有受试者左室短缩分数(>28%)及收缩收缩功能正常。所有患者心电图肺压正常。4名男性受试者左室舒张功能不全的E:A比值逆转。所有四名左室舒张功能不全的患者先前诊断为全身性高血压,其中三人服用降压片≥1年。这四名患者是该样本中年龄最大的六名患者。这四个,两个长期DT,表明左室舒张功能不全是由于结构性原因,不能单独归因于年龄(一个主题有轻度主动脉瓣返流轻微心房扩张,没有明显的临床检查,和其他有左室肥大)。另外2例患者有左室舒张功能不全,但DT和IVRT正常,无左室肥厚迹象,提示左室舒张功能不全仅与年龄有关。
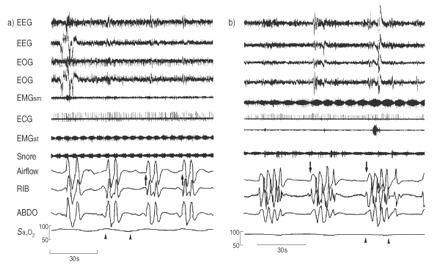
舒张功能不全组和非舒张功能不全组在年龄、体重指数、动脉血气和肺活量方面没有差异(表1)⇑).同样,睡眠时间和分期、唤醒、AHI氧合指标(平均值年代p O2平均占总睡眠时间的百分比年代p O2<90%)和呼吸暂停-通气周期长度在两组间无统计学差异(表2)⇓).此外,两组单呼吸和再呼吸的hvr相似。图2显示了有和没有舒张功能障碍的ICSA的例子⇓.
特发性非高碳酸血症中枢性睡眠呼吸暂停(ICSA)的典型例子a)有舒张功能障碍,b)无舒张功能障碍。两组的周期长度(顶部箭头)和循环时间测量(底部箭头)相似。脑电图:脑电图;此次:眼电图;肌电图sm:颏下的肌动电流图;心电图:心电图;肌电图在:胫骨前肌电图;打鼾:打鼾麦克风;气流:口鼻的热电偶;肋骨:胸壁运动;ABDO:腹部运动;年代啊,一个2:血氧饱和度。
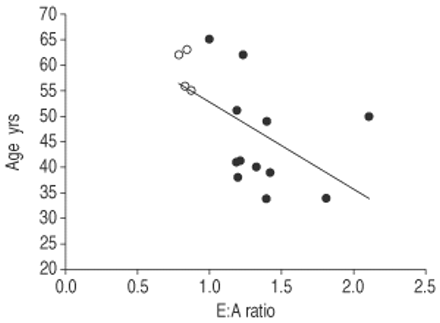
舒张功能障碍与年龄增加相关(r=−0.56,p=0.025)(图3)⇓),但无hvr(再呼吸hvr: r=0.18, p=0.59;单次呼吸:cvr r=0.43, p=0.18)或CSA严重程度的标志物(AHI: r=−0.04,p=0.90;微觉醒:r =−0.11,p = 0.68;的意思是年代p O2: r =−0.08,p = 0.97;平均占总睡眠时间的百分比年代p O2< 90%: r = 0.15, p = 0.59)。
年龄与舒张功能之间的关系(早期(E):心房收缩(A)比率)(r=−0.56,p=0.025)。圆指的是有舒张功能障碍的患者。值得注意的是,这4例有舒张功能障碍的患者是该样本中年龄最大的。
讨论
非高碳酸性CSA常见于CHF-CSA患者,较少见于无收缩期心力衰竭的患者,称为ICSA。过度通气是两种CSA的特征,其发病机制以前被认为是由于肺动脉高压引起的肺迷走神经传入神经活动增加9,11- - - - - -14或对一氧化碳的呼吸反应增加25- - - - - -8.
CHF-CSA患者被认为同时具有这两种机制6- - - - - -8,14.然而,虽然认为高HCVR是ICSA患者的主要致病因素,但并没有系统地排除潜在的心功能障碍和肺动脉高压的可能性。
目前的研究表明,ICSA是一种与正常肺动脉压力相关的疾病,可独立于左室舒张功能发生。只有4例患者有舒张功能障碍,且均无肺动脉高压,说明舒张功能障碍的严重程度较轻。此外,有舒张功能不全和无舒张功能不全组之间的中心或外周hvr无显著差异。考虑到本研究测量的HCVR与Xie测量的相似et al。5与实验室正常控制值相比均有所升高8,因此,hcvrr升高是ICSA发展的特征。因此,左室舒张功能不全和相关的肺迷走传入神经活动对ICSA的产生的独立贡献是可以忽略或不存在的。这也与之前对CHF-CSA的观察相一致,尽管有迷走神经去神经手术25.
以往对ICSA患者的研究主要基于临床检查来定义正常的心功能。在非高碳酸血症CSA的原始描述中,心功能没有被客观评估2.在谢和同事的研究中5,26,27,仅根据临床检查排除ICSA患者的心脏疾病。同样,大厅et al。4根据临床检查排除了心脏疾病,但在10例ICSA患者中有5例通过多普勒技术测量心输出量正常,未对舒张功能进行评价4.Solinet al。3.,他还研究了10例ICSA患者,在所有10例患者中排除了左心室收缩功能障碍,用锝(99米平衡法放射性核素照相。然而,左心室舒张功能未被评估。因此,到目前为止,还没有足够的证据表明ICSA患者没有舒张功能障碍。由于40%肺血管压力升高的心力衰竭患者有正常的收缩功能16,17, CHF的原因被认为是舒张末期功能不全,舒张末期压力在一定的舒张末期容量下升高16,17,28.
作者的目的是基于以下观察,确定左室舒张功能不全和ICSA之间是否存在联系。首先,ICSA患者通常有打鼾、夜间窒息、睡眠不宁和白天过度嗜睡的病史,这些特征提示有阻塞性睡眠呼吸暂停病史。ICSA患者的睡眠研究经常显示不同比例的中枢性、混合性和阻塞性呼吸暂停重叠。阻塞性睡眠呼吸暂停的生理后果,即低氧血症,全身性高血压,心肌肥厚和缺血,是众所周知的左室舒张功能障碍的原因16,17,29,这会导致肺血管压力增加28,30..因此,多年的阻塞性呼吸暂停可能导致舒张功能障碍,导致肺动脉高压和ICSA的发展(类似于CHF患者的CSA发展与进行性收缩功能障碍)。此外,年龄的增加是舒张功能障碍的一个独立原因20.与中枢性和阻塞性睡眠呼吸暂停的患病率更高有关31.其次,陈et al。32观察到35%从单纯继发于左室舒张功能障碍的急性肺水肿中恢复的患者有阻塞性睡眠呼吸暂停,另有20%的患者无高碳酸血症CSA。最后,原发性肺动脉高压患者中有≤29%的患者出现严重CSA,推测其机制为肺迷走神经传入神经刺激15.
本研究测量的中央和外周高碳酸血症-呼吸反应与Xie的发现相似et al。5再呼吸和单次呼吸的hvr显著升高(3.14和0.51 L·min−1·P等,公司2·毫米汞柱−1,分别为1.60和0.25 L·min−1·P等,公司2·毫米汞柱−1分别)。此外,作者之前的工作8与CHF-CSA患者相比,ICSA患者观察到的外周(单呼吸)呼吸反应同样升高,并与中央呼吸暂停的周期性显著相关。CHF-CSA组中央(再呼吸)呼吸反应高于ICSA组,且与基线呈负相关P,有限公司2水平,表明更大的中央呼吸反应将倾向于个体的周期性呼吸5.因此,作者认为,呼吸反应的异常支持周期性呼吸的发展,而不依赖迷走神经活动。
本研究的主要缺点有三方面。首先,患者数量少反映了ICSA的罕见性。在作者的机构中,每100名有阻塞性睡眠呼吸暂停症状但没有CHF症状的受试者中约有1人患有ICSA。因此,我们进一步研究了10例混合型睡眠呼吸暂停患者(中央型呼吸暂停占总呼吸暂停评分的50-75%,因此未归类为ICSA)(结果未报道)。本组10例患者中4例有左室舒张功能不全,其中4例年龄>50岁,3例长期治疗高血压,其余患者为肥胖,体重指数>36 kg·m−2.均无肺动脉高压。提示少数混合型睡眠呼吸暂停患者存在左室舒张功能不全,且以中枢事件为主,这与舒张功能不全和/或肺动脉高压与中枢呼吸暂停发病机制无关的结论相一致。
该研究的第二个潜在缺点是,舒张功能是在受试者安静休息15分钟后清醒时进行的,而不是在最可能发生中枢性呼吸暂停的第1和第2阶段非快速眼动睡眠时进行的。然而,超声心动图仍然是评估舒张功能不全最有效的无创技术,并且与有创技术有良好的相关性28.第三,没有直接测量睡眠时的肺动脉压力。是否测量了睡眠时的肺动脉压力通过超声心动图或有创性肺动脉导管,将会改变结果将需要确定。
综上所述,特发性非高碳酸性中枢性睡眠呼吸暂停可发生在清醒、左室舒张功能障碍和肺动脉高压的情况下。提示异常高碳酸血症呼吸反应是特发性非高碳酸血症中枢性睡眠呼吸暂停发生的主要因素。因此,与充血性心力衰竭的中枢性睡眠呼吸暂停相比,特发性非高碳酸血症的中枢性睡眠呼吸暂停不太可能与夜间压力升高有关。导致高碳酸血症通气反应功能障碍的因素仍有待确定。
致谢
作者要感谢D.P. Johns和P. Liakakos在测量高碳酸血症呼吸反应方面的帮助,以及阿尔弗雷德医院(墨尔本,澳大利亚)睡眠实验室的工作人员。
- 收到了2002年1月31日。
- 接受2002年4月2日。
- ©ERS期刊有限公司