抽象的
我们预期评估了基于小钻孔流失过程的安全性和成本节省了主要自发性气胸的第一发作的门诊管理。
根据气胸的大小和临床的耐受性,患者通过单独观察或插入一个连接单向阀的8.5 f“猪尾”引流管进行治疗。所有患者于出院后4 h、出院后第一个工作日和出院后第7天重新评估。第4天仍有漏气的患者行胸腔镜检查。主要终点为第7天肺完全再扩张。
60名连续患者进入研究。48例(80%)符合大气胸的定义。成功率为83%。1年复发率为17%。36例(60%)患者4 h后出院,50%患者完成门诊管理。未见严重并发症。均值±SD.住院时间2.3±3.1天。这项政策使住院相关费用减少了约40%。
本研究支持使用单一系统结合明确的管理算法,包括安全出院标准,作为人工抽吸或胸管引流的替代方案。这种方法有助于节约医疗保健成本。
抽象的
原发性自发性气胸可在医院外进行管理,并遵循严格的出院前安全标准http://ow.ly/qVxcd
介绍
美国胸部医师学院(ACCP)[1],比利时神血学会(BSP)[2和英国胸科学会(BTS) [3.]准则建议疏散空气,用于大型初级自发性气胸(PSP)和单独观察小型。证据不断增加观察效率,仅为PSP选定患者[4]并且遗弃常规胸管排水(CTD)的想法现在被认为是[5]。关于“大型PSP”的定义和建议的空气疏散程序仍然存在分歧。ACCP建议使用小孔引流,BTS和BSP建议第一步是使用针管进行人工抽吸,如果至少有一次人工抽吸失败,则采用CTD [1,2,3.]。这些新政策旨在以简单且经济高效的方式管理PSP等良性条件,同时保持安全。
手动愿望,同时侵入性较少,比CTD更舒适,直接成功率从50%到68%[4,6- - - - - -8]。因此,多达50%的接受手工抽吸的患者最终将接受CTD。此外,即使人工抽吸成功,也建议在急诊室(ER)额外观察3-6小时[1]。因此,尽管快速有效的手工抽吸看起来很吸引人,但在急诊室累计6小时的操作和观察时间后,超过一半的患者最终因CTD住院。
为了简化PSP的管理,我们在2006年发表了一项研究[9[基于连接到单向阀的小孔导管评估串口阶梯方法。这种方法是单独的CTD或与手动展示相结合的安全性和有效,以及较短的医院住宿时间[4,6- - - - - -8,10.,11.]。
进行了本研究,以测试我们的逐步方法是否与单一系统[9也适用于现实生活中PSP的门诊管理。
方法
学习规划
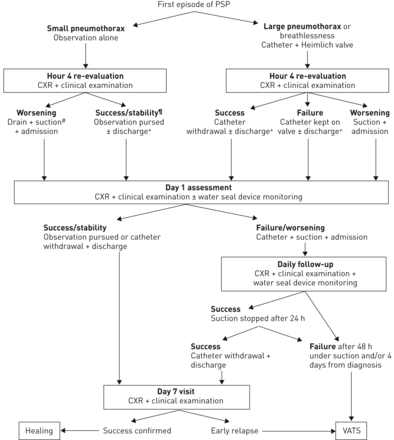
该研究旨在评估PSP对PSP的门诊管理的安全性和有效性。这是一个观察性,前瞻性和不可逆信的研究。它是在2006年7月至2008年1月到2008年1月的里尔大学医院(法国里尔)进行的。每位患者根据我们的算法进行管理(如图。1)并在PSP剧集后进行2年。
原发性自发性气胸的处理方法。成功:完全或接近完全的肺再扩张;失败:胸片上仍有肺裂或吸水封装置漏气,未见恶化;恶化:胸片上气胸大小增加或临床恶化。CXR:胸片;大桶:电视胸腔镜检查。#: -10 - -20 cmH抽吸2O,如果临床耐受性差,可随时应用;¶:稳定性仅适用于小气胸;+:只有在存在所有卸料标准时才会出院。
患者和选择标准
所有年龄≥16岁首次发作PSP的连续患者均符合条件。在登记之前,患者必须给予口头知情同意(如果年龄小于18岁,则来自父母或任何倡导者)。排除标准如下:既往同侧PSP发作、怀疑或已知潜在肺部疾病、近期创伤史、医源性气胸和入院时的急性情况。
在包含之前给每位患者提供详细的信息信。该研究由里尔大学医院的道德委员会批准。
程序和协议
每位患者接受基线评估,包括过去的历史数据收集,临床检查和后胸胸部射线照相。根据BSP指南,气胸被归类为小或大量[2],即。大型气胸的特点是肺裂覆盖整个侧胸壁。所有患者随后进行以下四个步骤(如图。11)初期处理(胸腔引流或观察);2)第4小时临床与放射学再评价;3)住院或出院;4)跟进。出院安全标准包括:1)患者病情稳定;2)通过任何交通工具从患者家到达医院的时间<1小时;3)患者不独居;4)有耐心,能理解并执行出现问题时的指令;5) 20:00前出院时间。选择后一项标准,因为在夜间、气胸治疗后几分钟内出院在现实中似乎不合理。
急诊室的初步管理
患有小PSP的患者临床观察简单,而PSP或呼吸呼吸困难的人则进行胸腔排水。该程序在床边,由参加应急医师在局部麻醉下进行。我们使用了一个8.5-f Fuhrman导管,带有Heimlich阀门(C-PPD-850和C-Casp-A-Ford; Cook Trical Care,Bloomington,在美国)。在山脉技术之后,将导管插入中羊椎管线上的第二或第三前肋间间隙,患者躺在半字位置。然后连接到单向阀。折叠无菌纱布被设定为导管下方的枕头,以避免扭结(如图。2)。第一步是根据需要服用止痛药。氧疗仅用于纠正动脉低氧血症,如果存在。
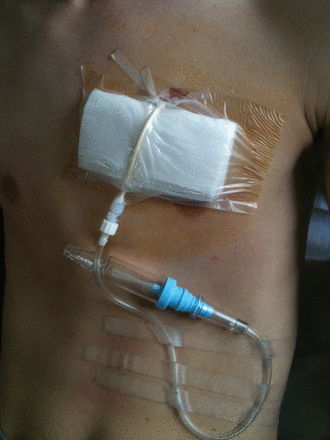
福尔曼胸腔排水管插入左图第三肋间空间,连接到Heimlich单向阀,用于治疗原发性自发性气胸。折叠无菌纱布被设定为导管下方的枕头,以避免扭结。施加粘合剂透明绷带,而额外的粘合带固定在皮肤上的阀门。
4小时重新评估
每个患者都进行了临床评估和后前侧胸片检查。小气胸患者在临床和放射学上表现稳定,并符合所有五项出院标准,可在下一个工作日预约门诊的肺科医生出院。同样,在现实中,我们认为“下一个工作日”比严格的“24小时随访”更接近真实世界对良性疾病(如PSP)的管理,后者可能是在周末期间门诊关闭的时候。行胸膜引流(大气胸),胸片显示肺完全或几乎完全再扩张(即。只有一个非常小的apick空气边缘)并且符合所有五个排放安全标准的谁在没有先前夹紧的情况下拔出并没有额外的胸部射线照相。然后,他们在下一个工作日在门诊诊所进行了预约。那些表现出不完整的肺重新扩张和实现所有五个排放安全标准的人用胸腔导管排放在阀门上,并在下一个工作日在门诊诊所预约。在出院前给出了关于使用步进止痛药的建议。任何不符合排放标准之一的患者,尤其是标准5(放电时间),并在第二天早上重新评估。在胸膜导管患者中,在急性呼吸困难的情况下,导管连接到四室装置中的吸力。
第1天重新评估(ER入学后的第一工作日)
患者在临床上和放射学前评估为每小时4.对于在ER中停留过夜的患者,此次评估在入场后早上举行。对于那些在4小时出院的人来说,Day-1在门诊诊所进行了一次,也在入场后,在他们入学后,他们在周日到周四出院的患者或下一个工作日那些在另一天出院的人。
置有导管并显示完全或接近完全肺再扩张的患者在没有夹住导管的情况下撤导管并进行额外的胸片检查,并在第7天重新预约。持续气胸的患者被送入肺病房,用一个四室水封装置代替气阀,水封高度为-10 - -20厘米2o吸入24-48小时。
那些在第1天没有管道的人和持续的肺重新扩张的人在第7天获得了新的约会。那些表现出早期复发的气胸的人有一个插入的新胸膜导管,连接到四室水封装置吸力施加24-48小时。
24 - 48小时后胸片确认肺再次扩张,如无漏气则停止吸痰,并将引流管置于水封装置(单向阀)上再持续24小时,如成功则撤回引流管。如果没有,则在抽吸下维持引流,最长48小时。持续漏气或第4天气胸的患者行胸部计算机体层摄影术,并建议进行视频胸腔镜以确定治疗。取消第7天就诊,视为失败。
第7天访问
这发生在门诊诊所并旨在确认恢复。进行临床评估和胸部射线照相。给予患者关于复发(症状和管理)及其预防的信息和说明。
端点和统计
主要终点是第7天的PSP管理的成功率,定义为胸部射线照片上完全或几乎完全持续肺重新扩展的患者的百分比。次要终点是具有全门诊管理的受试者的百分比;住院住院的平均长度;管理的平均成本(平均住院时间长度乘以法国公立医院医疗单位的1天住院费);2年的致剂复发率(定义为在第一次发作后2年内呈现出在第一次同侧复发的患者的比例);副作用;和医疗程序的并发症。定性数据作为人口和人口统计学的百分比和其他定量数据提供,如均值或中位数SD.。时间相关数据用Kaplan-Meier方法表示。定量资料采用Wilcoxon检验,定性资料采用Fisher检验。p<0.05为差异有统计学意义。
结果
耐心
连续60名患者进入该研究,所有患者均为≥2岁。患者和气球的主要特征显示在表格1。80%的吸烟者,91%是男性,体重指数<21.5千克·m−2> 50%的受试者。48(80%)患者达到大型气胸的定义,12(20%)达到小型气胸的定义。在患有大型气胸的患者中,只有两个在肺部边缘和Hilum水平之间的胸壁之间有一个<2厘米的空气。因此,96%的患者分类为具有大型气胸的患者满足BTS标准的大型气胸[3.]。小型和大型PSP在年龄和香烟消费量方面没有差别(数据未显示)。
4小时重新评估
保守所有患有小PSP(n = 12)的患者(没有人抱怨呼吸困难),并在4小时内排出,无需进一步并发症(无花果3和4)。他们在第7天有一个持续的完整或几乎完全肺重新扩张。
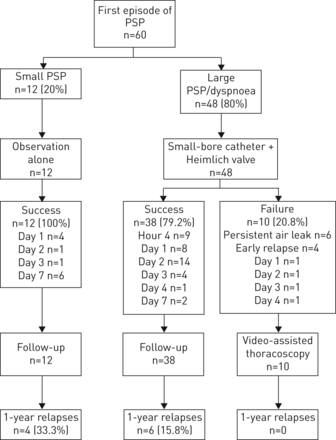
通过管理和结果进展的流程图。PSP:初级自发性气胸。
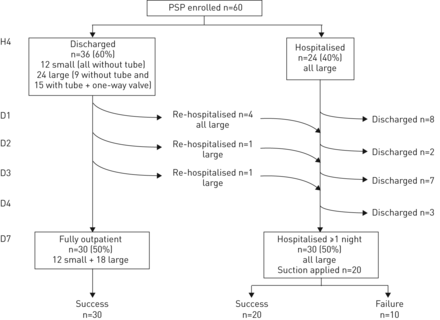
研究期间患者入院和出院的流程图。原发性自发性气胸;H4: 4小时;D1-D7:第1天。
所有大型PSP患者(n=48)均使用连接单向阀的8.5-F猪尾胸膜导管进行胸腔引流。超过25个不同的从业者插入了胸膜导管,其中只有5个是呼吸内科医生。9例患者在第4小时复查时肺再次扩张,并在撤导管后出院。15例患者因肺再扩张不完全,符合全部5项出院安全标准,留置胸膜导管。2例大气胸患者,因急性呼吸困难及气胸体积增大,在观察的前4小时内需要抽吸胸膜导管。另有22名大PSP患者未符合5项出院标准,留院过夜。因此,60例患者中有36例(小PSP 12例,大PSP 24例)提前出院(第4小时)。
第1天(急诊入院后第一个工作日)至第7天复查
36例早期出院患者中,6例因门诊肺部再扩张不足或复发较早,在出院后第1天(n=4)、2天(n=1)、3天(n=1)再次入院(n=1)。无花果3和4)。在第1天重新评估时,它们都没有急于呈现。这些患者随着议定书,这些患者的胸腔导管置于抽吸中。
在24名住院患者中,有14名患者因第1天的再评估未显示肺再扩张,按照方案需要额外抽吸。其中20例患者在第1天(8例)、第2天(2例)、第3天(7例)、第4天(3例)拔除胸腔导管后最终出院。第一步止痛药在所有患者中都足够了,但有6名患者在抽吸下放置胸膜导管并需要第二步止痛药。只有两名胸腔导管抽吸病人因短暂性低氧血症而需要补充氧气。
主要终点
50例(小PSP 12例,大PSP 38例)达到了成功的定义(成功率83%)。10例(大PSP)入院后4天肺不能再扩张或出现漏气>,因此接受胸腔镜检查。在成功组和失败组之间没有观察到显著的临床或放射学差异(表2)。
次要终点
两名患者开发了一种与程序相关的并发症(表3)。一个提出了一个一个真空引流管抽吸2小时后再扩张肺水肿。并发症自行消失,患者于第3天出院。1例患者在随访第7天,也就是停排引流液后第4天出现少量胸腔积液,并在门诊抽出800毫升带血的液体。
30(50%)患者被完全管理作为门诊病人(12个小PSP和18个大PSP);需要重新入住六个,24次进行一次课程住院。住院住院的平均长度为2.3±2.5天(范围4小时至12天)。平均排水持续时间为2.3±3.1天(0-12天范围)。20名患者需要吸入,包括最终接受胸腔检查的10岁。因此,60名患者中的三分之二不需要任何与壁画的连接,并且可以在整个时间过程中行走他们的气球管理。
在第一年内,12名小型PSP患者(1、4、5和9个月)中有4名出现了同侧复发,48名大型PSP患者(3周n=1;1个月n = 1;1.5个月n = 2;3个月n = 1;1)术后12个月。2年复发率16.7%。复发似乎与年轻有显著的相关性(p=0.015), 10例中有8例发生在年龄小于25岁的患者和小的PSP (PSP)患者(p=0.04),小的PSP (PSP)患者(12例中有4例)相对48例患者中有六名患者经历复发。
该设备的成本为107欧元(Fuhrman流失的65欧元,Heimlich阀门的€42)。考虑到肺部的住院费(每天1194欧元),每位患者的均值管理费用为2710欧元。
讨论
在这项研究中,在真实的情况下,将近三分之二的首发PSP患者在急诊室4小时后就可以出院。只有三分之一的病人需要用壁吸来处理气胸。短期成功率极高(83%),2年精算复发率较低(16.7%)。
我们的研究人口的人口特征与PSP中的常见发现一致,证实这种疾病通常发生在年轻,高,薄烟男性的休息时间[1,6-9,12-14]。20%的小PSP比例接近我们以前的研究结果[9而且比文献报道的要少。这可能与定义气胸大小的不同有关。ACCP指南认为气胸的最大范围是从顶部到冲天炉的距离≥3cm [1],无论腋线上的裂缝。相比之下,当肺部边缘和胸壁之间存在≥2厘米的空气边缘时,BTS指南考虑一个肺部缘和胸壁在Hilum水平之间的气氛[3.,12.]。在本研究中,96%的患者分类为具有大型气胸的患者满足BTS标准。有趣的是,我们的患者都没有被归类为具有呼吸困难所需的小气胸。我们的1周成功率接近文献中报告的成功率,标准胸管[6- - - - - -8,11.和我们之前报道的采用类似技术方法但100%住院治疗的成功率为85% [9]。BTS和BSP指南推荐手动展示作为大型PSP患者的第一步,然后是CTD,以防至少一个不成功的手动展示尝试[2,12.]。这允许在手动抽吸后进行大型气胸的患者〜50%,然后在ER中观察3-6小时。我们以前表明,在患有最初发作的肺炎的患者中,提供了一种明确定义的串行步骤方法,单个小型导管/黑木阀系统可以安全地替换第一步手动抽吸,还可以替代CTD,避免长时间的静态观察,随后的住院治疗和与次要管胸疗术的不必要的额外不适,在那些手动展示的患者中[9]。如先前所示,手动吸气[6入院时气胸的大小并不影响我们采用单一小导管/海姆利希阀入路的成功或失败。
有趣的是,我们可以确认,提供严格的放电安全标准,便携式的小口径导管和Heimlich阀门可用于车身护理管理[15.]。
在生活质量方面,这种方法允许50%的患者的全面动态管理,与更保守的CTD方法相比,这将被视为改善,这将导致高达80%的患者医院病房,胸部连接到管和真空瓶。减少住院时间的长度也是健康成本的重要考虑因素。如果平均常用的4天住院入院,患者接受过患有气胸的CTD [6,8考虑到],24例大气胸患者第4小时出院所节省的费用估计为114,000 >欧元,即使其中6例需要短时间再入院。如果只考虑通常住院的患者(大气胸患者),在48例患者中避免住院18例(完全作为门诊管理的患者),住院相关费用减少了38%。
PSP是影响年轻和健康人民的常见问题。鉴于年龄和性别调整的PSP发病率[16.,17.],服务于100万居民的流域人口的医疗保健设施每年将治疗125例PSP [18.,19.]。在生活质量和节省保健费用方面,必须尽一切努力确保对这些年轻人和其他方面健康的人进行流动护理管理。一些指南建议将人工吸痰作为第一步[2,12.但由于医生的保守性和手工抽吸技术固有的缺陷,阻碍了该技术的广泛应用。本研究支持使用单一系统(便携式小口径导管连接到单向阀),并结合明确的管理算法,包括适当的排泄安全标准,作为人工抽吸的替代方法。尽管有很大的局限性(小样本大小,缺乏随机对照干预试验,单中心经验和只适用于患者住在医院附近)这项研究应该引发气胸的进一步改善管理,包括控制前瞻性研究比较手动愿望,金本位制方法,导管+阀+直接在患者大pneumothoraces“回家”。
脚注
对于编辑评论看334.。
支持声明:本研究得到了支持和基础。
利益冲突:没有宣布。
- 收到了2012年11月6日。
- 接受2013年5月31日。
- ©ers 2014.