摘要
在缺乏系统证据的情况下,利奈唑胺被适应症外用于治疗耐多药结核病(MDR-TB)。基于个体数据分析,我们对含利奈唑胺方案的有效性、安全性和耐受性进行了系统回顾和荟萃分析。
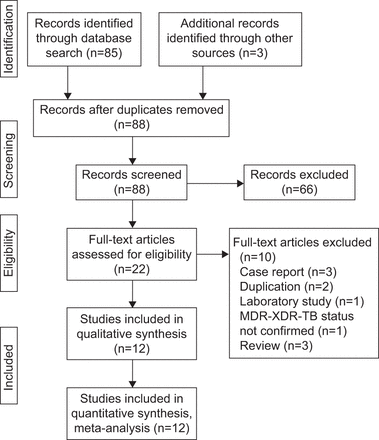
12项研究(来自三大洲的11个国家)报告了含利奈唑胺方案治疗耐多药结核病病例的安全性、耐受性和有效性的完整信息,这些研究是根据系统评价和荟萃分析首选报告项目指南确定的。使用121例具有明确治疗结果(治愈、完成、死亡或失败)的患者的个人数据进行荟萃分析。
在使用含利奈唑胺的个体化方案治疗后,大多数耐多药结核病例实现了痰涂片(93例中86例(92.5%))和痰培养(107例中100例(93.5%))转换(涂片和培养转换的中位(四分位数范围)时间分别为43.5(21-90天)和61(29-119天),121例患者中99例(81.8%)成功治疗。亚组疗效分析差异无统计学意义(利奈唑胺日剂量≤600 mg)与> 600毫克)。107例患者中63例(58.9%)发生不良事件,其中79例患者中54例(68.4%)发生主要不良事件,包括贫血(38.1%)、周围神经病变(47.1%)、胃肠道疾病(16.7%)、视神经炎(13.2%)和血小板减少(11.8%)。当利奈唑胺日剂量超过600 mg时,不良事件的比例明显升高。
本研究结果提示利奈唑胺具有良好的疗效,但在处方时需谨慎使用。
结核病是全世界发病和死亡的主要原因。在过去几十年,耐药结核病病例,特别是耐多药结核病(MDR-TB;定义为在体外至少对异烟肼和利福平这两种最有效的结核病治疗一线药物产生耐药性)和广泛耐药结核病(XDR-TB;定义为在体外对异烟肼和利福平加任何氟喹诺酮类药物以及至少一种二线注射药物(阿米卡星、曲霉素或卡那霉素)的耐药性,在接受调查的几乎所有国家都有描述[1- - - - - -3.].
从临床和公共卫生角度来看,耐多药结核和广泛耐药结核的管理仍然是一个重大问题[1- - - - - -5].有证据表明,“复杂”耐多药结核病的抗结核治疗结果(如。除了异烟肼和利福平以外还有其他耐药性的耐药结核病例仍然不理想,这突出表明迫切需要关于新抗生素的安全性、耐受性和有效性的信息[6- - - - - -15].
在体外药理学数据表明,唑烷酮类抗生素利奈唑胺可有效治疗分枝杆菌感染,包括耐多药结核病[16- - - - - -21].
然而,利奈唑胺的临床经验主要局限于病例报告和小病例系列,包括非结核分枝杆菌疾病和结核病[22- - - - - -29].
由于缺乏可用于治疗此类疑难病例的抗生素,利奈唑胺在一些国家已在非适应症下用于治疗耐多药结核病,尽管缺乏评估疗效、安全性和耐受性的随机对照临床试验以及大型回顾性和前瞻性观察性研究[8,13,15].
使用利奈唑胺治疗耐多药结核病的数据有限。目前,仅发表了7组关于利奈唑胺的队列,包括10例以上的病例,其规模在12 - 85例之间(其中只有45例有疗效信息)[8,30.- - - - - -35].
在最近关于使用新型抗结核药物的辩论中[36- - - - - -37],利奈唑胺对治疗成功的作用和贡献由于几个原因引起了很大的兴趣。首先,有限的证据表明,这种药物是非常有效的对抗结核分枝杆菌,虽然,它的价格很高。其次,一些不良事件归因于利奈唑胺:在最大的已发表队列中,高达41.2%的患者经历了重大不良事件(主要是贫血、血小板减少和多发性神经病)[8].第三,正确的剂量、最佳疗效和耐受性尚未确定[38- - - - - -40].利奈唑胺在未来短期治疗方案中可能发挥的作用关键取决于以下问题的答案。什么是正确的剂量和必要的接触时间?它真的有效吗?它的安全性和耐受性是否允许在足够的时间内服用以确保疗效?
为了进一步支持在难治的耐多药结核病和广泛耐药结核病病例中使用利奈唑胺的循证指导的发展,我们提出了基于个体数据分析的利奈唑胺的有效性、安全性和耐受性的系统综述和荟萃分析结果。
材料与方法
搜索策略
我们确定了评价利奈唑胺治疗MDR-TB和XDR-TB病例的临床研究。
我们检索了2001年1月至2011年10月的计算机文献数据库PubMed和EMBASE。此外,我们检查了在同一时期发表的所有摘要国际结核病和肺病杂志。
使用以下搜索词的组合:“结核病”、“耐多药结核病”、“广泛耐药结核病”、“MDR”、“XDR”、“安全性”、“耐受性”、“疗效”和“利奈唑胺”。我们只搜索英文出版物。未发表的数据来源未包括在内,因为在没有同行评审过程的情况下无法确保对其质量的评价。我们还手动检索了检索到的文章的书目以及现有的关于MDR-/XDR-TB的系统综述和元分析,以获取更多参考文献。
研究选择
我们纳入了报告利奈唑胺治疗培养证实的耐多药结核和广泛耐药结核病例的安全性、耐受性和有效性的完整信息的研究,这些研究涉及≥5个成年人(儿科患者的比例要求<总队列的25%)。
以下研究被排除:1)< 5例的病例报告、利奈唑胺的社论和综述;2)实验室研究;3)动物研究;4) MDR-TB和XDR-TB未被证实的研究结核分枝杆菌在有质量保证的实验室进行培养和药敏试验。
未报告分析所需核心信息的研究在第二轮选择中被排除在外(如。在未能从作者处获得信息后,如数据提取部分所述)。在疗效分析中,细菌学转换和明确的结果定义如Lasersonet al。[41].
对于安全性和耐受性分析,感兴趣的变量包括:利奈唑胺剂量和含利奈唑胺方案的暴露时间;现有不良事件;不良事件的描述(重大,定义为需要中断用药或调整剂量的不良事件,次要)[8];不良事件发生时间。
三位研究者(E. Zampogna (EZ)、R. ccentis (RC)和G. Ferrara (GF))通过检查标题和摘要来独立筛选引文,以确定潜在的相关研究,通过共识解决差异(G.B. Migliori (GBM)和G. Sotgiu (GS))。然后检索这些原始文章,并对全文进行筛选,以便最终纳入和数据提取。
数据提取
标准化的电子设备特别的设计了数据提取表单。三位审稿人(EZ, RC和GF)独立分析和交叉检查所有选定的文章并提取数据。在出现偏差的情况下,数据的最终记录基于共识(GBM和GS)。从纳入研究的数据中获得的评分者之间的一致性为∼100%。
通过电子邮件联系所选论文的高级和/或通信作者,以验证摘要的准确性并获取文本中缺失的信息;包括对基于利奈唑胺的方案的疗效、安全性和耐受性进行评估的潜在有用信息。
匿名的个人数据提取和确认的资深和/或通信作者的手稿。为了进行疗效分析,收集了以下变量:痰涂片转换和痰培养转换的时间,以及最终的治疗结果。
对于安全性和耐受性分析,记录的协变量为:每日利奈唑胺用量和含利奈唑胺方案的暴露时间;不良事件;不良事件的描述;不良事件发生时间。
此外,还收集了以下变量:研究的日历周期;进行研究的国家;性;年龄;联合或除利奈唑胺外处方的多药方案(药物、剂量和疗程);耐药概况;既往治疗史;先前治疗方案超过30天的次数。
这项匿名流行病学分析没有要求伦理许可,因为所有选定的研究之前都获得了当地机构审查委员会的批准。
研究质量评估
本系统评价和荟萃分析根据系统评价和荟萃分析首选报告项目(PRISMA)指南进行[42].
纳入研究的研究选择和数据提取的评分者之间的一致性为>95%;差异通过协商一致解决(GBM和GS)。
统计分析
描述性变量,包括定性和定量变量,用比例、中位数和四分位范围(IQR)进行总结;他们分别使用卡方检验和Wilcoxon Mann-Whitney检验进行比较。
meta分析计算使用从具有明确治疗结果(治愈、治疗完成、死亡或治疗失败)的患者中获取的个人数据[41].随机效应模型用于解释预测的研究间分散。森林图被用于图形化评估变异性(即。疗效/安全性相关协变量点估计值的95% CI),以及在合并估计值计算中每个队列规模的权重。采用卡方异质性检验评估纳入研究之间的不一致性;不一致性(I2)统计评估真实变异而不是抽样误差对整体变异的作用。
亚组分析集中于利奈唑胺的安全性、有效性和耐受性,并在每日≤600mg利奈唑胺治疗的患者之间进行与每日服用600mg利奈唑胺的患者。p值<0.05为差异有统计学意义。使用Stata 9.0 (StataCorp LP, College Station, TX, USA)和Meta-Disc Version 1.4进行统计分析[43)软件。
结果
所选研究的特点
12项研究中的6项(50%)[8,22,33,35,44,47]的调查在欧洲进行,12项调查中有4项(33.3%)在亚洲进行[31,32,45,46],而美国12家公司中有2家(16.7%)[30.,34) (表2).12项研究中有8项(66.7%)为回顾性观察研究[8,22,30.,34- - - - - -35,44- - - - - -46]而12名中有4名(33.3%)是潜在的[31- - - - - -33,47].大多数研究(66.7%,12项研究中的8项)是在单一、大学或高等院校进行的,在/门诊环境中[22,31- - - - - -32,35,44- - - - - -47].
利奈唑胺治疗以无盲和非随机方式进行;所有研究设计都没有对照组(表3),除了Migliori等.[8];12人中1人(8.3%)。参加前瞻性或回顾性研究的结核患者中,除2例外,其余均≥15岁[8,22,30.- - - - - -32,35,44- - - - - -47]并根据DST的结果给予个体化抗结核治疗[8,22,30.- - - - - -35,44- - - - - -47].利奈唑胺剂量从300毫克不等b.i.d。[22,46,47]至400毫克q.d。或b.i.d。[34], 450毫克q.d。[30.]至600毫克q.d。[8,30.- - - - - -33,34,35,45,46],b.i.d。[8,22,31,33- - - - - -35,44,47]或每周三次[30.].
国际队列的特点
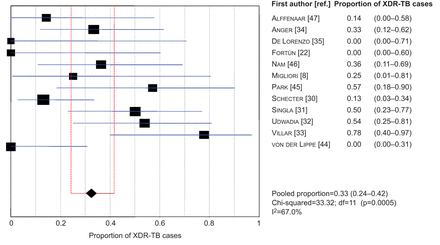
来自世界各地121例在临床环境中接受利奈唑胺治疗的患者的个人数据(即。欧洲、北美及亚洲)[8,22,30.- - - - - -35,44- - - - - -47]被收集(表1),4])。超过一半的患者为男性(53.7%),出生在亚洲国家(69.3%),治疗开始时的中位年龄(IQR)为32岁(25-41岁)。在一些患者中发现了有利于结核病和耐多药/广泛耐药结核病发展的已知危险因素:35.4%是来自结核病高负担国家的移民;8.7%为HIV阳性;76.9%之前接受过>抗结核治疗30天(抗结核药物暴露次数的中位IQR为1(0-4))。几乎所有肺结核患者痰涂片阳性(102例(92.7%)/ 110),并在基线胸片检查时显示空腔病变(79例(74.5%)。106个)。32.5%的个体被诊断为广泛耐药结核(I2= 67.0%;图2).四分之一的病例因为缺乏足够的有效药物或作为辅助干预而接受手术。在51例有住院数据的患者中,平均住院时间(IQR)为39(15-82)天后出院。
森林图显示了广泛耐药结核病(XDR-TB)患者在纳入研究中的比例。数据以n (95% CI)表示;我2:不一致性统计;自由度。
除“迁移”、“HIV阳性”和“手术”等协变量外,在日剂量为>600 mg的患者组中,“迁移”、“HIV阳性”和“手术”等协变量明显更常见,在日剂量为>600 mg的患者组中,未发现统计学意义上的统计学、流行病学和临床特征。
含利奈唑胺方案的疗效
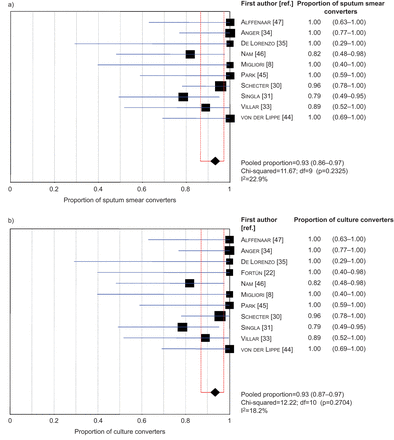
大多数人转换为痰涂片(93人中的86人(92.5%);我2=22.9%)和培养(100 (93.5%)/ 107;我2=18.2%)暴露于个体化含利奈唑胺方案(表5而且图3);痰涂片和痰培养转换的中位(IQR)时间分别为43.5(21-90)天和61(29-119)天。
森林图显示了a)痰涂片转换者和b)培养转换者在入选研究中的比例。数据以n (95% CI)表示;我2:不一致性统计;自由度。
80%以上的患者治疗成功(121例中99例(81.8%);我2=44.8%),而死亡和治疗失败分别在14.1%和4.1%的受试者中观察到(图4) [41].
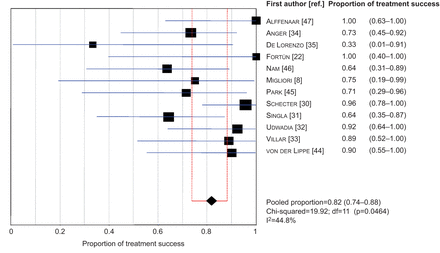
森林图显示入组研究中成功治疗的患者比例。数据以n (95% CI)表示;我2:不一致性统计;自由度。
亚组疗效分析差异无统计学意义(利奈唑胺日剂量≤600 mg)与> 600毫克);两组的治愈率为~ 80%,两组的死亡率和治疗失败率分别小于1 / 4。
利奈唑胺的安全性和耐受性
大约每两个患者中就有一个(63 (58.9%)/ 107;我2=82.2%)发生了利奈唑胺的不良事件,包括79例患者中的54例(68.4%)2=73.1%),主要不良事件;即。他们需要停止利奈唑胺治疗或减少剂量(表6而且图5).主要不良事件为贫血(38.1%;我2=69.7%)和周围神经病变(47.1%;我2= 44.0%) (图6);其他血液学和非血液学不良事件的发生率较低,即。胃肠道疾病(16.7%)、视神经炎(13.2%)和血小板减少症(11.8%)。
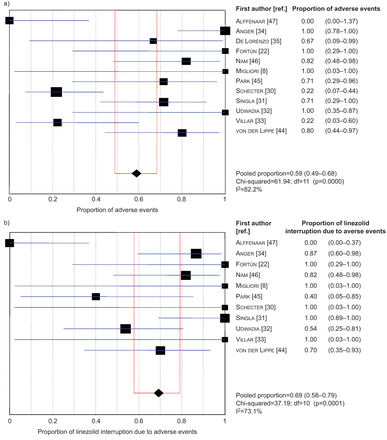
森林图分别显示a)受不良事件影响的患者比例和b)在纳入的研究中因不良事件中断治疗的患者比例。数据以n (95% CI)表示;我2:不一致性统计;自由度。
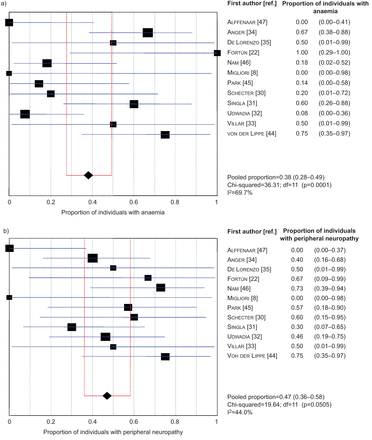
森林图显示a)贫血患者的比例和b)入选研究中周围神经病变患者的比例。数据以n (95% CI)表示;我2:不一致性统计;自由度。
在利奈唑胺日剂量>600 mg的队列中检测到利奈唑胺治疗的不良事件风险具有统计学意义的更高(74.5%与46.7%)。特别是,贫血的概率有统计学意义(60%)与2.5%;P =0.0005),白细胞减少(17.1%与2.0%;P =0.012)和胃肠道症状(29.4%)与8.0%;尽管利奈唑胺暴露时间较低(中位(IQR)暴露时间:252(120-540)天,但仍有统计学意义(p=0.01)与589.5(154.5-750)天)。
讨论
本研究的主要结果揭示了与利奈唑胺临床使用相关的几个领域,这些领域在以前的观察性研究中没有描述:一方面是剂量和持续时间,另一方面是疗效、安全性和耐受性。大样本量允许进行更多的分析和更可靠的推论,这是过去没有进行的。
这一含利奈唑胺方案的有效性、安全性和耐受性的系统综述和荟萃分析旨在支持在难以治疗的MDR和XDR-TB病例中使用利奈唑胺的未来循证指南的发展。
剂量及疗程
本分析评估的12项临床研究中有10项使用利奈唑胺600 mg·天−1.这项对不同环境下收集的数据的荟萃分析发现,在治疗成功、痰涂片比例或培养转换器方面,≤600 mg治疗组之间没有统计学差异q.d。与服用>600 mgb.i.d。
基于每日600毫克的剂量可以减少不良事件的发生,同时不影响疗效的证据,alffenaaret al。[47],提供了将每日总剂量细分为600 mg的理由,以防止可能导致血液学和非血液学相关不良事件的血高峰。
一个lffenaaret al。[47]表明,每300 mg给药后,利奈唑胺的血清浓度得到b.i.d。远高于最低抑菌浓度(MIC),即。0.125 - -0.5 mg·L−1反对结核分枝杆菌),超过24小时/MIC比值的血药浓度-时间曲线足够高(>100),可以预测8例患者中的7例的疗效。这项研究提供的证据表明300毫克b.i.d。剂量可用于延长利奈唑胺的治疗,具有持续的疗效和限制不良事件。
虽然对较大样本进行适当设计的随机药代动力学研究(包括结果比较)将给出利奈唑胺理想剂量的最终答案,但对所有暴露于该药物的病例进行动力学研究似乎是合理的[35].
利奈唑胺虽然非常昂贵,但在说明书外使用,暴露时间非常长,超过了其许可处方的28天[47].在这个国际队列中,利奈唑胺治疗的中位持续时间为300天(589.5天)与利奈唑胺≤600 mg组252 dq.d。>600毫克b.i.d。分别)。在两项研究中,利奈唑胺用于整个治疗期间,如。由18.6个月至20.6个月[30.,32].利奈唑胺的最佳使用时间仍然未知。在较短的时间内使用利奈唑胺可能会减少不良事件的发生,但可能会影响疗效和/或增加获得性耐药的可能性。关于这一主题需要更多的信息,而且不能从迄今为止进行的观察性研究中得出。
疗效、安全性和耐受性
当利奈唑胺被添加到由几种药物组成的dst量身定制的个性化治疗方案中时,证明是成功的。抗结核治疗成功和培养转化的汇总估计分别为82%和93%。痰涂片和痰培养转换的中位时间分别为43.5天和61天。
尽管存在一定的变异性,但所有研究都纳入了高比例的严重耐多药结核病例和广泛耐药结核患者;广泛耐药结核病例的合并比例为32.5%,不一致性为67.0%,反映了进行研究的环境的不同处方习惯。每天接受利奈唑胺剂量≤600mg的患者与接受更高剂量的患者之间的成功具有可同性,尽管发现定义广泛耐药结核患者(预期成功可能性低于其他耐多药结核患者)在两个治疗组之间的分布相似。
另一方面,研究结果证实利奈唑胺的给药受到几种毒性作用的阻碍,尽管已观察到主要不良事件有很大差异。如前所述,毒性取决于剂量,当剂量≤600 mg时毒性较低q.d。被使用[47].在分析的12项研究中,有8项研究中,≥25%的病例报告了严重不良事件,因此有必要中断药物(或重新调整其剂量)。荟萃分析显示,任何不良事件的汇总比例为59%,其中69%为主要不良事件。
优势和劣势
系统评价基于来自三大洲和11个国家(白俄罗斯、德国、印度、意大利、韩国、荷兰、挪威、葡萄牙、西班牙、瑞士和美国)的207例病例的样本量。
对单个数据的元分析包括大样本量(n=121例),代表所有具有明确结果的病例(德国病例除外,它属于最大的数据集[8])。虽然没有来自非洲和拉丁美洲的特定队列,但我们的研究中包括了在这些大陆出生的部分病例(分别为8%和6.7%)。
单个数据集允许对计划中的所有变量进行分析,因此最终结论足够可靠,尽管不一定具有代表性,但可以谨慎地进行概括。此外,在两个可比队列中进行了亚组分析,除了一些人口统计学、流行病学和临床变量在统计学上有显著差异外。荟萃分析基于非对照、非随机、非盲的观察数据;因此,在原始研究中不能排除选择偏倚,以及发表偏倚。
此外,由于大多数入选研究的回顾性性质,利奈唑胺的疗效没有被抗结核药物组合和其他临床和流行病学混淆变量加权。如果利奈唑胺被用作挽救性药物,则有利结果的比例可能不足,而如果利奈唑胺被用于能够更好地耐受不良事件的损害较小的患者。
此外,回顾的研究发生的时间跨度太大,不太可能对结果产生偏差。因此,这项全球研究增加了新的信息,这在迄今为止最大的单一研究中都没有得到[8]或在其他选定的小型研究中[30.- - - - - -35,44- - - - - -47].
结论
我们的研究结果表明利奈唑胺治疗耐多药结核病有良好的疗效,但也需要谨慎的处方。尽管它对耐多药结核和广泛耐药结核有效,但在需要另外一种活性抗结核药物的情况下,它的使用应限于严重病例。它在未来一代更短的治疗方案中的作用需要进一步评估,尽管药物特征不支持与新药结合使用,预计将在不久的将来推向市场。每天≤600mg的剂量(单次剂量或分为两次剂量)似乎是最好的建议,因为它可以最大限度地减少不良事件的发生,同时不影响疗效。发生不良事件并需要中断用药或减少剂量的病例比例很高,这表明利奈唑胺的使用应限于耐多药结核病专门参考中心,在这些中心可以仔细监测住院病人和门诊病人是否发生严重不良事件,而且设施配备良好,可以处理任何严重问题(包括可能需要输血)。
致谢
作者所属单位如下:G. Sotgiu和P. Castiglia:意大利萨萨里大学生物医学科学系流行病学和医学统计组;R. ccentis、L. D 'Ambrosio、E. Zampogna和G.B. Migliori:世界卫生组织结核病和肺部疾病合作中心,Maugeri基金会,意大利Tradate护理和研究所;J-W.C。阿尔芬纳尔:荷兰格罗宁根大学,格罗宁根大学医学中心,医院和临床药剂科;H.A.愤怒:纽约市健康和精神卫生部门,结核病控制局,纽约,纽约,美国;J.A. Caminero:西班牙大加那利拉斯帕尔马斯大学总医院肺内科耐多药结核病科" Negrin医生"和国际防治结核病和肺病联盟,法国巴黎;S. De Lorenzo:意大利桑达洛的AOVV E. Morelli医院,耐多药和艾滋病毒-结核病参考医院;G. Ferrara:瑞典斯德哥尔摩卡罗林斯卡大学医院肺过敏原Kliniken和意大利佩鲁贾大学特尔尼内科呼吸疾病科;W-J。Koh:大韩民国首尔成均馆大学医学院三星医疗中心医学部肺与重症监护医学科; G.F. Schecter: Tuberculosis Control Branch, Division of Communicable Disease Control, Center for Infectious Disease, California Dept of Public Health, Richmond, CA, USA; T.S. Shim: Division of Pulmonary and Critical Care Medicine, University of Ulsan College of Medicine, Asan Medical Center, Seoul, Republic of Korea; R. Singla: Dept of Tuberculosis and Chest Diseases, Lala Ram Sarup Institute of Tuberculosis and Respiratory Diseases, New Delhi, India; A. Skrahina: Clinical Dept, National Research and Practical Centre for Pulmonology and Tuberculosis, Minsk, Belarus; A. Spanevello: Università degli Studi dell'Insubria, Varese, and Fondazione S. Maugeri, Care and Research Institute, Tradate, Italy; Z.F. Udwadia: Dept of Pulmonary medicine, P.D. Hinduja National Hospital and Medical Research Centre, Veer Savarkar Marg, Mahim, Mumbai, India; M. Villar: Lung Diseases Centre of Venda Nova, Amadora, Portugal; J-P. Zellweger: TB Clinic, Dept of Ambulatory Care and Community Medicine, University of Lausanne, Lausanne, Switzerland; A. Zumla: Dept of Infection, Division of Infection and Immunity, Centre for Clinical Microbiology, University College London, London, UK.
脚注
支持声明
根据资助协议FP7-223681,来自参与机构和欧洲共同体第七框架计划(FP7/2007-2013)的当前研究资金。
权益声明书
没有宣布。
- 收到了2012年2月7日。
- 接受2012年3月19日。
- ©2012人队