条文本
文摘
背景:慢性阻塞性肺疾病(COPD)患者心血管疾病的风险增加,骨质疏松症,肌肉萎缩。系统性炎症可能参与这些疾病的发病机理。进行一项研究以确定是否全身炎症存在于稳定的慢性阻塞性肺病。
方法:进行了系统回顾的研究报道慢性阻塞性肺病的关系,在1秒用力呼气量(FEV1)或用力肺活量(FVC)、各种系统性炎症标记物的水平:c反应蛋白(CRP)、纤维蛋白原、白细胞,肿瘤坏死factor-α(TNF-α)和白细胞介素6和8。在可能的结果汇集在一起产生一个总结使用随机或固定效应模型估计。
结果:十四原始研究确定。总的来说,标准化平均差之间的CRP水平慢性阻塞性肺病和对照组0.53个单位(95%可信区间(CI) 0.34到0.72)。纤维蛋白原水平的标准平均差是0.47 (95% CI 0.29 - 0.65)。循环白细胞也在慢性阻塞性肺病高于对照组(标准化平均差0.44个单位(95% CI 0.20 - 0.67)),是血清TNF-α水平(标准化平均差0.59个单位(95% CI 0.29 - 0.89))。
结论:降低肺功能与系统性炎症标记物水平的升高可能是重要的病理生理和治疗对稳定的慢性阻塞性肺病患者的影响。
- 慢性阻塞性肺病,慢性阻塞性肺疾病
- CRP, c反应蛋白
- FEV1,在1秒钟用力呼气量
- ,白介素
- TNF-α,肿瘤坏死factor-α
- 慢性阻塞性肺疾病
- 炎症
- c反应蛋白
- 荟萃分析
来自Altmetric.com的统计
系统性炎症越来越被认为是许多不同的并发症的危险因素包括动脉粥样硬化、1恶病质,2厌食症,2,3和骨质疏松症。4值得注意的是,所有这些并发症通常观察到患者的慢性阻塞性肺疾病(COPD)。5 -,10系统性炎症是否存在于稳定的慢性阻塞性肺病,无论是全部或部分负责这些联系是有争议的。尽管一些研究已经进行评估这种潜在的关系,大多数的研究在规模和范围都很小,因此,可能自己缺乏足够的统计能力充分解决这一问题。克服这些问题和其他限制和更好地理解慢性阻塞性肺病和系统性炎症之间的关系,我们进行了一项系统回顾和荟萃分析的针对性研究之间的关系稳定的慢性阻塞性肺病和血清c反应蛋白(CRP)的水平,纤维蛋白原,白血球和各种促炎细胞因子。我们选择这些系统性炎症的标志,因为他们已经深入研究,密切与缺血性心脏病和中风的发展11 -,13,有趣的是,还对COPD患者的死亡率的主要原因。14
方法
搜索相关研究
使用MEDLINE (1966 - 2003)、EMBASE CINAHL(1982 - 2003),我们和Cochrane数据库搜索确定发表的相关研究文献进行了系统2003年11月1日之前,评估潜在的关系稳定的慢性阻塞性肺病和各种系统性炎症的标志物。针对疾病的搜索条件(慢性阻塞性肺病、支气管炎、肺气肿、用力呼气量或肺活量)是结合炎症marker-specific搜索条件(系统性炎症、生物标记、c反应蛋白、纤维蛋白原、白细胞,白介素,interleukin-8,白细胞介素- 6,或肿瘤坏死factor-α)在我们所有的搜索。电子搜索被扫描的参考列表检索文章补充识别额外的研究,可能已经错过了在初始搜索。我们也联系了额外的数据和/或澄清的主要作者的数据,在必要的时候,以确保所有相关文章代表的荟萃分析。这是先天决定只包括那些研究中稳定的病人(或个人)进行了研究。所有急性恶化的研究因此丢弃,是那些没有一个合适的比较器组。
研究选择和数据抽象
这个系统综述的主要结果是比较血清c反应蛋白、纤维蛋白原、白细胞、肿瘤坏死因子(TNF) -α,白介素6 (il - 6)和白介素8(引发)水平研究参与者之间,没有稳定的慢性阻塞性肺病。从每个相关文章两个调查员(WQG DDS)抽象以下信息:数据的来源,研究设计,研究参与者的基线特征包括年龄、预计在1秒用力呼气量(FEV1),和吸烟状况。我们也评价实验室方法用于确定系统性炎症标记物的水平。任何问题或关于这些数据是通过迭代解决差异和共识。我们使用COPD的定义提供了每个单独的研究中,但是他们的定义。虽然有一些异质性在慢性阻塞性肺病的方式定义整个研究中,大多数慢性阻塞性肺病定义使用FEV的肺量测定的标准1/用力肺活量(FVC) < 0.70和< 0.60。人口为基础的研究中,慢性阻塞性肺病没有明确定义,我们假设参与者的最低四分位数群FEV预测1慢性阻塞性肺病而在预测FEV的最高四分位数集团吗1没有(因此担任控制)。我们假设大多数人在前一类慢性阻塞性肺病以来,从人口的角度来看,COPD是最常见的导致成年人慢性气流限制。这些研究只包含数据从这些参与者吸烟的历史;数据从终生不吸烟者被审查的主要分析。研究没有提供呼吸量测定法的研究参与者被排除,以确保数据的可比性研究慢性阻塞性肺病的定义。
统计方法
来适应不同的炎症标记物的方式测量和报告多个实验室,上面的炎症标记物的绝对水平转化成一个共同的单位通过计算标准化效应大小。标准化效应大小是派生的CRP水平平均差除以每个研究慢性阻塞性肺病和对照组之间的标准差。15相同的技术被用来计算标准化意味着差异对白细胞,纤维蛋白原和其他炎性细胞因子。对于每一个结果我们测试结果的异质性在使用科克伦问测试研究。如果观察到显著的异质性(p < 0.10),随机效应模式——调高付费读者分配一个权重每个研究基于个体差异以及方差用来池之间的研究结果。没有显著的异质性使用固定效应模型。16作为一种灵敏度分析我们也汇集数据一起使用加权平均差技术。所有进行了分析使用审查管理器4.2版本(Revman;Cochrane协作,英国牛津大学)。
结果
总结的搜索策略是图1所示⇓。最初的搜索了911、666、279年,和16个引用MEDLINE、EMBASE, CINAHL,分别和Cochrane数据库。这些文章的摘要是选择和研究进展。其中,19篇文章检索详细审查:7 c反应蛋白,17 -,236,纤维蛋白原17日,20.24 -,27六个白细胞,17日,18日,20.28 -,30.TNF-α六,22日,31日,,35两对il - 6,22日,23和两个引发。23日,35五个研究被排除在外的原因如下:两个相同的队列研究的出版物;17日,34两个数据提供白细胞只基于线性回归模型使它无法确定慢性阻塞性肺病和白细胞之间的关系;28日,30.和一个研究诊断慢性支气管炎仅基于症状(没有肺量测定法)。27这个过程让14原始研究符合纳入和排除标准然后用于分析:5 c反应蛋白,18岁,22四对纤维蛋白原,20.24 -,26四个TNF-α,22日,31日,,33三个白细胞,18日,20.29日两个引发,23日,35和il - 6的分泌。22从每个选定的研究相关的基线数据列于表1⇓。

研究选择过程。
慢性阻塞性肺病患者的CRP水平高于对照组的所有研究。总的来说,标准化平均差的CRP水平在慢性阻塞性肺病和对照组0.53个单位(95%可信区间0.34到0.72;图2⇓)或1.86 mg / l(95%可信区间0.75到2.97)使用加权平均差技术。整个研究结果的异质性(测试异质性,p = 0.006)可能导致潜在的慢性阻塞性肺病人口的严重程度的差异和控制的方式为每个研究对象被选中。Mannino等20.和Mendall等,21例如,使用数据从一个基于人口的研究而宰牲节等19和Yasuda等22招募病人的呼吸道诊所。不足为奇的是,c反应蛋白的标准平均差值是在后者的研究比前者。重要的是,然而,即使在人口为基础的研究中,敏感度较低的选择性偏差,一个强大的关系观察CRP和慢性阻塞性肺病这表明慢性阻塞性肺病,的确,在社区CRP增加的危险因素。
c反应蛋白(CRP)和慢性阻塞性肺病)之间的关系。连续变量表示为(SD)除非另有说明。*从意味着FEV之间的回归系数估算1(25 - 75)和c反应蛋白。
同样,COPD患者纤维蛋白原水平高于对照组。总的来说,纤维蛋白原水平的标准平均差是0.47单位(95%可信区间0.29到0.65,图3所示⇓)或0.37 g / l (95% CI 0.18 - 0.56)使用加权平均差技术。与c反应蛋白的结果,有一些异质性之间的研究结果(测试异质性,p < 0.0001)。然而,所有研究(无论大小)显示,慢性阻塞性肺病的纤维蛋白原水平高于对照组。基于人口的研究20.25日,26最低四分位数之间的标准化平均差组和最高四分位数的预测FEV1在吸烟者是0.43 (95% CI 0.24 - 0.61)。25日,26

纤维蛋白原和慢性阻塞性肺病)之间的关系。连续变量表示为(SD)除非另有说明。* FEV1在升。__基于用力肺活量。‡估计。
总的来说,循环白细胞是COPD患者比对照组高。标准化平均差为0.44单位(95%可信区间0.20到0.67;异质性检验,p = 0.003)或0.88×109细胞/ l (95% CI 0.36 - 1.40)使用加权平均差技术(图4所示⇓)。同样,在COPD患者血清TNF-α水平高于对照组。标准化平均差为0.59单位(95%可信区间0.29到0.89;异质性检验,p = 0.87)或2.64 pg / ml (95% CI 0.44−5.72)使用加权平均差技术(图5所示⇓)。
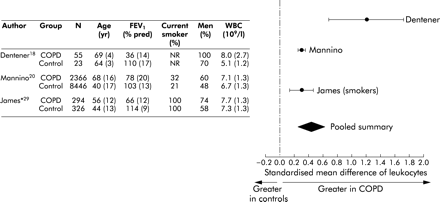
白细胞和慢性阻塞性肺病)之间的关系。连续变量表示为(SD)除非另有说明。*数据从吸烟者。WBC =白血细胞。

关系的肿瘤坏死factor-α和慢性阻塞性肺病。* FEV1/ FVC。†推导中位数和范围。
只有一个学习对il - 6可被分解的数据。22与健康对照组(N = 22)相比,慢性阻塞性肺病患者(N = 39)明显提高血清il - 6水平(平均差13.10 pg / ml;95%可信区间7.23到18.97)。
有两个研究引发。23日,35一项研究显示,17岁的30 COPD患者有一个检测引发水平而健康对照组26日都没有检测到血清引发(使用一个试验的检测极限20 pg / ml)。23另一项研究报道,四18 COPD患者血清中可检测引发水平相比没有17名健康对照组(使用的试验与检测极限8 pg / ml)。35
讨论
在本系统回顾,我们发现,与健康对照组相比,患有慢性气流限制明显提高的CRP水平,纤维蛋白原,白细胞,TNF-α,表明系统性炎症持续存在于慢性阻塞性肺病。即使在非流动吸烟者有证据表明低品位系统性炎症慢性气流限制。这表明,慢性阻塞性肺病发展后,停止吸烟可能不会完全减弱与这个条件相关的炎症过程。
如何以及为什么慢性阻塞性肺病患者发展系统性炎症是不确定和未知的。慢性阻塞性肺病的特点是强烈的呼吸道的炎症过程,实质和肺血管。36有可能在某些情况下,炎症过程可能“泄漏”进入体循环,促进全面炎症反应。37 -,40也有可能有共同的遗传或宪法因素可能导致慢性阻塞性肺病患者系统性和肺部炎症。36岁,41此外,我们认为,慢性阻塞性肺病负责系统性炎症,存在反向因果关系的可能性。系统性炎症的可能性导致损伤呼吸道导致慢性阻塞性肺病的变化不能完全忽视。25
无论机制,系统性炎症的存在在慢性阻塞性肺病与各种并发症包括减肥,19日,31日,32恶病质,8日,10骨质疏松症,9日,10和心血管疾病。5 -,7此外,来自达尔的数据等建议与系统性炎症标记物,如纤维蛋白原增加个人经验加速肺功能下降和慢性阻塞性肺病的风险增加未来的住院治疗上。25慢性阻塞性肺病的关系,全身炎症,尤其是心血管疾病可能有密切关系的,超过一半的COPD患者死于心血管原因。42岁的43事实上,气流限制双打吸烟的心血管死亡率独立的风险。5 -7,17日,26此外,恶化时期,血浆纤维蛋白原水平和血清il - 6水平显著增加,这可能进一步导致慢性阻塞性肺病患者的心血管发病率和死亡率增加。44
本研究的一些局限性应该强调。首先,所有相关研究对肺功能受损和系统性炎症之间的关系是横截面的性质,所以时间这两个因素之间的关系不清楚。其次,有一些变化在炎症标记物的取样和分析。还有样本人口的异质性研究。即使在COPD组,选择一些减肥的基础上或营养状况不佳,因此,可能不能代表一般的慢性阻塞性肺病患者。然而,尽管这些变化,这是令人放心的,在几乎所有的研究(不管样本量,FEV底线1、成分研究的对照组),那些气流限制,平均而言,比健康对照组更高水平的系统性炎症标记物。这表明,选择和抽样偏差不太可能负责观察关联。第三,有一个明显的缺乏研究,评估慢性阻塞性肺病和il - 6或引发之间的关系。il - 6参与动脉粥样硬化的发病机制45 -,47尽管可能引发的一个重要信号分子中性粒细胞可能在慢性阻塞性肺病的病理生理学意义。48岁的49针对潜在的相关性在慢性阻塞性肺病,未来需要更多的研究来确定这些细胞因子的系统性表达增加慢性阻塞性肺病。
总之,现在有大量的证据表明,系统性炎症存在于稳定的慢性阻塞性肺病患者。这一发现或许可以解释,至少在某种程度上,系统性并发症的高患病率恶病质等对COPD患者的骨质疏松症,心血管疾病。未来的研究需要确定系统性炎症过程的衰减可以修改这些并发症在慢性阻塞性肺病的风险。
确认
作者感谢Morten达尔博士,马修Knuiman Busselton健康研究,博士和博士Mieke Dentener为本研究提供额外的数据。
引用
脚注
DDS支持一个新的调查员奖从加拿大卫生研究院的研究和慢性阻塞性肺病Glaxo-Smith-Kline /圣保罗医院基金会教授的头衔
请求的权限
如果你想重用任何或所有本文的请使用下面的链接,这将带你到版权税计算中心的RightsLink服务。你将能够获得快速的价格和即时允许重用内容在许多不同的方式。
版权信息:
相关的文章
- 电视广播



