抽象的
在弹性支气管镜检查中,年幼的儿童由于体积小和气道的塌陷性增加,低氧血症和高碳酸血症的风险增加。在手术过程中使用各种策略来防止低通气和提供氧气。本研究的目的是评估持续气道正压通气(CPAP)对婴幼儿软支气管镜检查时通气的影响。
对16例3-25个月大的自主呼吸和深度镇静的儿童进行了潮汐呼吸的超声肺活量测定通过气道内窥镜面罩。用支气管镜顶端放置于咽部,不使用CPAP,用0、5、10 cmH测量气管中部2.o CPAP。
支气管镜通过声带的过渡与潮气量显著减少(5.0±0.5)相关与3.4±0.5毫升·公斤−1.),呼气潮流量峰值(78±12)与52±10毫升·s−1.)和吸气峰流量(98±15)与66±12 毫升·千克−1.).CPAP(5 - 10而言不啻2.O)导致这些变化几乎完全逆转。
综上所述,在这里可以看到,在自发呼吸的幼儿中,弹性支气管镜检查与潮气量和呼吸流量的显著减少有关。在持续气道正压的情况下,这些变化在很大程度上是可逆的。
儿科麻醉的进步和设备的技术改进为即使是最小和病情最严重的婴儿也能安全地进行柔性支气管镜检查创造了机会。改进包括使用更小的支气管镜和更好的镇静策略,使用新型短效药物,这些药物起效迅速,持续时间短,给患者带来极大的舒适感。麻醉师的团队方法现在已经成为许多儿科支气管镜组的标准,并且对小婴儿和危重儿童最有帮助。年幼的儿童在手术过程中低氧血症和高碳酸血症的风险增加,因为他们的气道体积小,增加了折叠性,以及比例高的支气管镜阻力1..由于幼儿呼吸控制系统的不成熟和敏感性,在手术过程中用于提供舒适的镇静和麻醉药物也更有可能损害幼儿的呼吸驱动2..
这个问题促使各种技术的发展,使灵活的支气管镜检查对儿童更安全。策略包括限制手术持续时间和使用补充的氧气或通过吸入通道提供的氧气3.,4..最近,喉罩和特别设计的面罩被用于防止低通气和提供氧气,持续气道正压通气(CPAP)甚至正压通气5.–8..
以前的报道已经解决了在柔性支气管镜检查期间发生的煤气交换的改变,主要是相对于氧合9–12.然而,通过支气管镜下气道引起的潮汐呼吸的变化从未在婴儿中得到客观的评估。本研究的目的是测量支气管镜的影响和CPAP对婴儿在诊断弹性支气管镜时的潮汐呼吸的影响。
材料和方法
研究对象
连续招募16名呼吸状况稳定、接受选择性支气管镜检查的儿童。该研究得到了瑞士巴塞尔大学儿童医院伦理委员会的批准,并获得了家长的知情同意。
研究设计
在无CPAP的情况下,将柔性支气管镜的尖端置于咽部,并将尖端置于不同水平CPAP的气管中部,在深度镇静下进行肺活量测量通过密封的面罩,由麻醉系统中的压力计控制。
方法
潮汐呼吸测量使用超声波流量传感器(Spiroson®;Eco Medics, Dürnten,瑞士)附在气道内窥镜面罩(型号30-30-001;VBM Medizintechnik GmbH, Sulz am Neckar,德国)。流量传感器在不同条件下的准确性已经在通气婴儿中验证过13.内窥镜检查掩模由常规面罩组成,其中用于新鲜气流的原始适配器被一次性硅膜代替14. 此设置允许3.5%的燃油无泄漏通过 mm柔性支气管镜(奥林巴斯BF3C20;奥林巴斯欧洲有限公司,德国汉堡),用于所有手术。使用麻醉循环系统给予100%氧气和CPAP。
根据大学儿童医院的惯例,所有手术都在瑞士巴塞尔大学儿童医院的肺干预实验室进行。监测包括三导联连续心电图、脉搏血氧仪和无创血压测量。深度镇静由异丙酚实现,一般滴定剂量为6-10 mg·kg−1.·h−1.持续输液,达到满意的镇静和自主呼吸。在测量前,留出足够的时间使通风达到稳定状态。在镇静引入期间,外用0.05%的木美唑啉和1%的利多卡因1 mL注入一个鼻孔。
应用0.5后 将1%利多卡因注入声带,使用位于下咽部的支气管镜尖端进行20-30次连续呼吸测量,无需CPAP。然后将支气管镜推进气管中部,用0、5和10 cmH的CPAP重复测量2.O.在任何时候都要小心确保无泄漏通风。采用CPAP的顺序不是随机的,以排除CPAP对后续测量的任何衰减作用,允许每位患者在5-8分钟内完成研究。这对于确保稳定的镇静深度是很重要的,这可能会影响儿童的呼吸参数15.
这项研究需要两名研究人员在场:一名负责控制支气管镜,提供抽吸并记录肺活量计的读数;另一种是保持头部位置,控制面罩和CPAP的应用,并确保下颌推力16.后者的研究者无法看到肺活量描记图的显示。
分析
测量参数包括潮量,峰潮呼气流,峰潮气吸气流动,呼吸速率和呼气分钟通风。数据显示为平均值±SE使用重复测量ANOVA进行测量的整体组比较,分组变量为不同的研究条件。使用Bonferroni调整确定组间差异。p值<0.05被赋予显著性。
结果
16名患者的平均年龄为10±2个月,从3天到25个月不等。体重分布从第3个百分位到>第97个百分位,平均体重为8.1±0.8 kg。所有患者在手术前呼吸状况良好。支气管镜检查和内窥镜检查的适应症列于表中 1.⇓.
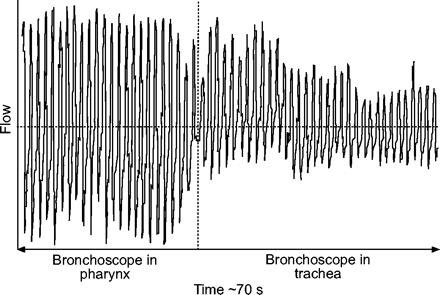
潮气量(F = 7.27,p<0.0005),分钟通气量(F = 6.26,p<0.005),以及潮气呼气和吸气流量峰值(F = 5.83,p<0.005;和F = 9.88,p<0.0001),在不同的研究条件下(表 2.⇓).软支气管镜通过声带与潮气量和潮流量峰值显著降低相关(Bonferroni p-value <0.05)。由于在20-30次呼吸的观察期内呼吸频率的增加并没有补偿这一点,潮气量的下降导致了分钟通气的显著减少(Bonferroni p-value <0.05)。应用5和10 cmH2.CPAP的o几乎完全逆转了潮气呼吸的这些负面影响。在图1中示出了个体患者的代表性流量/时间跟踪⇓.
采用上述支气管镜(持续气道正压(CPAP) 0 cmH)对单个患者进行具有代表性的血流时间追踪2.O;潮汐卷(vT) 44±2 mL)及以下(CPAP 0 cmH2.O;vT20±1 mL)声带。
所有测量结果耐受良好。没有一个受试者出现动脉O2.脉搏血氧血管术,APNOEIC发作或过程中的心率显着变化。由于不能反复确定动脉部分压力,因此无法证明对血液气体对血液的潜在影响。
讨论
本研究是第一个量化柔性支气管镜检查对婴儿和幼儿潮呼吸的影响。它表明将支气管转移到气管中对深度镇静幼儿的潮气呼吸和微小通风,并且CPAP的应用几乎完全恢复到基线的通风。
以往的研究主要集中在软性支气管镜检查对手术过程和恢复期气体交换的临时改变。主要的观察是由肺泡通气不足、通气灌注不匹配增加以及代谢需求增加引起的低氧血症和高碳酸血症的风险,这反映在心输出量和耗氧量的增加1.,6.,11.急性呼吸衰竭患者的研究表明,CPAP在这种环境中改善了氧合,主要是通过减少血管内分流和呼吸的工作17,18.这可能是通过肺复张增加功能剩余容量介导的19同样的机制也被认为是CPAP辅助下低氧血症成人患者对柔性支气管镜耐受性增加的主要原因6..然而,对于呼吸条件稳定的婴儿和儿童,单靠肺复张就能解释CPAP在择期支气管镜检查中的优势作用,这似乎值得怀疑20..
喉软骨和咽部软组织柔韧性的增加使婴儿在潮气呼吸时容易出现部分或完全上呼吸道阻塞21,22.患有喉头癌症的婴儿更明显,患者占先天性光滑案件的~75%,因为它是该年龄组症状上呼吸道阻塞的最常见原因,并且是目前的群组中的主要支气管镜检查23.喉头位有望进一步增加上气道阻力占总气道阻力的比例。先前的研究表明,在深度镇静的婴儿中,充足的通气关键依赖于上呼吸道施加的流动阻力,在这个年龄组中,CPAP主要通过上呼吸道支架置入对潮气量发挥有益作用16.已经表明CPAP增加了柔顺喉部开口的宽度,并降低了被认为是上气道中最柔顺的结构的侧咽壁的塌陷,从而充当气动支柱16,24–26.为了支持这个观点,福鲁等.27已经表明,使用阳性末端呼气压力为6-8 CMH2.O和4–10 cmH的压力支撑2.O,与患有喉软化症的婴儿呼吸功的显著减少有关。如果用气管内导管绕过上呼吸道,CPAP几乎不影响通气和呼吸功,这进一步证明了CPAP在麻醉过程中的声门上效应20.. 另一个建议的机制是CPAP可能更容易克服支气管镜阻塞气道所产生的呼气末正压增加。因此,改善上气道通畅性和平衡增加的固有呼气末正压可能有助于在柔性支气管镜检查期间使用CPAP进行潮气呼吸。
相对较短的测量持续时间和无法测量血气的事实是本研究的局限性。因此,如果通气的变化与CO的动脉分压的变化相平行,就无法显示出来2.和O2.本研究集中于短期内CPAP的影响,因为这最好地证明了干预和效果之间的因果关系,确保了镇静深度方面的稳定条件,并符合道德准则,该准则不允许不必要的延长程序。作者不会预期在相对较短的观察期(20-30次自发呼吸)内,氧化物动脉张力发生显著变化。然而,似乎有理由认为持续低通气会导致易患低氧血症和高碳酸血症患者的血气发生显著变化。
本研究旨在描述在非常幼儿中柔性支气管镜检查期间潮汐呼吸的脆弱性,并评估添加CPAP的益处通过一个内镜面罩。通过支气管镜经声带观察到的分钟通气量下降可能与其他引起较少呼吸抑制的镇静方案不同,如。氟烷或氯胺酮15.然而,这一结果具有临床意义,因为异丙酚已成为许多地方内镜检查中常用的镇静药物4.,28,29.此外,支气管镜的大小也可能影响所观察到的潮汐呼吸的变化。因此,目前的作者建议使用最小的仪器,以尽量减少仪器性气道阻塞对潮汐呼吸的影响。
CPAP的应用有效地改善了患儿在软性支气管镜检查时的呼吸参数。然而,重要的是要认识到,通过防止气道塌陷,CPAP可能会阻碍对动态气道病变的视觉检测。胸外和胸内气道的动态气道病变需要在不使用CPAP的情况下进行研究,以评估其溃散性。然而,目前这项技术的美妙之处在于,它允许研究人员研究有或没有CPAP的病变,并看到CPAP应用的好处。
总之,柔性支气管镜通过声带可显著减少婴幼儿潮气量和分钟通气量。通过内窥镜面罩持续气道正压给药可在深度镇静婴儿的柔性支气管镜检查期间改善这些变量,从而为检查提供进一步的安全性和时间。
- 收到了2005年3月14日。
- 认可的2005年6月14日。
- ©ers Journals Ltd