无创正压通气治疗呼吸衰竭导致的急性加重的慢性阻塞性肺疾病:Cochrane系统回顾和荟萃分析
BMJ2003年;326年doi:https://doi.org/10.1136/bmj.326.7382.185(2003年1月25日发表)引用这个:BMJ326:185 2003;- 约瑟芬V Lightowler,呼吸内科专家注册一个,
- 门当户对的一个Wedzicha呼吸医学的教授b,
- 马克·W艾略特、顾问呼吸和普通医生一个,
- Felix S F Ram(弗拉姆号在{}sghms.ac.uk),在呼吸医学研究员c
- 函授:Felix S F Ram
- 接受2002年10月16日
文摘
目的:确定非侵入性的有效性管理的正压通气(NPPV)呼吸衰竭继发于慢性阻塞性肺疾病急性加重。
设计:NPPV相比随机对照试验的系统性回顾和常规医疗护理常规医疗护理在患者入院呼吸衰竭导致的慢性阻塞性肺疾病的恶化和帕科2> 6 kPa。
结果:八个研究包括在审查表明,与常规治疗相比,NPPV作为常规治疗的辅助与死亡率较低(相对危险度0.41(95%可信区间0.26到0.64)),需要插管较低(相对危险度0.42(0.31 - 0.59)),治疗失败的可能性较低(相对危险度0.51(0.38 - 0.67),和更大的进步在pH值1小时(加权平均差0.03(0.02 - 0.04)),帕科2(加权平均差−0.40 kPa(−0.78−0.03)),和呼吸速率(加权平均差−3.08每分钟呼吸(−4.26−1.89))。NPPV导致更少的并发症治疗(相对危险度0.32(0.18 - 0.56),住院时间短(加权平均差−3.24天(4.42−−2.06))。
结论:NPPV应该第一行干预除了常规医疗护理管理呼吸衰竭继发于急性加重的慢性阻塞性肺疾病在所有合适的患者。NPPV应该早在呼吸衰竭和严重的酸中毒,降低死亡率,避免气管插管,减少治疗失败。
已知关于这个主题是什么呢
已知关于这个主题是什么呢前瞻性研究,尤其是较大的研究,表明非侵入式正压通气(NPPV)减少了需要插管,改善生存,减少并发症患者呼吸衰竭恶化所导致的慢性阻塞性肺疾病(COPD)
以前的荟萃分析显示NPPV是一个有效的干预,包括慢性阻塞性肺病急性加重,但一些研究在这个荟萃分析包含混合组患者和没有质量好
这个研究增加了
这个研究增加了证据质量好,随机对照试验表明,NPPV是一种有效的治疗慢性阻塞性肺病急性加重
NPPV应该考虑早在呼吸衰竭和严重的酸中毒随之而来,以避免需要气管插管和减少COPD患者的死亡率
介绍
慢性阻塞性肺疾病(COPD)患者容易出现呼吸衰竭,常导致进入医院。五分之一到三分之一的患者承认hypercapnic呼吸衰竭继发于急性加重的慢性阻塞性肺病会死在医院,尽管机械通风。1- - - - - -5
常规治疗旨在确保足够的连续的氧化和治疗的原因exacerbation-usually通过与支气管扩张剂治疗,糖皮质激素,抗生素,和控制氧气。传统上,不应对常规治疗的患者有入侵通风。气管插管的过程和辅助通风与高发病率相关,它可能很难让这些患者从通风。67此外,尽管它是常见的做法给插管和机械通风,并发症会导致插管过程(局部组织损伤)和通风过程中(与呼吸器相关肺炎和鼻窦炎),延长留在重症监护。8- - - - - -11
无创正压通气(NPPV)是另一种治疗患者住院hypercapnic呼吸衰竭继发于慢性阻塞性肺病急性加重。12NPPV病人接受的空气或空气和氧气的混合物从流发电机通过一个完整的面部或鼻罩,从而增强了通风通气肌肉疲劳的卸货。在过去的十年里NPPV日益作为辅助治疗慢性阻塞性肺病急性加重的管理,支持案例系列和随机对照试验。2- - - - - -413- - - - - -15然而,NPPV是不成功的在所有的情况下在COPD患者急性或慢性呼吸衰竭。16已报告的失败率在9%和50%之间。1718我们进行了一项系统回顾文献确定NPPV在呼吸衰竭患者的有效性产生的急性加重的慢性阻塞性肺病。
方法
包含和排除标准
干预措施试验被认为是包含如果NPPV干预,应用通过鼻或面罩,除了通常的医疗护理。一般医疗服务可能包括补充氧气,抗生素,支气管扩张剂,类固醇,呼吸兴奋剂和其他适当的干预措施(例如,利尿剂和methylxanthines)但不包括NPPV治疗。
类型的试验和参与者我们认为任何时间的随机对照临床试验。我们排除试验患者初步诊断为肺炎,断奶试验,试验的患者其他潜在的病理,试验持续气道正压或气管插管前招聘。所有患者进入试验必须有慢性阻塞性肺病急性加重和基线帕科2> 6 kPa的承认。
识别和选择的试验
我们确定了试验Cochrane航空集团通过搜索试验数据库,以及其他相关的数据库(例如,科学引文索引,PubMed、英国国家研究寄存器),包括2002年6月。没有语言的限制应用于检索引用。
我们评估试验的方法学质量通过分配隐藏的Cochrane评估方法:所有试验得分为“充足”隐蔽(甲级)、“不确定”(B级),或“明显隐藏不足”(C级)。
过程中夹杂物的研究和可用的信息
数据抽象和分析
我们使用标准形式抽象的所有数据。我们尽可能的联系作者的试验包括在研究来验证抽象数据的准确性和获得进一步的信息。审查管理器4.1版本(Cochrane协作软件)被用来结合试验的数据。加权平均数的差异(95%置信区间)被用来池数据在连续变量。对于二分变量,相对风险(95%置信区间)计算。数量需要治疗(95%置信区间)计算基于互联网的项目称为视觉Rx (http://www.nntonline.net/)。我们使用了DerSimonian池之间的异质性和Laird方法测试估计;结果被认为是重要的在P < 0.05级。异质性在场,固定效应模型是用来报告结果;否则,使用随机效应模型。如果有足够数量的特定结果,研究异构,我们调查的基础上,研究质量,持续时间NPPV, NPPV类型,类型的面具用来管理NPPV。我们还计划漏斗图检测发表偏倚。
一个意图治疗分析用于所有研究,只有一个除外,我们排除在敏感性分析。16我们认为它重要,研究使用一个意图治疗分析,坊间证据表明,一些患者退出或撤回后随机起始治疗的,因为NPPV不适的。
结果
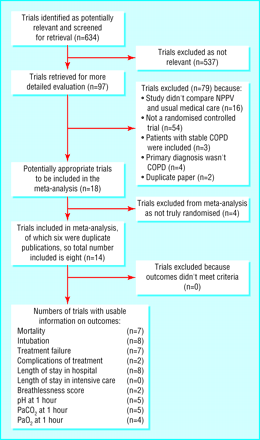
图1总结了搜索试验和排斥的原因,以及数字的8个试验包括在审查有用的信息在特定的结果。2314- - - - - -171920.
包括研究的方法学质量
根据Cochrane系统评分分配隐藏,七个研究都是A级的231415171920.和一个乙级。16七年级的研究都使用相同的方法隐藏:治疗组分配一个随机生成的序列治疗的配置,包含在密封的信封。所有研究的方法学质量好,不太可能研究的质量会影响异质性测试或整体的结果。
讨论
这个系统回顾显示了一个明显的好处NPPV作为辅助治疗常规医疗护理管理的患者住院呼吸衰竭继发于慢性阻塞性肺病急性加重。NPPV与常规医疗护理可以显著减少死亡率,气管插管术,治疗失败,并发症、住院时间、和血气的紧张关系。
虽然NPPV减少插管的需要,在一些病人NPPV会失败,这是至关重要的决定是由病人在这种可能性应该做些什么。患者为谁NPPV最终失败,尽管最初的宽容和治疗的有效性,需要区别患者不能容忍。这些“失败”的不受控制的研究表明,一个贫穷的结果无论病人插管或继续接受NPPV。21
NPPV减少住院的长度超过三天,和长度的住院重症监护病房和医疗病房没有差异。这一发现具有重要的资源的影响,考虑到成本和重症监护在英国的压力。然而,如果使用NPPV在重症监护室(例如,专家呼吸病房),重要的是,员工训练有素的治疗和监测设施。同样重要的是,有24小时覆盖由适当合格的医疗小组的成员。
并发症的数量与NPPV治疗显著降低,整体风险减少68%。几乎所有的多余因为插管并发症发生,建议的主要好处是避免插管NPPV。
酸中毒是一个重要的生存预后因子在COPD呼吸衰竭后,因此早期纠正酸中毒的治疗是一个重要的目标。5本文表明NPPV pH值显著提高,帕科2第一个小时内,呼吸速率。pH值的改善与帕科的下降有关2表明改善呼吸衰竭。先前的研究显示患者呼吸衰竭继发于慢性阻塞性肺病加重病人的呼吸速率的减少和transdiaphragmatic活动,与NPPV在潮汐卷和每分通气量增加。22因此,NPPV不仅改善气体交换,也促进呼吸道肌肉休息,减少呼吸衰竭、呼吸肌肉的工作,因此让呼吸肌肉恢复和常规治疗工作。
审查的局限性
发表偏倚是可能的,在通过失踪未发表或负试验我们可能高估了NPPV的有益作用。然而,我们的全面、系统的搜索策略的文献将最小化任何偏见。我们相信,大多数研究在这个领域被确定。通过使用两个独立的评论者,我们进一步最小化偏见与写明确的纳入和排除标准选择的研究。少量的研究意味着一个漏斗图分析发表偏倚的检测是没有意义的。为此,漏斗图的有效性是有限的适度低灵敏度。
在所有的研究包括综述治疗失明,因为“假的”通风的实际困难。然而,在三个研究调查临床管理决策都不知道病人的治疗手臂直到通风后开始。2319在两个研究决定把管子插进不是由研究人员。1417在另一项研究中预定义的标准被用来确定何时把管子插进病人NPPV在失败的情况下。15在一项研究中没有迹象显示协议插管和治疗失败。16因此,我们无法确定,病人管理偏差不影响研究结果。
数据在一个小时不一定包括所有患者开始治疗,治疗可能会失败(例如,插管是必要的或患者死亡)前的一个小时时间点。因此,我们可能低估了两组之间的差异在pH值的变化,动脉血气紧张,呼吸速率。
结论
尽管局限性,本文展示了令人信服的证据质量好,随机对照试验,NPPV是常见的一种有效辅助医疗管理的呼吸衰竭继发于慢性阻塞性肺病急性加重。试验应考虑NPPV早在呼吸衰竭和严重的酸中毒随之而来,避免气管插管和治疗失败和降低死亡率。还需要进一步的研究来评估病人的适当选择和找到最好的通风水平和进度。
确认
我们感谢Cochrane航空公司组织的成员在圣乔治医院医学院,伦敦。我们还要感谢作者的研究进一步回应请求数据。215171920.
贡献者:FSFR和下巴修订原审查协议在1996年出版的Cochrane图书馆。FSFR JVL搜索试验和抽象分析的数据包括试验。从JVL FSFR准备手稿,输入,下巴和兆瓦。FSFR修改后重新提交的手稿,担保人。
脚注
资金FSFR是由荷兰哮喘基金会资助。JVL由英国肺脏基金会项目给予资助。
相互竞争的利益下巴有收到Respironics教育拨款支持,一个制造商的鼻呼吸器。兆瓦已收到从Respironics讲课的谢礼,已经借给通风研究从ResMed和沥青,和有贡献从ResMed转向研究护士的工资。
 一个表显示八个试验的细节包含在系统回顾显示在bmj.com。
一个表显示八个试验的细节包含在系统回顾显示在bmj.com。