摘要
阻塞性睡眠呼吸暂停(OSA)与高心血管发病率和死亡率相关。一些随机对照试验表明,持续气道正压通气(CPAP)治疗OSA可以降低血压(BP)。这项随机、假安慰剂对照交叉试验评估了CPAP是否在高血压性OSA患者中产生类似的临床显著降压,但不伴有嗜睡。
35例无睡意的高血压阻塞性睡眠呼吸暂停患者接受CPAP治疗1个月,首先随机分为治疗性或假安慰剂(亚治疗性CPAP,约1 cmH)2O压力)。第二个月的替代治疗是在2周的洗脱期之后进行的。在24小时内,在两个治疗期之前和结束时测量血压:平均24小时血压是主要结果变量。
平均24小时血压总体上没有显著差异:治疗性CPAP组平均24小时血压变化为-2.1 mmHg (sd8.1)和-1.1 mmhg(sd8.1),差异为0.7 mmHg(95%可信区间(CI) +2.9 - -4.4)。Epworth困倦评分有一个小的显著下降,治疗性(-1.4)与假(-0.3),差值-1.2 (95% CI -2.0 - -0.4),但客观睡意无变化。
在伴有阻塞性睡眠呼吸暂停的非嗜睡性高血压患者中,连续气道正压的24小时平均血压没有显著下降,而嗜睡性高血压患者伴有阻塞性睡眠呼吸暂停的平均血压则没有显著下降。
阻塞性睡眠呼吸暂停(OSA)很常见,2-4%的成年男性和约1%的成年女性在夜间睡眠研究中可检测到睡眠呼吸暂停1.在所有英国男性中,约有1%患有中度或重度疾病,适合采用鼻持续气道正压治疗(nCPAP)。2.在阻塞性睡眠呼吸暂停(OSA)中,复发性上呼吸道闭合导致短暂性窒息,导致睡眠碎片,随后白天嗜睡。白天嗜睡与交通事故的增加有关3.和生活质量差4..白天和夜间血压(BP)在OSA中提出5..血压升高表现在社区流行病学上6.和医院的研究7.与肥胖(OSA最常见的病因)和高血压的其他常见危险因素无关,高血压也经常出现在该患者人群中。
nCPAP治疗是治疗重度OSA最有效的方法8..随机对照试验显示,nCPAP可以改善日间嗜睡9.-11通常在第一晚治疗后会有所改善,两周后肯定会有所改善12.最近的随机对照试验表明,CPAP治疗严重OSA可降低24小时血压13-18.在牛津随机平行对照试验中13,与对照组相比,使用CPAP治疗的患者的平均动态血压下降3.3 mmHg(95%置信区间(CI) -5.3 - -1.3),使用抗高血压药物的患者的平均动态血压下降6.6 mmHg更大。病情较重的患者(>动脉血氧饱和度每小时30降(S.啊,一个2)> 4%)在BP中具有更大的跌落,BP减少似乎与基线BP无关。OSA的高血压机制是不确定的,但可能与增加的交感神经调增加相关,以及儿茶酚胺排泄19.交感神经张力的增加可能是由于经常性夜间缺氧(或高碳酸血症),睡眠碎片,或由于吸气力增加(在低通气和呼吸暂停时发生)引起的胸膜压下降更大20..
鼻CPAP目前用于改善阻塞性睡眠呼吸暂停(OSA)的日间嗜睡21.根据使用的定义,1-5%的英国成年男性在睡眠研究中检测到睡眠呼吸暂停1白天有足够的症状,可以进行CPAP治疗的患者达1%2.因此,可能在睡眠研究中可检测到4%的英国成年人,但没有足够的过度高度令人满意的高度过高来认证CPAP治疗。
由于OSA患者心血管并发症发生率高,目前有部分患者主张对所有患者进行CPAP治疗22不管白天的症状如何根据传统危险因素预测,阻塞性睡眠呼吸暂停患者10年心血管风险平均为~ 30%(心肌梗死和中风风险合并)23.根据大型前瞻性研究,血压下降3.3 mmHg预计与20%中风和15%冠心病事件发生率风险降低相关24;因此,具有CPAP治疗的BP跌落具有显着降低血管风险的潜在降低。目前,在没有白天嗜睡的情况下,只有睡眠研究证明OSA的所有数据都没有数据,以便在没有白天嗜睡的情况下,有可能浪费大量资源。
本试验旨在评估CPAP治疗是否能使伴有阻塞性睡眠呼吸暂停的高血压患者的24小时血压出现临床显著下降,下降幅度与有症状的患者相似,但日间症状不足以支持CPAP治疗。这将证实治疗患有阻塞性睡眠呼吸暂停的高血压患者是否可能对心血管有益,即使他们在白天没有明显的嗜睡。这项研究并不是为了确定血压下降的病因。目的是回答一个简单的临床问题,即治疗非嗜睡性OSA患者是否有血压优势。
方法
设计和设置
在英国牛津大学呼吸医学中心睡眠与呼吸试验单元进行了一项随机假安慰剂对照交叉研究。该单位是一个区域转诊中心,大部分转诊对象是可能患有阻塞性睡眠呼吸暂停综合症的患者。大约三分之一的病人来自邻近的牛津地区。由全科医生(36%)、耳鼻喉科医生(41%)和其他医院会诊医生(23%)转诊。
病人
>为18岁,>为10的阻塞性睡眠呼吸暂停患者符合试验条件S.啊,一个2在夜间睡眠研究中,每小时> %,白天无嗜睡症状,Epworth嗜睡评分(ESS) <1025.符合这两个标准的受试者随后被评估为高血压。这被定义为服用抗高血压药物,或24小时动态血压监测血压>140/ 90mmhg。24小时血压记录仅对潜在受试者进行,如果他们在临时诊所血压为>140/ 90mmhg,且尚未服用抗高血压药物。因此,我们招募了一些高血压患者,他们有明显的睡眠研究OSA,但没有足够的日间嗜睡来保证CPAP治疗。
如果患者有呼吸衰竭,拒绝参与,或无法给予知情同意,则被排除在外。既往心血管事件或其他心血管危险因素的存在,并不是提供或拒绝患者参加试验的决定性因素。该研究得到了中央牛津研究伦理委员会(C01.218)的批准,所有参与者都给出了书面知情同意。
程序
阻塞性睡眠呼吸暂停是在一晚的呼吸多导睡眠图研究中诊断出来的,以前也有过描述13.简而言之,记录患者的身体运动、心率上升和瞬态脉冲传输时间(PTT)下降(BP上升),作为睡眠中“自主唤醒”的测量。视频中记录的PTT信号和身体运动是觉醒的有力标志,同时S.啊,一个2, PTT中打鼾和呼吸摆动的增加在诊断和量化OSA严重程度方面是准确的26(Win-Visi监测系统,Stowood科学仪器,牛津,英国)。睡眠研究的结果是自动评分的,人工检查以确保数据的准确性。通过回顾所有数据,包括视频记录,诊断出阻塞性睡眠呼吸暂停。
然后,睡眠呼吸暂停的严重程度被量化为下降的数量S.啊,一个2研究中每小时>的4%这一指标是对nCPAP反应的最佳预测指标之一27,与传统的呼吸暂停/低呼吸指数(AHI)测量值有很好的相关性,并且是OSA患者重复研究中最一致的指标28.
使用有效的移动式记录仪(TM 2420或TM 2421 (Takeda A&D,东京,日本)测量24小时血压。29.一名受过培训的护士在患者的非支配臂上安装了一个大小合适的袖口,在随后的24小时日常活动中佩戴。监视器被编程记录每30分钟的血压,受试者被指示在驾驶时关闭机器。患者完成一张日记卡片,按下事件标记来识别睡眠和清醒的时间。当两个或两个以上的读数在相同的半小时内发生(由于按下事件标记),这些平均值给出了该时间段的一个记录。
患者使用ESS评估自己的主观白天睡意,ESS是一种自我完成的问卷,量化了在各种白天情况下入睡的倾向25.客观睡意用奥斯勒测试(Stowood Scientific Instruments, Oxford, UK)测量,这是一种行为保持清醒测试(MWT),评估受试者在黑暗和隔音的房间中保持清醒长达40分钟的能力30..即使患者被选择为没有主观白天症状,它是预期,许多受试者可能是困倦的客观测量。
治疗性nCPAP使用自动CPAP机(Autoset Spirit, Resmed, Abingdon, UK)生成。31;如前所述,控制臂使用来自同一台机器的固定的亚治疗压力13.简而言之,假安慰剂(亚治疗性)CPAP机器提供<1 CMH2这种压力不足以保持咽喉张开。在所有其他方面,假安慰剂CPAP与治疗性CPAP相同。患者不知道他们所接受的是哪种CPAP压力,而将患者分配到每个治疗组的护士也没有参与结果评估。评估研究结果的研究人员没有参与随机化或患者CPAP设置。选择了交叉设计,因为对可能使患者恢复视力的症状的治疗效果是意料之外的。
患者接受了标准的CPAP感应计划。在基线评估之后,患者随机分配到第一个治疗臂(治疗性或亚治疗性CPAP)1个月。随机化由一系列预先密封和编号的不透明信封。第二个随机治疗期遵循2周的洗涤期。在每次治疗期之前和之后评估24-H BP和主观和客观困倦。在治疗CPAP后处理期间和残留AHI期间的CPAP符合性被从机器的内部微处理器测量。出于技术原因,在子表食性CPAP之后无法测量AHI。在研究期间,指示患者不会改变其抗高血压药物。
在每个治疗期间,一个专科护士团队协助患者通过电话咨询任何CPAP困难,并根据需要调整口罩。在研究结束时,受试者可以选择长期继续CPAP治疗。如果他们想继续,他们被一个固定压力机释放,压力来自于治疗性自动调节CPAP机的研究期间。
样本大小
研究规模是根据作者先前评估治疗性和亚治疗性CPAP对24小时动态血压影响的随机平行试验的结果计算的13.本研究结果表明,26例患者交叉后24小时平均血压>5mmHg的差异可以被排除(alpha = 0.05, power = 90%)。因此,考虑到15%的辍学率,至少需要招募30名患者。数据是根据目前的建议(CONSORT)提出的32.
数据分析
数据以平均值±表示sd,除非非正常分布,否则它们作为中位数(四分位数范围(IQR))。
主要终点为治疗或亚治疗性CPAP后平均24小时内血压(1/3收缩期+ 2/3舒张期)的变化。二次分析包括收缩压和舒张压的变化,以及清醒和睡眠期间平均血压的变化。采用配对t检验评估血压变化。我们检查了血压变化与两个潜在预测指标(基线血压和OSA严重程度)之间的相关性,以及与治疗性CPAP依从性之间的相关性。
结果
图1⇓显示试用配置文件。40名患者有资格进行试验(具有> 10次垂度S.啊,一个2在ESS <10的患者中,5人在24小时血压监测中没有高血压,剩下35人符合研究条件。其中27人患有药物治疗高血压;另外8例经24小时血压监测证实为高血压。7例患者服用≥2类降压药;另外20人只服用一种药物。类似数量的患者正在服用β阻断剂(n = 7),利尿剂(n = 6),血管紧张素转换酶抑制剂或血管紧张素II阻断剂(n = 8),或钙通道阻断剂(n = 5)。一名患者正在服用α受体阻滞剂。
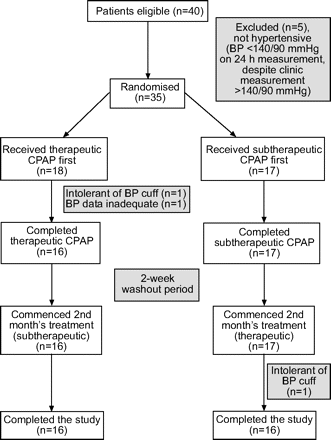
试验资料。英国石油(BP):血压;CPAP:持续气道正压。
18例患者接受治疗性CPAP治疗,17例接受亚治疗性CPAP治疗1个月。在治疗性CPAP组中,有两名患者在完成第一个月治疗期前被撤出,其中一名是因为血压袖带不耐受,另一名是因为收集的血压数据不充分。在2周洗脱期后,受试者接受另一种治疗。因此,在第二肢体,17例患者采用治疗性CPAP, 16例患者采用亚治疗性CPAP。由于BP袖带不耐受,1名受试者在第二个月期间从CPAP治疗组撤出,留下32名患者完成研究的两个治疗组。
表1⇓显示患者在基线时的特征。受试者有显著的睡眠呼吸暂停,中位数(IQR)为28.1 (18-38)S.啊,一个2中位基线ESS为5.3(3.0-7.0),中位基线MWT为40分钟(40 - 40分钟)。
表2⇓显示了本研究的BP数据。平均24小时血压总体上没有显著差异。治疗性CPAP组24小时平均血压变化为-2.1 mmHg(清醒时为-0.5,睡眠时为-2.9),亚治疗性CPAP组24小时平均血压变化为-1.1 mmHg(清醒时为-1.2,睡眠时为+0.1),差异为0.7 mmHg (95% CI +2.9 - -4.4)。当将血压分为24小时收缩压和舒张压、睡眠压和清醒压时,治疗性和亚治疗性CPAP均未见明显降压。对Autoset CPAP微处理器数据的回顾显示,治疗性CPAP的氧饱和度降低的分辨率(残余AHI 5.5±3.7)。
在两个治疗组之间,平均CPAP依从性有一个小而显著的差异。治疗性CPAP平均使用时间为5.2±2.1 h /夜,亚治疗性CPAP平均使用时间为4.3±2.4 h /夜(p<0.001)。据推测,这是因为受试者在治疗性CPAP中感觉症状更好,导致过夜使用增加。这与治疗性CPAP中ESS(主观睡意)下降-1.4相吻合,ESS(主观睡意)下降虽小,但意义显著与-0.3在亚治疗性CPAP上(P <0.02)。然而,MWT(p> 0.8)没有变化,这是预期的,这在基线上基本正常。在治疗CPAP之前,只有32个受试者中只能在MWT上达到全部40分钟,治疗后五次失败。在子治疗CPAP之前,七个受试者未能达到全额40分钟,并且在子治疗CPAP治疗后两次失败(所有不可思议的人)。
排除那些CPAP依从性较差的受试者(每晚<2小时),没有显著改变血压数据。在亚治疗组CPAP治疗组中,6名受试者每晚依从性<2小时,在治疗组CPAP治疗组中,3名受试者每晚依从性<2小时。这三个受试者在亚治疗性CPAP的依从性也很差。排除不良CPAP患者的数据,治疗性和亚治疗性CPAP组24小时平均血压的变化分别为-2.0和-1.4 mmHg(差异-1.0,95% CI +3.4 -5.4)。
中位数基线下降率S.啊,一个24%的>为28.1。根据基线OSA严重程度,治疗性或亚治疗性CPAP的总体平均血压没有显著变化。对于那些在组的下半部分(定义为>4%S.啊,一个2倾角≤28.1),平均24-h BP变化分别为-3.3和亚治疗性CPAP的-3.3和+ 0.5mmHg;差异为-3.8 mmHg(95%CI -9.6- + 2.0)。对于小组的上半部分(定义为> 4%)S.啊,一个2下降率≥28.1),治疗组和亚治疗组24 h BP平均变化分别为-0.8和+2.9 mmHg;差异为+1.5 mmHg (95% CI +8.4 - -5.4)。基线OSA严重程度与血压下降之间没有相关性,这表明即使在本研究最严重的患者人群中,也没有出现明显的血压下降,正如之前对有症状患者的研究中看到的那样13-18.
在研究期结束时,所有32名受试者选择继续进行CPAP,但12个月后,32名受试者中的28人(87.5%)选择继续进行CPAP。平均95厘滴定压力为10.4±1.5 cmH2O.患者继续CPAP给出的主要原因是对治疗进行打鼾的改善。
讨论
这项研究显示,在中度至重度OSA患者中,平均24小时动态血压的主要终点没有总体差异,但在接受治疗性CPAP治疗时没有日间嗜睡。进一步分析显示收缩压和舒张压没有变化,睡眠和清醒期间也没有变化。这与使用CPAP治疗的过度嗜睡的OSA患者的血压下降形成对比13-15那17.这也提示嗜睡在一定程度上可能是高血压性睡眠呼吸暂停的发病机制的重要因素。这些数据进一步表明,正如一些人所建议的,通过降低24小时血压(尽管基线心血管风险较高)来治疗患有OSA的非嗜睡性高血压患者,不太可能有心血管益处22.
本研究的潜在局限性包括研究对象的可能异质性人群,高血压的原因。可能有一组服用特定抗高血压药物的患者表现不同。要回答这个问题,需要进行更大规模的研究。治疗时间虽然短,但与佩佩尔研究的治疗时间相当et al。13(以帮助数据比较),其中亚治疗性CPAP治疗重度嗜睡患者>1个月是不道德的。长期的治疗可能导致最终的血压下降。
具有OSA的BP持续升高的机制是不确定的,但可能是次要的交感神经和儿茶酚胺排泄20..交感神经增强的原因尚未确定,但这一数据表明,它可能与过度嗜睡间接相关,这两种情况都可能是由于睡眠碎片造成的。缺氧、高碳酸血症和胸膜压力波动也是可能的替代原因33那34但是,这种患者组中没有BP落入(尽管解决了这些后果),间接暗示睡眠碎片可能是更重要的机制。
过度嗜睡是睡眠碎片的一个标志,因此,这一患者群体的睡眠碎片可能没有之前对过度嗜睡患者的研究那么严重13-15那17.里斯et al。35研究表明,OSA患者在每次呼吸暂停时所经历的皮质脑电图(EEG)唤醒程度在个体间存在相当大的差异。有可能之前研究的患者包括更容易受到呼吸暂停皮质影响的人群,呼吸暂停导致脑电图唤醒的比例更高,从而导致睡眠碎片化和日间嗜睡。
这组受试者>的中位数为4%S.啊,一个2浸出率28.1。本文作者先前研究的OSA人群基线中位数>为4%S.啊,一个2倾角3313.在这些早期的受试者中,治疗性CPAP的血压下降主要发生在>33下降的受试者中S.啊,一个2每小时百分之四。在目前研究的人群中,基线OSA严重程度与血压下降没有关系。患有最严重OSA的受试者(组中前50%的人,IE。>为28.1 >,占4%S.啊,一个2BP也没有下降,表明不依赖于基线的下降速率S.啊,一个2每小时百分之四。这证实,只在严重的极端情况下才看到的影响不太可能被忽略。
菲利普森和同事的研究36那37使用狗OSA模型表明,复发性间歇性缺氧更有可能是OSA持续高血压的机制,而不是睡眠碎片38,这更可能解释每次呼吸暂停后血压短暂上升。对老鼠的研究39也提示缺氧可能是因果关系,尽管在暴露于慢性间断性缺氧35天后,只有一些鼠株血压升高。在这些研究中,在无持续缺氧的情况下,一段时间内血压保持异常升高;有证据表明肾上腺素能和肾素-血管紧张素系统过度活跃是血压升高的机制。迄今为止,还没有针对这一问题的人体研究。目前的数据表明,缺氧可能不是这种联系的机制,但另一种假设——充足的反复唤醒可能会导致白天嗜睡——是可能的。
目前的数据与Barbe的数据一致et al。16,与假(亚治疗)CPAP相比,治疗性CPAP治疗6周后没有显示血压下降(24小时动态测量)。这项西班牙多中心试验研究了一组更严重的患者(平均AHI ~ 55),没有高血压或日间嗜睡(平均ESS 7.0)。在这项研究中,主观或客观睡意测量没有变化。
贝克尔et al。14和Faccendaet al。15与安慰剂(分别的假CPAP或平板电脑)相比,CPAP的显着BP含有CPAP,但研究的受试者分别存在于Hypersomolent(中位数~14.2和~15)。贝克尔et al。14研究了更严重的患者,〜63的平均ahi;FacCenda研究的主题et al。15平均AHI为35,与本研究患者相似。
这些文献表明,在服用抗高血压药物的患者中,最伟大的BP用CPAP患有CPAP13-15.尽管77%的受试者正在服用抗高血压药物,但血压并没有下降,这进一步表明,如果无嗜睡的OSA患者与嗜睡的患者表现相似,则应该观察到血压的下降。
因此,尽管这项研究在非嗜睡的阻塞性睡眠呼吸暂停患者中的作用有限,但目前的作者认为,在这些相对严重、依从性强、主要服用抗高血压药物的高血压患者中,先前的文献可能预测了CPAP会导致更大的血压下降;这在这项研究中没有发现。
结论
本研究以伴有阻塞性睡眠呼吸暂停的高血压患者为研究对象,但无日间嗜睡症状,并没有显示持续气道正压治疗后血压显著下降,这与现有的嗜睡症状患者文献预测的结果一致。这表明,睡眠碎片可能在人类睡眠呼吸暂停高血压和嗜睡症的发病机制中起重要作用。如果是这样,那么这种潜在的联系需要进一步的探索,使用更复杂的唤醒和睡眠碎片测量方法,在一系列嗜睡和非嗜睡患者中进行研究。目前,根据目前的研究和Barbe的研究et al。16在美国,治疗非嗜睡性OSA患者的潜在血压影响,因此可能有心血管风险,是不支持的。
- 收到了2005年5月30日。
- 公认2006年1月20日。
- ©ERS期刊有限公司















