急性呼吸窘迫综合征的俯卧位
- L.加蒂诺尼,《麻醉与精神病院》,Via F. Sforza, 20122,米兰,意大利
摘要
在过去的几年里,俯卧位越来越多地用于急性呼吸窘迫综合征(ARDS)患者的治疗,这种手法现在被认为是一种简单而安全的提高氧合的方法。然而,引起呼吸功能改善的生理机制以及真正的临床益处尚不完全清楚。本综述的目的是探讨俯卧位在ARDS患者中的生理和临床作用。
俯卧位的主要生理目的是:1)提高氧合;2)改善呼吸力学;3)均匀化胸膜压力梯度、肺泡充气和通气分布;4)增加肺容积,减少不张区数量;5)便于分泌物排出;6)减少呼吸机相关的肺损伤。
根据现有数据,作者得出结论:1)早期急性呼吸窘迫综合征患者的氧合改善了~ 70-80%;2)机械通气1周后氧合的有益作用降低;3)急性呼吸窘迫综合征的病因可能显著影响俯卧位的反应;4)操作时必须格外小心;5)压疮多发,与内旋次数有关;6)各中心俯卧和定位时使用的支架不同且不规范;7)尽管俯卧位,重症监护病房和住院时间以及死亡率仍然很高。
- 急性呼吸窘迫综合征
- 重症监护
- 氧化
- 前瞻性研究
急性呼吸窘迫综合征(ARDS)的特征是影像学弥漫性双侧浸润,呼吸顺应性下降,肺容量小和严重低氧血症。纠正危及生命的缺氧和改善呼吸力学和肺容量是主要的治疗目标。为了达到这些目的,重要的是选择最合适的通气支持手段,从而最大限度地减少机械通气的破坏性影响。目前,呼吸支持使用小潮气量和低平台压和呼吸频率来控制动脉二氧化碳张力(P,有限公司2)和pH值为最佳1.此外,应用相对高水平的呼气末正压(PEEP)似乎有利于减少呼吸机相关的肺损伤(VALI)和提高生存率2.1974年,布莱恩3.建议麻醉和瘫痪患者俯卧位时应表现出更好的肺背侧区域扩张,从而改善氧合。1976年,Piehl和Brown4在一项回顾性研究中显示,俯卧位改善了5名ARDS患者的氧合,而没有有害影响。一年后,道格拉斯et al。5在一项针对有限组ARDS患者的前瞻性研究中证明,俯卧位可以有效改善ARDS患者的氧合。从这些报道开始,人们对ARDS俯卧位的兴趣逐渐增加,现在它被认为是改善严重低氧血症患者氧合的一种简单安全的方法6.然而,导致氧合改善的生理机制还不完全清楚。缺乏显示降低发病率和死亡率的随机临床研究,从仰卧位转向俯卧位仍然被认为是一个复杂的临床过程,与潜在的危及生命的并发症有关。本文旨在讨论俯卧位有益作用的生理基础及其在ARDS患者中的最相关作用。
俯卧位的生理效应
俯卧位对严重肺损伤患者的生理影响表现为氧合和呼吸力学的改善。与VALI相关的机械因素也可能减少,如胸膜压力分布不均匀(Ppl),肺泡充气通气,肺容量增加,肺不张区减少,最后,分泌物清除改善。由于大多数研究俯卧位生理影响的动物和人类研究都涉及急性急性呼吸窘迫综合征,因此后面讨论的考虑因素仅适用于该综合征的早期阶段。
对氧合的影响
在描述俯卧位改善氧合的机制之前,我们先讨论了肺泡充气、肺泡通气和灌注分布的生理学。
仰卧位肺泡膨大分布
图1⇓图示正常人和ARDS患者仰卧位和俯卧位肺泡膨大的分布(以气/组织比表示)。正常人肺泡膨大的分布遵循重力梯度,位于胸骨附近的非依赖性肺泡比后部的依赖性肺泡膨大。肺泡的大小取决于跨肺压力,肺泡压力(P一个),Ppl.自P一个在非依赖肺区更负,与依赖肺区相比,非依赖肺区跨肺压更大。跨肺压力梯度的性质尚不清楚,但已被归因于几个因素,如肺重量、心脏质量、膈肌的头侧位移、胸壁和肺的区域形状和机械特性的影响。
肺重量
在ARDS中,肺的影像学特征是主要位于相关区域(图2)⇓)。使用计算机断层扫描(CT)对肺的区域分析显示,随着重力梯度,肺泡膨胀在腹侧(仰卧位靠近胸骨)和背侧区域都显著减少8(图1⇓)。因此,非依赖性肺泡相对于依赖性肺泡更大。相比之下,水肿在整个肺实质的分布是均匀的,这表明疾病的过程是均匀分布的。随着肺总质量的增加,它在自身重量的作用下逐渐塌陷,从依赖的肺区域挤出气体,引起压迫性肺不张。
心脏质量
在正常人中,心脏在相关区域的重量对下肺的通气有显著影响。实验证据表明,心脏在生理条件下参与了跨肺压力垂直梯度的形成9.急性呼吸窘迫综合征(ARDS)患者与正常受试者相比,心脏质量增加,从而导致心脏负荷增加Ppl,在肺的依赖部分,肺泡塌陷10.
腹部头侧移位
镇静和麻痹抑制横膈膜肌张力。腹部内容物的重量不再与横膈膜相反,导致横膈膜后部区域的头向移位11.这种向上的转移增加了Ppl在大部分的尾侧和依赖的横膈区,导致基底性肺不张的形成。
仰卧位肺泡通气的分布
肺泡通气的分布与充气有一定的关系。在吸气结束和呼气结束时使用CT扫描,可以测量通气和肺泡补充的分布(图2)⇓)。在镇静和瘫痪的ARDS患者仰卧位时,零正压时的通气优先分配到上肺;上肺和下肺的通气量之比为2.5:1。随着呼气末正压的增加,通气分布逐渐均匀,在20 cmH时为~ 1:12O的PEEP。这意味着呼气末正压时局部顺应性发生改变,上肺顺应性降低,因为可能的募集量相对较低,而下肺顺应性增加,因为可能的募集量相对较多。在机械通气期间,肺依赖部分持续塌陷和膨胀,尤其是在低水平PEEP时。呼气末正压水平越高,呼气末塌陷组织的数量就越少13.
综上所述,在仰卧位的ARDS患者中,肺泡通气优先转移到肺的非依赖部分。机械通气时依赖肺区域持续塌陷和充气,但PEEP的应用使通气分布更加均匀,区域顺应性降低,非依赖肺过度伸展。
仰卧位灌注分布
在正常受试者中,灌注从非依赖性肺区逐步增加到依赖性肺区14.然而,这种灌注梯度的决定因素尚不清楚。人们提出了不同的理论。“重力”理论最初是考虑到肺血流量、肺动脉压(P巴勒斯坦权力机构),P一个静脉回流,模型为斯特林电阻。斯特林电阻可以描述为一个可折叠的管(肺血管)穿过一个封闭的腔(肺泡),其中压力可以变化。当流入压力(P巴勒斯坦权力机构)低于腔室压力(P一个),血流停止。当流入压力高于腔室压力时,流量由两者之间的差值决定P巴勒斯坦权力机构而且P一个或者两者之间的差P巴勒斯坦权力机构还有静脉压力。根据这一“引力”理论,肺部的灌注应该稳步增加。其他理论不认为重力是解释灌注重力梯度的主要因素。
在ARDS患者中,有几个因素可能影响灌注的重力分布,包括低氧性血管收缩、血管闭塞和外源性血管压迫。使用选择性血管造影,作者记录了非依赖性肺区普遍的灌注,提示ARDS期间外部压迫和低氧血管收缩的重要作用15.事实上,最近通过更先进的技术获得的数据表明,依赖性肺不张区域普遍存在灌注16.
俯卧位肺泡膨大分布
与仰卧位一样,肺泡充气可能取决于经肺压力。俯卧位与仰卧位相比,经肺压分布更均匀17.作者观察到当患者从仰卧位转向俯卧位时,肺密度从背侧向腹侧移动,俯卧位的肺泡膨大分布更均匀(图1)⇓)。有几个因素可能导致俯卧位改变肺背侧跨肺压力的差异能力,包括肺重量梯度的逆转,心脏重量直接传递到下区域,腹部内容物重量直接传递到肺背侧的尾侧区域和/或胸壁和肺的区域力学特性和形状。所有这些因素都可能产生一个更均匀的跨肺压力分布,从而更均匀的肺泡充气。
肺重量
作者发现静水压力的改变可以解释,至少部分,肺内气体的重新分配18.在仰卧位,静水压力导致背侧(最依赖的)肺区域塌陷,而在俯卧位,最依赖的肺区域是腹侧。
心脏质量
最近,心脏质量在决定俯卧位密度变化中的作用被强调19.在仰卧位,两个肺的相当一部分位于心脏下方,因此,受到压缩力。相比之下,在俯卧位,只有很小一部分的肺会受到影响。
腹部头侧移位
俯卧位发生区域横膈膜运动的改变。在人类中,仰卧位机械通气时膈肌的运动是均匀的,而俯卧位时,大多数运动发生在非依赖性(背侧)区域20..然而,静息横膈膜的位置并无不同。腹胀时膈肌的位置和运动是未知的。横膈膜圆顶移位到胸膜腔已被假设。俯卧位的腹内压力降低,从而减轻腹部内容物的重量,与仰卧位相比,膈肌的头向位移可能会减少,并改变其位置和运动21.
肺和胸壁的局部力学特性和形状
俯卧位可能会改变胸壁和肺的局部力学特性和形状。作者发现,仰卧时,肺泡膨胀性分布在更“三角形”的患者中更为均匀7.因此,很明显,肺和胸部的形状可能会影响俯卧时肺泡充盈的分布。综上所述,ARDS患者俯卧位时,肺泡充盈更为均匀。
俯卧位通气分布
不幸的是,目前没有关于俯卧位通气分布的数据。然而,从区域膨胀数据,作者推断通气应该从腹侧(俯卧位塌陷)重新分配到背侧(俯卧位恢复)。此外,由于俯卧位的局部膨胀更为均匀,因此预计通风也会更加均匀。综上所述,在俯卧位的ARDS患者中,通气可能更均匀且背侧分布。
俯卧位灌注分布
据作者所知,没有关于俯卧位灌注分布的数据。然而,对狗的实验证据表明,俯卧位时背侧区域的灌注更大,而且灌注总体上更均匀,这表明在这种情况下,可能是重力以外的机制在起作用16.综上所述,在俯卧位的ARDS患者中,灌注可能更均匀,不依赖于重力。
呼吸力学的影响
在俯卧位的ARDS患者中,呼吸力学很少被评估。最近,作者调查了一组“原发性”ARDS(直接肺损伤后)患者呼吸力学的变化。22.他们发现俯卧位降低了胸腹部顺应性,但不影响整个呼吸系统的顺应性。胸腹顺应性的降低可以通过胸壁和/或膈壁顺应性的降低来解释。假设俯卧位时膈壁的整体顺应性保持不变,由于腹内压力没有变化,可以认为胸腹壁顺应性的下降是由于自由移动时胸壁的后壁比前壁刚度更大所致。其他作者也表明俯卧位可改善呼吸系统顺应性,但他们的数据主要涉及“继发性”ARDS(非肺损伤)患者。23- - - - - -25.有趣的是,当患者回到仰卧位时,呼吸系统的依从性得到改善22.这表明俯卧位对肺实质有结构性的有益影响。综上所述,俯卧位的总呼吸系统力学没有改变,但重新定位为仰卧位后似乎有所改善。
对肺容量和肺泡招募的影响
俯卧位对肺容量和肺泡招募的影响尚不清楚。通过CT扫描,作者观察到仰卧位和俯卧位的肺泡密度总量相似,表明没有肺泡招募18.平均而言,原发性ARDS患者的肺容量和肺泡招募不受姿势改变的影响22.其他作者报道了一组继发性ARDS患者的肺泡补全与氧合改善相关25.综上所述,在原发性急性呼吸窘迫综合征患者中,俯卧位对肺容量和总肺泡招募没有显著影响。在继发性ARDS患者中,俯卧位更容易引起肺容量增加和肺泡招募。
俯卧位改善氧合的机制
从病理生理学的角度来看,急性呼吸窘迫综合征的低氧血症伴随通气/灌注比降低(V' /问’)和真正分流的存在(肺泡单位不通气,但保持灌注,V' /问' = 0)。这两个因素的结合被称为“生理分流”。俯卧位可以通过几种机制改善氧合V' /问’,从而导致生理分流的减少。这些包括肺容量增加,灌注重新分配,肺背侧区域的补充和更均匀的通气分布。
肺容量增加
肺容量的增加是解释俯卧位氧合改善的第一个假设机制之一5.肺容量的增加应归因于俯卧位膈肌运动的卸载,这是由于反背侧被动运动的力量减少所致。这一假设尚未在人类研究中得到证实,包括那些原发性ARDS患者的研究,因为氧合的改善与肺容量或肺泡补全无关。相反,在继发性ARDS中,氧合的改善与肺泡补全相关25.综上所述,俯卧位时肺容量和肺泡招募的增加,即使存在,也不能完全解释原发性ARDS的氧合改善。肺容量和肺泡补充的增加可能解释继发性ARDS中氧合的改善。
灌注再分配
这一假设是基于这样一个事实:仰卧位的灌注是重力依赖的,对肺最依赖的部分最大,并且肺密度在依赖区域也最大。因此,在仰卧位时,最病变的肺区域灌注最大,随之分流增加(减少)V' /问”)。如果患者转过身,密度仍在背侧,而腹侧的重力梯度灌注增加,则改善V' /问,这与氧合增加有关。不幸的是,这种简单而有吸引力的机制并不适用于大多数ARDS患者。事实上,当患者俯卧位时,尽管最大灌注可能保持在背侧,但肺密度从背侧向腹侧重新分布。
肺背侧补全,通气灌注分布更均匀
这似乎是俯卧位氧合增加的最可能原因之一。俯卧位时,肺背侧密度降低,肺泡充气和通气分布更均匀,而肺背侧灌注可能仍最大。因此,V' /问随着氧合的增加而改善。最近,作者在一组原发性急性呼吸窘迫综合征患者中发现,基础胸壁顺应性及其变化在决定俯卧位的氧合反应中起着重要作用(仰卧位胸壁顺应性越低,氧合改善越低)。22.此外,俯卧位胸腹顺应性下降的幅度与氧合的改善有关。在ARDS患者中,这些发现与实验数据一致,并强调了俯卧位时胸腔、肺和腹部之间相互作用的重要性21.此外,仰卧位的胸廓形状越三角形(顶端在上,底部在下),俯卧位的氧合反应越大7.氧合的改善可能是由于血液流动从不通风的区域重新分配到正常的区域V' /问,最可能的原因是先前不张但健康且灌注良好的肺泡的肺泡再灌注16.有趣的是,在一些研究中,即使患者重新仰卧位,氧合的改善也能部分维持26- - - - - -28.综上所述,通气的重新分配(背侧区域更均匀和增加)与灌注的更均匀分布相关,似乎是俯卧位氧合改善的主要原因。即使患者重新仰卧位,这种改善仍可维持。
呼吸机相关性肺损伤和俯卧位
机械通气诱发或加重肺损伤的机制包括肺过度扩张和肺不张区重复开合。对内源性表面活性剂的不利影响也可能与空气空间崩溃趋势的增加有关。发生这些变化的原因尚不清楚,但高激发氧分数、高充气压力(“气压创伤”)和大潮气量(“体积创伤”)以及潮内塌陷和再充气(“肺损伤”)可能都与此有关。然而,重要的不是压力本身而是交付量。过多的容量导致高的跨肺压力,随之而来的是肺组织的扩张29.最近,人们越来越关注潮内塌陷和再膨胀,它们可以产生剪切力,增加毛细血管通透性,诱导炎症因子活化,导致局部和全身炎症反应(“生物创伤”)。30..
最近的实验研究表明俯卧位在VALI的衰减和重分布中起着重要作用31,32.事实上,组织学异常显示,在大气量通气的伤前犬中,俯卧位的肺损伤比仰卧位的肺损伤小。此外,仰卧位时肺损伤主要分布于依赖肺区,更容易发生塌陷和再充气现象,而俯卧位时肺损伤不仅总量减少,而且分布更均匀。其他作者也得到了类似的发现33他们观察到保持俯卧姿势的狗气胸发病率较低。综上所述,俯卧位对机械通气损伤肺有保护作用。
俯卧位和通气设置
呼气末正压和吸气动作
呼气末正压常用于机械通气患者改善氧合。然而,当应用于合并性肺炎患者时,PEEP可能导致气体交换恶化34.这种不良反应的两种可能机制是用呼气末正压掩盖低氧肺血管收缩或将肺血流量从通气的肺单位重新分配。相反,在机械通气间歇使用PEEP前,利用足够高的经肺压力(足以完全重新打开不张的肺泡)进行再灌注可能是有益的2,35.如前所述,的分布Ppl俯卧位变得更加均匀,导致通风分布更加均匀,气体交换更有效。在仰卧位时,由于跨肺压力腹侧高于背侧,与依赖的背侧肺区相比,非依赖的肺腹侧区域可能相对过度扩张。在仰卧位PEEP时,这种影响可能会加剧,并可能导致肺灌注的背侧再分配。俯卧位时经肺压力较为均匀,不太可能因PEEP而改变其均匀分布。这种均匀的压力分布将导致俯卧位肺均匀扩张,当给予PEEP时肺内灌注很少重新分配。
在动物实验中,PEEP在仰卧位有效地重新分配肺灌注,而俯卧位则无效36.此外,在实验动物身上发现,重复动作的时间对大脑有更大、更持久的影响37以及急性呼吸窘迫综合征患者38.这意味着俯卧位与仰卧位相比,低PEEP水平对于获得相同水平的氧合是必要的。
综上所述,在改善呼吸功能方面,俯卧位应用呼气末正压和呼气复张操作似乎比仰卧位更有效。俯卧姿势的招式效果持续时间更长。
俯卧位及药物治疗
一氧化氮和薄荷碱
一氧化氮(NO)和俯卧位分开使用可改善氧合。在急性呼吸窘迫综合征(ARDS)患者中,吸入NO可通过诱导通风区域的血管舒张和转移不通气区域的血流量来改善气体交换。最近,一些研究调查了NO和俯卧位对ARDS患者的影响,发现与NO相比,俯卧位对氧合有相当的改善或更大的影响39- - - - - -42.然而,大多数研究发现,当两种治疗方式联合使用时,会产生附加益处39- - - - - -41.肺泡招募的优化增加了NO向靶细胞的传递,从而提高了对NO的反应。俯卧位应允许NO到达先前分流的肺血管而不引起肺泡过度扩张。因此,一些仰卧位时NO无反应的患者可以通过俯卧位吸入NO获益。
其他作者认为,NO与双甲酸阿尔米特碱的联合使用可以增强俯卧位对氧合的有益作用43.阿尔米特碱增加低氧性血管收缩,使血液重新流向通气良好的肺泡,但可能加重严重的肺动脉高压或右心室衰竭。建议的处理方法是先用NO,然后逐渐加入阿尔米特碱43.然而,这些发现是非常初步的,还需要进一步调查。
部分液体通风
由于全氟碳化合物(PFC)引起的表面力改善,部分液体通气(PLV)有助于打开塌陷的、不适应的肺区域。由于PFC是不可压缩的,它可以在低气道压力下防止肺泡完全塌陷,从而通过减少肺内分流来改善氧合。有限的实验数据表明,结合俯卧位和PLV可以改善肺招募44.然而,目前尚不清楚PFC的不同剂量和位置如何影响PFC分布、肺力学和氧合。更重要的是,俯卧位和PLV结合可以保护肺部免受VALI。目前尚无临床研究评估该联合治疗对ARDS患者的疗效。
影响俯卧姿势不同反应的问题
预测哪些患者会通过改善氧合而对俯卧位做出反应是困难的。患者分为3类:1)无反应患者(~ 20%);2)俯卧位有反应,恢复仰卧位后氧合仍有改善(~ 50%);3)对俯卧位有反应,但在重新体位时没有保持改善(~ 30%)27.有几个因素可以预测俯卧位的良好氧合反应,包括肺的形态、胸廓的机械性能、肺损伤的时间和病因。
肺的形态
不同人群的ARDS患者肺形态差异很大45.CT扫描可将患者分为三类:1)“大叶”型,肺内存在大叶或节段分布的肺衰减区;2)“斑块状”模式的患者,在肺的某些部位有大叶或节段性区域的肺衰减,但在其他部位肺衰减没有公认的解剖限制;3)“弥漫性”模式的患者,肺衰减弥漫性分布在整个肺部。大叶性或斑块状密度分布的患者更可能对俯卧位有反应,但尚未得到证实。事实上,密度的重新分配不太可能发生在弥散型的患者身上。胸片比CT扫描更简单、更安全,可用于预测哪些患者可能对俯卧位有反应。如果胸片表现为大叶或斑片状,CT很可能表现为大叶或斑片状。相反,如果胸片呈弥漫性,CT扫描可同样呈现大叶、斑片状或弥漫性。这意味着在胸片上出现弥漫性模式时,对俯卧位的阳性或阴性反应可能是预期的。
另一个对俯卧位有积极反应的预测因素是肺的形状。在仰卧位时,胸廓三角形的患者(顶端在上,底部在下)比胸廓矩形的患者有更大的氧合改善。综上所述,CT和胸片可能有助于预测俯卧位的反应。
胸壁力学性能
在原发性ARDS中,胸壁顺应性较好的患者似乎比胸壁顺应性较差的患者受益更多22.这意味着具有弹性前胸腔的患者从俯卧位中受益更多。将呼吸系统力学划分为肺和胸壁组分可能有助于预测俯卧位的反应。
时间
ARDS患者肺形态随时间变化。随着纤维化和重塑的发展,放射不透明性变得更加均匀,同时囊肿和假性囊肿也可能出现46.同样,肺血管也可能发生重塑。这些观察结果增加了对俯卧位的反应随时间而减少的可能性。
病因学
并非所有临床表现为ARDS的患者都具有相同的形态学和力学行为。最近,人们的注意力集中在原发性ARDS患者与那些肺部因其他部位发生的过程而弥漫性损伤的患者(继发性ARDS)之间可能的区别上。前一种患者的特征是实变,似乎对招募和应用PEEP反应较差。继发性ARDS以弥漫性肺不张为特征,似乎对肺再灌注和呼气末正压更敏感47.由于俯卧位置的氧化反应似乎取决于密度的重新分配,即。如果存在可招募肺,继发性ARDS患者可能对俯卧位更敏感。
儿科和头部受伤患者俯卧位
儿科患者
关于俯卧位对儿童的影响的数据有限。最近的一项研究表明俯卧位是安全的,并为患有呼吸衰竭的儿科患者提供有益的反应48.然而,另一项研究仅在阻塞性肺病患者亚组中报道俯卧位后氧合增加49.在1-5岁的肝移植后出现呼吸衰竭的患者中,作者观察到俯卧位后呼吸功能的改善,在临床实践中,作者在有需要时使用了这种手法。
神经损伤患者
严重头部损伤的患者通常被排除在俯卧位之外,即使在处理创伤受害者的研究中也是如此。这是因为人们认为俯卧位时颅内压会增加,从而对大脑生理产生负面影响。然而,根据作者的经验,头部受伤的ARDS患者在俯卧位时氧合改善,如果医生仔细监测颅内压(最好是侵入性的)和颈部位置(与脊柱对齐),并确保自由的腹部运动(以减少腔静脉和动脉压迫),就可以安全放置。
临床研究
文献概述
在过去的15年里,文献中出现了一系列关于使用俯卧位作为改善ARDS患者呼吸功能的工具的报道。作者确定了截至2000年的31项研究:其中29项调查的是成年人4,5,18,22- - - - - -28,39- - - - - -43,50- - - - - -63还有两个是儿科的48,49患者(在接下来的分析中不考虑)。
大多数研究(29项中有22项)是前瞻性研究5,18,22- - - - - -28,39- - - - - -43,56- - - - - -63, 4个是回顾性的4,50- - - - - -52,两封是研究信54,55一个是病例报告53.随着时间的推移,研究的数量不断增加,1976-1980年期间有两项研究4,5在1986年至1990年期间有3次26,54,551991年至1995年期间有7次18,50- - - - - -53,56,58, 1996年至2000年期间有17次22- - - - - -25,27,28,39- - - - - -43,57,59- - - - - -63.前瞻性研究的流行率和每项研究中调查的患者数量也逐渐增加。虽然大多数研究调查≤20例(33%调查<10例),但共涉及454例患者4,5,18,50,52- - - - - -55, 45% <20例22,24- - - - - -26,40,41,43,56- - - - - -58,60- - - - - -63)。只有22%的研究调查了20名患者23,27,28,39,42,51,59.
不同研究之间的内旋持续时间差异很大,从20分钟不等56至60小时51.然而,大多数人在2小时内调查效果(50%)18,22- - - - - -26,39,41- - - - - -43,56,57,6030% >等待4 h, 11% >等待8 h4,5,28,40,50- - - - - -55,58,59,63.只有少数(7%)研究了2-4小时的效果27,61,62.大多数研究调查了原发性ARDS占优势的患者(占80%)22,27,39- - - - - -41,43,57而少数人调查了继发性ARDS占主导地位的患者(11%)24,56,62,63.大约40%调查了一组原发性和继发性ARDS患者(在20-80%之间)。4,5,18,23,26,28,42,50,60,61.三分之一(33%)的研究没有描述所研究的人群25,51- - - - - -55,58,59.很少有研究对预先选择的患者类别进行调查,尽管有一项研究对心胸患者进行了调查58还有两个是外伤患者56,61.11%的人进行了重复操作28,56,61.
除了两项在压力控制通气中进行的研究56,60,均在容积控制通气条件下进行。大多数研究(63%)没有描述用于内旋的支撑物26,27,39,40,42,43,51- - - - - -55,57- - - - - -61.因此,20%的患者没有放松腹部23,56,而80%的人试图确保腹部自由运动4,5,18,22,24,25,28,41,50,62,63.除3项研究外,所有研究都调查了俯卧位在急性期的影响28,59,61.
第一次旋前应答者的百分比平均为73%,应答与所调查的样本量无关(77%的应答在≤10例患者中,76%的应答在≥11但≤20例患者中,69%的应答在>20例患者中)。在大多数患者患有继发性ARDS的研究中,应答者的百分比更高(4项研究)。24,56,62,63与原发性ARDS患者相比(8项研究)22,25,27,39- - - - - -41,43,57(78±4%与分别为61±6%;p < 0.01)。腹部自由运动的存在不影响应答者的百分比。没有研究报告与手术相关的重大并发症。
数据来自意大利的一项初步研究
在1995-1997年期间进行了一项大型、前瞻性、随机、对照、多中心试验的试验阶段,旨在比较标准治疗策略和类似的策略,并结合日常使用俯卧位治疗急性呼吸衰竭患者。35个意大利重症监护室(ICUs)被要求对至少两名具有预定义标准的患者应用标准化方案。入组标准为:1)双侧胸部浸润;2)动脉氧张力(P啊,一个2)/吸入氧分数(F阿,我2)比值<200,PEEP≥5 cmH2O;3)没有心脏问题的证据。排除标准:1)年龄<16岁;2)心脏水肿或脑水肿的临床或仪器证据;3)存在不固定骨折、血流动力学不稳定、胸壁严重病变等临床禁忌俯卧位的情况。所有患者必须在10天内每天评估是否存在呼吸衰竭标准(与入组标准相同)。符合这些标准的患者每天俯卧6小时。记录充氧反应、体位耐受性和操作并发症。评估与俯卧位严格相关的临床数据,如压力的发生率和时间过程,疼痛和护士的工作量。
73例(男45例,女28例;纳入了51例原发性ARDS患者)。平均±sd年龄为51±17岁,入组时简化急性生理评分为38±11,入组前时间为2.8±3.2天。入组时的临床数据为(mean±sd)P啊,一个2/F阿,我2123±42;P,有限公司2, 6.0±1.9 kPa(45±14 mmHg);pH值,7.39±0.09;PEEP, 10±3cmh2O;平均气道压力,18±5cmh2O;最高气道压力,33±7厘米2O;分钟容积,10.9±2.9 L;潮气量680±115 mL。内旋总数为390例。入住ICU后第一天,71例患者俯卧6.2±1.2 h。俯卧位1小时后P啊,一个2/F阿,我276%的患者血压升高2.7 kPa (20 mmHg;增加10.4±7.0 kPa(78±53 mmHg)。俯卧位6小时后,反应者比例增加到85%。作者在仰卧位12小时后评估了这一动作的效果,结果显示氧合得到了改善(P啊,一个2/F阿,我2: 151±39与123±42;p < 0.01)。
氧合的改善,表示为ΔP啊,一个2/F阿,我2在10天内,继发性ARDS患者比原发性ARDS患者更严重(77±24与52±12;p < 0.01)。发生患者/呼吸机不同步运动的操作百分比为13%,而在39%中需要添加镇静,在24%中需要添加肌肉松弛剂。如表1所示⇓,操作相关并发症和严重危及生命的并发症极为罕见。更重要的是,76%的患者出现了压疮,其中大多数(63%)是严重的。在10天的研究期结束时,每位患者平均出现2.9个溃疡,严重溃疡的数量为1.8个。溃疡的发展主要发生在骨盆(46%),其次是胸部(21%)、腿部(19%)、手臂(15%)、头部(7%)和其他部位(7%)。然而,骨盆(41%)和腿部(42%)普遍存在严重的溃疡。压疮形成的主要预测因素是有压疮患者内旋次数(6.2±2.8次)与无溃疡患者内旋3.6±2.6次;p < 0.05)。仰卧位和俯卧位使用不同的支撑。大多数患者使用空气床垫(39%)和水床垫(24%)。内翻时使用的器械是枕头(30%)、床单卷(21%)和水枕(11%)。从ICU出院时的总死亡率为51%,原发性和继发性ARDS之间无显著差异。幸存者和非幸存者在ICU的住院时间相似(17.8±11.6与17.8±11.4天)。
结论
从这些数据(总结在表2⇓)以及之前提出和讨论的生理学发现,作者得出结论:1)俯卧位改善了大多数ARDS患者(约70-80%)的氧合;2)俯卧位对呼吸力学无负面影响,可能改善呼吸力学;3)恢复仰卧位后,氧合和呼吸力学的改善得以部分维持;4)机械通气第一周后对氧合的影响降低;5)俯卧位对呼吸功能的影响可能与ARDS的特定病因有关;6)俯卧位在继发性ARDS中可能比原发性ARDS更有效,但需要更大规模的研究来证实这一假设;7)操作相关并发症少见,但压疮较为常见,主要与旋前次数有关;8)用于俯卧和定位的支架在中心之间不标准化;9)即使患者持续住院,ARDS的死亡率仍然很高。
在未来,需要在具有代表性的患者样本中进行正式的试验,以确定俯卧位是否可以提高生存率,以及更多的生理病理知识,以确定哪一类患者可以有效地受益于俯卧位,在体位前、体位中和体位后选择的最佳通气设置,体位的持续时间和频率,以及操作的标准化。
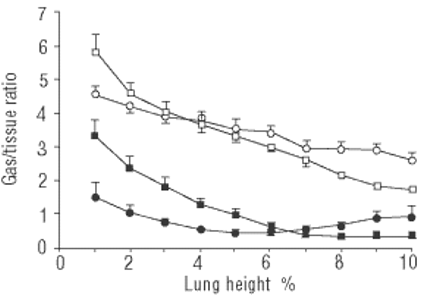
正常肺(n=14)、仰卧位(□)、俯卧位(〇)、急性呼吸窘迫综合征患者(n=20)、仰卧位(▪)、俯卧位(•)的肺泡胀气/组织比。0%的高度是指仰卧位的腹侧面和俯卧位的背侧面。转载经Gattinoni授权et al。7.
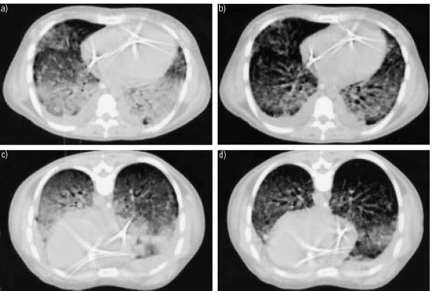
a)呼气末和b)吸气末仰卧位对肺密度的影响,c)呼气末和d)吸气末俯卧位对肺密度的影响。呼气末,密度由背侧向腹侧移动。吸气结束时,俯卧位通气效果较仰卧位好。
脚注
本系列以前的文章:第1篇: Baldacci S, Omenaas E, Oryszczyn MP。呼吸流行病学中的过敏标记。欧元和2001;17: 773 - 790。2号: Antó杨晓明,陈晓明,陈晓明,等。慢性阻塞性肺疾病流行病学研究进展。呼吸呼吸J2001;17: 982 - 994。3号:库维利耶A,缪尔J-F。无创通气与阻塞性肺疾病。呼吸呼吸J2001;17: 1271 - 1281。4号作者:李国强,李国强。无创机械通气治疗急性低氧性呼吸衰竭的临床意义。呼吸呼吸J2001;18: 209 - 220。5号: Østerlind K.小细胞肺癌的化疗。呼吸呼吸J2001;18: 1026 - 1043。6号环境烟草烟雾与老年人健康。呼吸呼吸J2002;19日:172 - 181。7号:霍林斯,肖P.肺癌诊断影像。呼吸呼吸J2002;19日:722 - 742。8号: Künzli N.减少空气污染与公共卫生的关系。呼吸呼吸J2002;20: 198 - 209。9号: D'Amato G, Liccardi G, D'Amato M, Cazzola M.室外空气污染、气候变化与过敏性支气管哮喘。呼吸呼吸J2002;20: 763 - 776。
- 收到了2002年3月18日。
- 接受2002年3月21日。
- ©ERS期刊有限公司



