摘要
胸部超声越来越被认为是肺科医生必不可少的工具。它被用于不同的临床场景,包括作为临床诊断决策的辅助手段,程序的实时指南以及治疗反应的预测或测量。这个欧洲呼吸学会特别工作组的目的188bet官网地址是为肺科医生在呼吸医学领域使用胸部超声提供一份关于胸部超声的声明。多学科小组对文献进行了回顾,讨论了胸部超声实践和应用的主要领域。所选的主要领域包括设备和技术、胸壁评估、胸膜壁层、胸膜积液、气胸、间质综合征、肺实变、隔膜评估、干预指导、培训和患者观点。尽管越来越多的证据支持使用胸部超声,但已发表的文献在一些重要领域仍然缺乏数据。确定了每个主要领域的关键研究问题,这有助于促进未来多中心合作和研究,进一步巩固以证据为基础的胸部超声应用,使许多患者受益于使用胸部超声的临床医生。
摘要
持续的临床应用和研究已经确立了胸部超声作为现代肺科医生的关键工具和技能https://bit.ly/3cCL6KS
介绍
胸部超声(TUS)越来越被认为是肺科医生的重要工具[1- - - - - -3.]。尽管这项技术多年来被认为在肺部“没有用处”,但几十年的研究表明,它在许多肺部疾病领域具有很高的临床实用性。虽然TUS技术起源于放射科医生,但它越来越多地被肺科医生“在床边”使用,在这种情况下,它有几个潜在的目的。其中包括作为临床诊断决策的辅助工具,作为程序的实时指南,以及作为治疗反应的预测或测量[1,2,4- - - - - -6]。
这份欧洲呼188bet官网地址吸学会(ERS)的声明是根据越来越多的证据在广泛的呼吸系统疾病领域使用TUS,作为临床医生希望了解该技术当前基本原理和现状的证据摘要。以证据为基础的方法一直在使用,解决美国实践和应用的主要领域。这些内容包括所需设备和技术、胸壁评估、胸膜壁层、胸膜积液、气胸、弥漫性肺实质疾病超声的应用、膈评估、介入指导和适当的培训。
根据目前的证据,我们在每个主题的最后都强调了潜在的未来研究领域,并希望这将导致进一步的明确研究,从而进一步改善我们的诊断和治疗设备,并使我们的患者受益。
方法
该工作组由在美国具有国际公认专业知识的临床医生组成。为体现TUS的多学科应用,专家组成员包括肺科医师及其他专业的相关专家(如。放射科、急诊医学、重症监护、胸外科、儿科)。该组补充了具有TUS经验的年轻ERS成员和欧洲肺脏基金会(ELF)的代表。一名ERS方法学家就研究策略、证据和陈述的综合以及工作组过程的监督提供反馈。
工作组于2018年12月启动,由一次面对面会议、定期电话会议和电子邮件通信组成。最初,工作队确定了声明的总体范围和目标。同意将声明限制在临床使用的情况下,由肺科医生使用TUS。成员们随后商定了一份将在最后声明中讨论的核心议题清单。
一组工作组成员与指定的主题负责人被分配到每个主题,并负责制定搜索策略,证据综合,并为陈述撰写初始主题部分。文献检索使用MEDLINE和Scopus数据库,包括由个别工作组成员确定的其他研究。一名ELF代表被指派撰写关于“患者观点”的部分。中提供了每个主题的搜索词补充材料。课题负责人确定并使用相关研究和当前临床实践的知识来制定初步的课题草案,然后由课题小组审查,直到完成拟议的最终课题部分。除了证据综合之外,每个小组的任务是确定当前证据中的主要差距,并为未来的TUS研究提供关键领域。文献中关于患者视角主题的发现与有TUS经验的患者共享,以确定其他视角。
工作队主席利用拟议的专题部分,编写了声明手稿的初稿。工作组成员随后在最终稿的制作过程中根据草稿提供了意见和建议。手稿的最终版本由所有工作组成员审查和批准。该声明概述了由肺科医生进行的普通TUS的证据和当前临床实践,但没有提供临床实践的建议。
根据ERS政策,工作组成员在工作组程序开始时和在声明发布之前披露了潜在的利益冲突。
结果
设备与技术
证据和当前实践的概述
与具有既定临床传统或更狭窄临床适应症的其他形式的临床超声相比,关于TUS使用的设备和技术的国际共识出版物很少[1,3.,7]。第一份关于即时肺超声的国际共识文件提供了一些必要的基本定义和术语[1]。然而,当与护理点心脏超声的建议相比,没有提供关于设备和技术的一般建议[8]。这反映了目前的临床实践,其中选择的TUS扫描方案,设备和技术因专业和国家而异。许多不同的方案、技术和不同设备的使用已经在前瞻性诊断准确性研究中进行了评估和验证[6,9- - - - - -29]。直接评估或比较不同TUS设备或技术的研究相当有限。然而,这些研究表明,选择超声波设备(如。高端,手持),方案,传感器和患者定位具有潜在的临床影响[30.- - - - - -39]。尽管研究已经解决了重要的因素,但对于任何给定的临床情况,都不可能得出一个通用的、基于证据的TUS方法。除了检查本身,2019冠状病毒病(COVID-19)大流行提高了超声操作员在确保必要安全预防措施方面的意识,特别是在清洁设备和适当的感染控制方面[40]。
胸壁和胸膜壁层
胸壁软组织
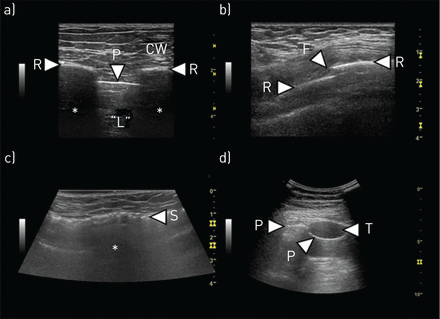
在超声图上,肋间肌和筋膜可见为皮下组织下的回声层(图1)。虽然通常的横断成像方式,如计算机断层扫描(CT)和磁共振成像更准确,但TUS可用于识别和表征浅表胸壁病变[41]。
胸壁正常。a)正常表现:胸壁肌肉、筋膜等软组织位于图像上部。肋骨表面(R)可见两条水平的高回声白色线,后面有“阴影”(*)。胸膜线(P)位于肋骨下方。肺组织充满空气,因此看不见;因此,胸膜线以下的区域(“L”)不是肺组织,而是人工制品。b) V肋骨折:肋骨(R)表面可见水平高回声白线。肋骨骨折(F)。c)皮下肺气肿:胸壁空气典型表现为高回声线或点,后影(*)。当空气沿着筋膜放置时,它可能被误认为是胸膜线。 However, when compared to (a), the ribs cannot be visualised and the hyperechoic white line caused by the subcutaneous emphysema is much more superficially located (∼1 cm) than the pleural line seen in (a) (∼2.5 cm). d) Benign pleural tumour: a parietal pleural tumour (T) is present. It is seen as a hypoechoic, black, well demarcated structure located above the pleural line (P).
内脏和胸膜壁层
在肋间肌下方,内脏胸膜和胸膜壁层在肋骨之间和纵深处可见回声“胸膜线”(图1)。在健康个体中,呼吸过程中胸膜线平行于胸壁滑动,产生“闪闪发光”的外观(“肺滑动”),并可能与心脏搏动(“肺脉冲”)同步移动。肺滑动可以用m模式确认,这是一个典型的“海滨”标志[1]。
低回声胸膜壁层增厚在超声上可能与胸腔积液相似,彩色多普勒可以帮助区分这些情况,与静态、实性胸膜增厚不同,液体显示无序的彩色流动。良性胸膜肿瘤如纤维瘤和脂肪瘤相对罕见,通常呈圆形或卵形,低回声且均匀,不浸润周围结构(图1) [42]。石棉相关胸膜斑块具有独特的超声造影外观,低回声、椭圆形和平滑的有限病灶;如果钙化,它们会产生明显的声影[42]。
恶性胸膜结节是一种更常见的发现,它可以被看作是不规则的、界限清楚的、经常是异质的肿块,起源于胸膜壁层,扭曲了内脏胸膜的正常轮廓。它们可能与胸腔积液或胸壁/肋骨侵犯有关[43]。
有研究评估了TUS对胸壁恶性肿瘤侵袭胸壁的存在和程度的识别,并在一项研究中显示其灵敏度高于CT [44]。周围肺病变旁胸膜无运动可鉴别胸膜壁层浸润,从而细化放射分期。在一项研究中,使用定性和定量彩色多普勒超声预测肺部肿瘤侵袭胸壁比CT更敏感和特异性[45]。
肋骨
肋骨呈浅表曲线结构,完全反射超声波,导致后声阴影(肋骨阴影)(图1)。如果将超声探头沿着肋骨的长轴放置,则可以看到骨骼皮质的静态、明亮、回声线。当出现皮质骨折时,这条线被台阶或间隙打断,并且在骨折点出现混响回声(称为“灯塔现象”)(图1)。骨折可伴有可见的血肿、反应性胸腔积液或肺挫伤引起的胸膜下实质改变。最近的一项系统综述表明,在诊断肋骨骨折时,TUS比胸片更敏感;然而,它可能是痛苦和耗时的,在肥胖患者中可能具有技术挑战性,并且第一肋骨和肩胛后区域不完全可见。TUS在评估肋骨疼痛的病灶区域方面可能有有用的作用[46]。
疾病向肋骨的转移导致骨皮质的破坏,导致不规则的皮质外观和失去通常的肋骨阴影。在这种情况下,浸润的骨结构可能更明显,表现为低回声和异质性[47]。
肋间肌
肋间肌可以直接在肋骨之间看到。尽管TUS评估肋间肌功能的作用尚未确定,但研究已经报道了几种可能的临床意义。在Wallbridge等。[48肌肉厚度和回声性与COPD患者肺量测定法评估严重程度相关。此外,据报道,肋间肌评估可作为评估机械通气患者呼吸负荷和预测支持通气后自主呼吸试验失败的可能工具[49- - - - - -51]。
肋间血管
肋间血管位于肋骨后端远端,在肋下沟中运行,但其路线可能曲折,特别是在老年人中。使用线性探头的彩色血流多普勒可以很好地观察血管,理论上可以减少胸膜介入治疗期间的血管损伤[52]。然而,该技术依赖于操作人员和经验,其可靠性和准确性受到质疑。
胸腔积液
TUS用于评估≤40年的疑似胸腔积液[53- - - - - -55]。最近,对更好地识别、分类和定量胸膜液的渴望,加上技术的快速进步,促使许多肺科医生广泛采用了TUS。事实上,能够用超声波定位液体以指导干预现在被视为受训人员的核心技能[56]。
TUS相对于其他模式的好处
与其他方式(尤其是胸部x线摄影)相比,基本的灰度TUS可以识别更小体积的液体[57,58]。它可以可靠地做到这一点(荟萃分析数据显示灵敏度为93%,特异性为96%)[59在病床边实时进行,具有非常高的空间分辨率。彩色多普勒的加入可以加强评估和改善胸膜增厚的液体鉴别[60,61]。
医疗点与诊断成像
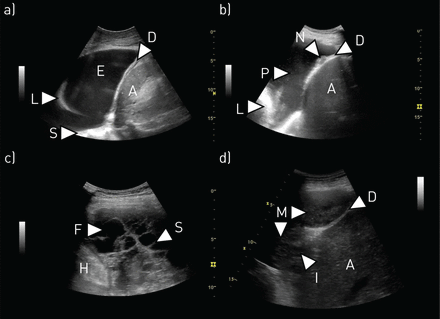
TUS最常被用作指导胸腔积液干预的即时检测,有强有力的证据表明,这可以提高安全性,并可以指导管理决策[62- - - - - -64]。有了足够的经验,更正式的诊断成像是可能的。虽然液体本身的超声表现不能被认为是诊断潜在疾病,但其他典型的超声检查结果可能有助于诊断(如。恶性胸腔积液膈肌不规则结节(图2) [65]。
胸腔积液与胸腔恶性肿瘤。a)单纯性胸腔积液:单纯性无回声胸腔积液(E)。在积液中没有分隔或可见的漂浮结构。积液可以作为一个声学窗口,显示肺(L)、横膈膜(D)和胸椎(S)等底层结构。横膈膜下方可以显示脾脏(A)等腹部结构。b)恶性胸腔积液:恶性胸腔积液患者的图像。横膈膜上可见大结节(N)。可见高回声“浮游生物”(P)在积液中漂浮。肺(L)和肝(A)也被压缩。c)复杂分隔性胸腔积液:可见复杂分隔性胸腔积液,包含消声液区(F)和数个间隔区(S)。图像左下方可见心脏(H)。d)恶性胸膜间皮瘤:可见一个较大的恶性胸膜间皮瘤(M),呈相对均匀的结构,类似于横膈膜下方的肝脏(a) (d)。通过横膈膜侵入性生长(I),进入肝脏。
观察液体并估计体积
低频超声换能器对胸腔积液成像最全面,可以更好地了解液体相对于深层器官的位置和深度。这种频率通常与曲线(通常为2-6 MHz)或扇形(通常为1-3 MHz)探头相关联[66]。必须注意图像处理设置,特别是增益设置,因为如果这些设置不正确,可能会对流体特性的解释产生不利影响[67]。以下四类,由Y盎等。[68],通常用于描述积液的外观:无回声、复杂未分隔、复杂分隔和均匀回声(图2)。
自由移动的液体通常最容易扫描,探针放置在胸部后部或侧侧,患者坐直,使积液在下方聚集。在某些情况下,特别是那些躺在重症监护病房的人,找到一个合适的窗口可能更具挑战性。
当试图量化无创治疗(如利尿剂治疗心脏损伤)的治疗效果或决定是否排出通气患者的积液时,对液体容量的基本估计可能是有用的。已经设计了几个简单的方程式,试图根据超声表现来估计液体体积。H阿三等。[69]在46例患者中测试了其中5种方法的准确性,并确定了最准确的方法包括积液总高度(H) (cm)和肺底到膈顶点的距离(C) (cm)。 在预测流体体积时,发现此计算具有83%的准确性。
在预测流体体积时,发现此计算具有83%的准确性。
Transudative疾病与渗出性疾病
虽然不是特异性的,但双侧积液或伴有腹水的表现与transates密切相关[70,71]。由于变性过程引起的积液往往含有较低浓度的复杂分子,特别是蛋白质。在超声检查中,这通常使液体呈消音(图2)。然而,这并不具体,一个系列发现14%的转体回声[72]。相比之下,渗出液几乎总是表现出回声性、复杂性,或两者兼而有之[72- - - - - -74]。“漩涡”和渗出过程之间有很强的相关性,尽管这不是一个特定的迹象(图2) [75- - - - - -77]。
恶性疾病的特征
虽然许多恶性积液会表现出渗出特征,但没有特定的积液特征,并且也经常注意到漩涡[74,75]。约10%的病例有消声表现[65]。慢性或更活跃的恶性肿瘤可导致纤维分隔和/或定位的形成[74]。胸膜或膈膜结节性积液的出现几乎总是恶性肿瘤的征兆,尽管这种征象可能很微妙(图2) [65]。
胸膜感染的特征
分隔和/或定位提示胸膜感染,需要在适当的临床情况下进行引流(图2) [63],并且可能表明纤溶治疗失败的可能性更大[78]。一个小系列描述了“悬浮微泡”标志,发现它对坦率的脓胸非常敏感和特异性[79]。在结核性积液中,复杂的分隔外观在12个月时对残余胸膜增厚的预测价值为84% [80]。对于“单纯的”肺旁积液,没有已知的与最终需要治疗相关的液体体征[81],但在一个小的儿科系列中,更大程度的回声与液体培养阳性、需要更多的程序和更长的治疗时间有关[82]。
气胸
证据和当前实践的概述
传统上,气胸是通过直立胸片确诊的。然而,越来越多的人对使用TUS来识别气胸,特别是在创伤和重症监护的背景下[12]。在气胸中使用TUS的困难是由于组织-空气界面的高阻抗,导致大部分超声波被反射。因此,肺中的空气和胸膜空间中的空气在胸膜表面形成一条明亮的线。然而,在气胸中描述的TUS有三个特定特征:缺乏肺滑动,没有“b线”,以及识别“肺点”[85- - - - - -87]。
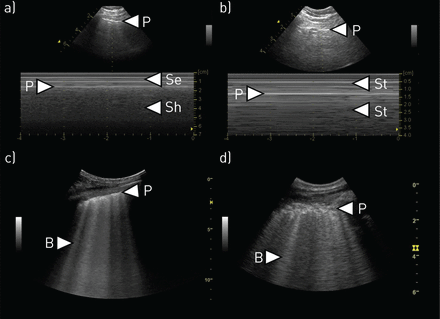
肺滑动是指肺随呼吸运动时胸膜线的波光粼粼[85]。如果确定肺滑动,则可排除该区域的气胸。相反,肺无滑动并不是气胸所特有的。肺滑动也可以用m模式评估[88]。肺向胸膜线远端滑动,在胸膜线远端形成颗粒状,称为海滨征。肺部没有滑动会产生被称为“条形码”或“平流层”标志的线条(图3)。重要的是,慢性阻塞性肺病患者的恶性通货膨胀或大疱性肺气肿可导致肺滑动丧失[89和胸膜粘连。
气胸和b线。a)正常m模式表现:在图像顶部,可以看到m模式线垂直穿过胸膜线(P)。在相应的m模式图像中,胸膜线被视为一条高回声线,与换能器的距离与二维(2D)图像(约1.8 cm)相同。胸壁的不动结构在m型图像上可见胸膜线上方的水平线(Se)。在肺滑动的情况下,m型图像胸膜线以下区域呈颗粒状。这种图案被描述为类似于海岸(Sh),因此也被称为“海岸标志”。b)气胸m型表现:若无肺滑动、肺脉搏,则2D/ b型胸膜线以下区域无变化。当使用m模式时,这将被视为胸膜线(P)上下的水平线(St)。m模式模式被描述为类似于条形码或平流层,因此也被称为“条形码符号”或“平流层符号”。当有气胸时可见此征象,但在其他没有肺滑动和脉搏(如。胸膜粘连)。c)多条B线:多条B线(B)为垂直的高回声线,起源于胸膜线,从胸膜线一直延伸到2D/B模式图像的底部。d)特发性肺纤维化:诊断为特发性肺纤维化的患者下肺叶的胸部超声图像。多条B线(B)可见,胸膜线(P)严重增厚和碎裂。
b线(也称为“彗星尾”)是由于肺表面的缺陷而从胸膜线向远处突出的垂直伪影(图3) [86]。b线的存在排除气胸,但b线的缺失并不能证实气胸。
肺点是一种超声征象,它试图定位气胸与内脏和胸膜壁层之间无空气区域的交界处。即。在这里内脏和胸膜壁分开90]。使用固定探头,肺点指无肺滑动或b线(气胸)到明显滑动区域(肺)之间反复过渡的模式。有研究认为,肺点的识别对气胸是100%特异的[90],通过在胸壁多个位置标记肺点,可确定气胸大小[91]。然而,肺点仅见于部分气胸,且取决于患者体位。
气胸的超声心动图在小的局部气胸中是具有挑战性的,在严重的皮下肺气肿的情况下是不可能的,因为皮下组织中的空气反射了所有的超声波(图1)。
近20年来,已有研究发表了TUS在气胸诊断中的应用。其中大多数是前瞻性病例系列,比较了在创伤、医源性(图像后引导活检)或重症监护背景下诊断气胸的成像方式,但没有随机对照试验评估临床效果或结果。目前,已经发表了四项荟萃分析,汇集了比较TUS与胸片造影对气胸的准确性的数据[92- - - - - -95]。合并敏感性为78-90%,合并特异性为bb0 - 98%。胸片表现不佳,敏感性为39-52%,但特异性相似。然而,这些结果必须放在上下文中看待;绝大多数研究主要包括急诊科仰卧位的创伤患者,这自然会降低胸片比较器的灵敏度。
所有四项荟萃分析均存在显著的异质性,其中一项荟萃分析表明这是由于操作员的表现[92],但其他一些因素也可能起作用。重要的是,创伤患者在仰卧胸片上遗漏的气胸可能是隐匿的。隐匿性气胸的诊断尚未显示会影响临床结果,但确实可能导致过度治疗(如。胸膜引流可能不需要)。
三个研究专门评估了肺活检后气胸的识别:C挂等。[96对97例患者在透视引导下肺活检后进行了高分辨率CT (HRCT)扫描,其中36%的患者发现气胸。作者得出结论,TUS的敏感性为80%,但没有区分气胸的大小;因此,这些研究可能在CT上识别出一些小的、临床不显著的气胸(与高于正常气胸率保持一致)。Reissig和Kroegel[97]研究了53例支气管镜下经支气管活检后的患者,在所有4例(7.5%)病例中,TUS均发现气胸。年代artoriet al。[98]通过对285例TUS引导下的肺活检患者进行检查,得出TUS的敏感性为100%。在这个系列中,只有8例(2.8%)患者有气胸,所有患者都通过TUS确诊;尽管只有在超声心动图与胸片不一致时才进行CT检查。
TUS的另一个应用是判断胸管引流后气胸是否消失。一项研究表明,TUS优于胸片[99],但由于是单中心研究,患者人数少(n=44),研究受到限制。
间隙综合征
证据和当前实践的概述
间质综合征描述的是一种复合的TUS表现,表示肺间质密度增加继发于弥漫性基础疾病或病症[One hundred.,101]。肺泡囊周围的间隙和组织构成肺间质,包括肺泡上皮、肺毛细血管内皮、基底膜、血管周围组织和淋巴管周围组织。如果两肺中一个或多个组织受到影响,则可能出现间质性综合征。
b线的存在和定量是鉴别和确认间质性综合征的基础发现[102]。b线的出现是由于超声束在肺密度增加的区域和胸膜线附近不通气的区域之间的持续反射[103,104],定义为垂直混响伪影,起源于胸膜线,与肺滑动同步,不间断地延伸到屏幕边缘而不褪色(图3) [105]。已经推荐了几种涉及不同扫描区域数量的TUS扫描方法来检测间质综合征[5,16,17,27,106- - - - - -110],但大多数是V的展开olpicelli等。[105当每个半胸在两个以上的肺前或肺侧间质中出现至少三条b线时,定义为间质综合征。在许多情况下,心源性和非心源性肺水肿是最常见的间质综合征病因,但其他情况,如急性呼吸窘迫综合征(ARDS)也可引起间质综合征[111]。在这些情况下,间质综合征是由于液滞或毛细血管渗漏,蛋白质在间质积聚,导致间质和肺泡水肿[112]。一项对1827例患者的荟萃分析发现,在呼吸困难合并急性心力衰竭(AHF)患者中,TUS比胸片检查(88%)更敏感地发现间质综合征与73%),但特异性相当(90%)[113]。在一项前瞻性多中心研究中,包括1005名急诊科急性呼吸困难患者,P艾薇塔等。[114发现将TUS加入标准诊断方案优于将间质综合征作为AHF的一部分进行检测。两项随机临床试验支持这些发现aursen等。[5将常规的临床评估和诊断与使用即时超声检查肺、心脏和深静脉以及常规临床评估和诊断的方法进行比较。正确诊断率明显高于正常诊断率(88.0%)与63.7%)和治疗(78.0%)与56.7%),超声组与常规临床评估诊断组比较。P艾薇塔等。[115研究表明,使用TUS的方法比使用胸片和n端脑利钠肽前体(曲线下面积0.95)的方法具有更高的诊断准确性与0.87, p<0.01)。然而,在重症监护环境下,Bataille等。[116发现间质综合征的存在很难区分心源性肺水肿和肺炎,除非进行辅助超声心动图检查。这两项试验的结果是否可以推广到其他有更多高选择性患者的环境中,以及存在间质综合征的TUS是否应该常规与超声心动图或聚焦心脏超声联合应用,都需要进一步的研究。
除了间质综合征外,ARDS还可能发生胸膜水肿和胸膜纤维化,导致胸膜不规则和肺滑动减少[23,117]。然而,关于AHF检测间质综合征诊断准确性的数据外推不一定适用于ARDS的间质综合征[118]。这也适用于接受透析的患者,尽管间质性水肿与体液超载之间有明确的联系[119,120]。因此,除了作为这些“湿b线”条件下的附加诊断方式的相关性外,TUS在监测间质综合征动态和指导治疗方面具有操作性适用性[121- - - - - -124]。
在间质性肺病(ILDs)中,间质综合征是由持续的炎症或胶原在间质积累后形成的纤维化引起的,导致肺结构扭曲,肺泡通气性受损[104]。ILD是一种异质性疾病,涉及特发性和结缔组织病(CTD)相关亚型[108,125]。基于b系数量的TUS检测间质综合征的适用性主要在继发于硬皮病、类风湿关节炎、干燥病和抗合成酶综合征的ctd - ild中进行了评估[106,107,126,127]。在其中一些研究中,b线数量的增加与疾病严重程度的相关性优于HRCT [108,126]。此外,胸膜不规则性的存在和b线之间距离的增加与纤维化增加和肺生理参数(如总肺活量(TLC))和肺一氧化碳扩散能力(图3) [108]。在特发性ild中也观察到类似的结果[11]。最近的一篇综述提出,与HRCT相比,tus识别的间质性综合征可用于确定通常间质性肺炎的分布[128]。尽管一些研究发现,与HRCT相比,tus相关间质综合征在ild中的诊断准确性较高[107],但由于研究队列较小、疾病和疾病行为分类错误,这些结果是否具有代表性值得怀疑[129,130]。
在大流行爆发后的一些初步研究中报告了使用TUS评估COVID-19患者的情况。报道的典型表现为b线、间质综合征和肺实变[131- - - - - -133]。但目前发表的文献还比较少,亟待进一步研究[40,132]。
肺癌合并
证据和当前实践的概述
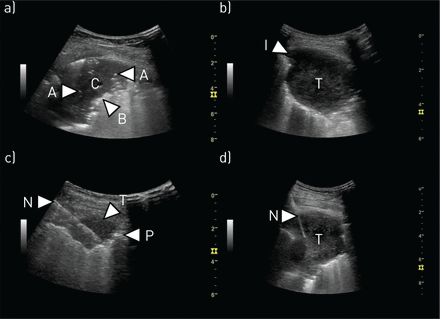
肺实变的声像图被定义为胸膜下回声差区或组织样回声区[1]。动物和人体研究表明,在TUS出现的实变是肺组织密度增加的结果,最终导致完全缺氧[24,134]。这是唯一一种肺可见为实性器官的情况。由于许多情况(如。肺炎、恶性肿瘤、肺栓塞、肺不张、挫伤、误吸等可导致肺组织完全缺氧,肺实变本身是一种非特异性发现。肺实变应与b线区分,b线表现为肺组织密度增加,但肺实质至少部分通气,因此不能看到肺实质。
为了使用超声显像显示肺实变,缺氧肺区需要与胸壁接触(有或没有液体介入),在“肺区”内,可以经胸评估。尽管如此,当使用CT作为参考标准时,TUS对肺实变的诊断准确率高于胸片[135]。然而,采用更稳健的设计来限制潜在偏差的研究仍然是值得的[136]。
自20世纪80年代以来,已经发表了评估使用超声诊断肺炎,特别是社区获得性肺炎的不同方面的研究,随着即时超声的更广泛使用,该研究稳步增加[26,137- - - - - -145]。在O我一起等。[146]在5108例患者的联合样本量中,TUS诊断急诊科肺炎的汇总诊断准确率为敏感性92% (95% CI 87-96%),特异性94% (95% CI 87-97%) (图4)。将超声心动图与临床评估和其他诊断方式(包括胸部x线摄影)结合使用,似乎可以提高整体诊断的准确性,但对超声心动图在诊断肺炎方面的临床影响知之甚少[5,147,148]。基于J的et al。[149],似乎TUS可以安全地取代胸片作为儿童肺炎的初始成像方式,从而减少辐射暴露。然而,该研究确实报告了TUS组频繁使用胸部x线摄影。尽管研究倾向于使用TUS而不是胸片来诊断成人肺炎,但从诊断和安全的角度来看,TUS和胸片的最佳组合尚未确定。重症监护环境中的一些混杂因素使TUS诊断肺炎更加复杂,降低了诊断的准确性;相反,在这种情况下,一系列的TUS附加体征和初步的微生物学发现产生了很高的诊断准确性[145]。
巩固和侵入性手术。a)肺炎:可见肺实变(C)。肺实变内可见支气管充气征(a),可见高回声点或线。肺组织充满空气部分的边界区(B)呈锯齿状,不规则。实变周围常可见b线。这是典型的肺炎症状。b)肺肿瘤:可见肺肿瘤(T),呈圆形,边界清晰,具有相当均匀的组织样外观。胸壁有浸润性生长(I)。c)超声引导下胸膜肿瘤活检:胸膜肿瘤(T)位于胸膜线(P)的浅表处。穿刺针(N)插入肿瘤进行活检。针尖位于胸膜线上方,可将气胸的风险降至最低。d)超声引导下肺肿瘤活检:发现肺肿瘤(T)。 A needle (N) has been placed in the tumour in order to obtain a biopsy. The needle tip has been placed in the margin of tumour, but still with some distance to the normal air-filled lung. This has been done in order to avoid obtaining a biopsy from central necrotic areas of the lung and yet still attempting to minimise the risk of pneumothorax.
尽管使用TUS诊断肺栓塞早在50年前就有描述,但该领域的研究主要是在过去二十年中发展起来的,有几项描述性和诊断准确性的研究[15,29,150- - - - - -164]。在一项关于us对肺栓塞诊断准确性的荟萃分析中,Squizzato等。[165]报道双变量加权平均敏感性和特异性分别为87.0% (95% CI 79.5-92.0%)和81.8% (95% CI 71.0-89.3%)。基于这些发现,TUS在诊断肺栓塞方面似乎优于其他形式的单器官超声[166,167]。一些研究提倡对疑似肺栓塞或呼吸道症状的患者进行全身超声检查,结合肺部、心脏和深静脉的评估。这种多器官方法优于单器官方法,但评估潜在临床影响和安全性的随机试验尚未发表[5,22,27,29,163,168]。
一些研究描述了使用TUS评估肺实变的各种其他特定原因(如。肺不张,肿瘤,挫伤)已发表。TUS的发现和评估这些疾病的效用可能具有高度的临床相关性(如。侵袭性生长的评估),但大多数研究都是描述性的,或者样本量相对较小(图4) [19,44,169- - - - - -180]。
虽然之前的大多数研究都是为了评估TUS作为诊断工具的使用,但越来越多的人开始关注它作为监测工具的能力[181]。关于如何使用TUS实时监测从正常模式到间质综合征的逐渐变化、肺实变以及随后这些结果的逆转的基本原则,已经通过全肺灌洗模型得到了很好的描述[24]。一些TUS监测研究报告了有希望的和临床相关的结果,特别是在ARDS,呼吸机相关肺炎和机械通气脱机的重症监护环境中。然而,目前仍缺乏以tus为导向的管理在改善临床结果方面的可靠数据[6,110,122,138,182- - - - - -188]。
隔膜
证据和当前实践的概述
健康受试者膈肌活动度和厚度与呼吸肌力量和肺功能相关[189,190]。27例半膈肌麻痹患者,静息呼吸时膈肌活动度、功能剩余容量和TLC厚度、膈肌增厚分数(TF;与未麻痹的半膈相比,半膈麻痹侧呼吸时膈肌厚度变化减小[191]。在检测半膈运动异常方面,TUS比透视更敏感,30例技术失败中有4例为透视失败,而TUS无失败[192]。尽管传统上使用传统的B或m模式来评估隔膜,但一些研究表明,更先进的技术(如。区域法,斑点跟踪)可能会被证明更准确和可行[193- - - - - -195]。
重症监护病房膈肌的TUS评估
自主呼吸试验(SBT)用于预测机械通气患者的脱机结果;然而,在SBT成功拔管后,13-26%的患者需要抢救无创通气或在48-72小时内再次插管[196,197]。通气诱发的膈肌功能障碍常见于难以脱离机械通气的患者,可通过测量呼气末膈膜厚度的TUS进行评估,或更动态地评估胸膜和腹膜相邻区域的TF或膈肌偏移(DE)。TUS参数和断奶数据各不相同;在一项包括19项研究和1071例有创伤性机械通气≤24小时的患者的系统评价中,TF的操作曲线下面积为0.87,合并诊断优势比(dOR)为21 (95% CI 11-40),合并DE的敏感性为75%,dOR为10 (95% CI 4-24) [198]。另一项荟萃分析(13项研究和742例患者)报道,TF的总敏感性为90%,特异性为80%,dOR为32.5 (95% CI 18.6-56.8), DE的总敏感性为80%,特异性为70%,dOR为10.6 (95% CI 4.2-27.1) [199]。低TF是断奶结局的良好预测指标,各研究结果一致,较高dOR表明TF比DE具有更好的诊断准确性。TF和DE都是可重复的[196,198,200- - - - - -204]。然而,在一项大型多中心随机对照试验中艾薇et al。[205],膈功能障碍与拔管失败的风险增加无关。因此,需要进一步的研究来确定TUS评估膈肌在机械通气患者中的确切作用。
胸腔积液
胸腔积液中呼吸困难的机制尚不完全清楚。胸腔积液对横膈膜产生负压的能力有不利影响,这被认为是呼吸困难的原因之一。14例机械通气患者采用压力支持通气合并胸腔积液,胸腔积液吸入后呼吸速率下降,潮气量增加,膈移位增厚增加,排液量与潮气量增加有相关性[j]。206]。当胸腔镜前后(19例恶性胸腔积液中有14例)行TUS时,与膈运动正常的积液相比,较大的积液量与膈运动受损有关[207]。胸膜抽吸后,有半膈矛盾运动的患者(n=21)在1 s内的用力呼气量、用力肺活量、动脉血氧张力、肺泡-动脉血氧梯度和呼吸困难方面有微小但显著的改善,而没有膈矛盾运动的患者(n=41)则没有[208]。在一项更大的研究中(n=145),有症状的胸腔积液患者,Muruganandan等。[209[3]表明,在胸腔穿刺前出现半膈形状和运动异常的TUS与引流后呼吸困难的缓解独立相关。这些结果表明,膈肌变平或异常运动是吸痰恢复正常膈肌位置和形状的强烈迹象,而TUS可以帮助评估。
超声引导程序
证据和当前实践的概述
TUS使用的增加改变了介入肺科医生能够提供的手术范围。研究一致表明,直接比较,TUS比临床检查更安全[219],并降低医源性并发症的风险和成本[220- - - - - -222]。目前大多数国际指南的立场是,所有胸膜手术(液体)应在美国医学协会的指导下进行[3.]。临床研究强调了胸膜介入治疗在改善关键预后方面的诊断和治疗价值[223,224],进一步挑战医生在TUS的帮助下扩展他们的程序边界,以满足不断增长的患者需求并提高可及性。
实时超声成像不仅可以在手术前引导最佳胸膜穿刺位置,还可以促进小积液的胸腔穿刺,大多数专家建议安全的积液深度≤1cm [42]。在局部积液的情况下,导吸导管的引入针可以引导到最大的液体集合,同时用于沿着其路径穿越和破裂分隔[225]。术后超声可排除气胸,其阴性预测值高达100% [85]。彩色多普勒可以在手术前筛查介入部位的肋间动脉,也可以确认术后没有出血[226,227]。
在胸管插入中,超声心动图提供了类似的手术优势。目前不推荐使用超声心动图指导气胸引流。目前使用的胸管插入技术有“Seldinger”(或导丝)、钝性分离和套管针法。大多数数据表明,12-French (F)引流管适合大多数胸膜引流指征,在安全性、有效性和患者舒适度方面取得了平衡[228,229]。回顾性分析迄今为止最大的前瞻性随机对照胸膜感染试验(多中心胸膜内脓毒症试验-1;(n = 405)230],显示小口径(<15 F)胸管患者的死亡或手术频率无显著差异[229]。此外,它们对胸膜内纤溶的适用性使其成为合适的治疗选择[231]。胸膜切除术胸管的最佳尺寸仍然是一个有争议的领域,一些研究表明,小口径(<14 F)的引流管可能效果较差[232,233]。基于这些研究,肺科医生将能够通过使用tus引导的小口径胸管插入来处理大多数胸管插入的适应症。
胸腔留置导尿管(IPCs)对复发性恶性胸腔积液的治疗有很大的影响。234],目前正在进行的研究正在寻找它们在良性积液中的位置。虽然TUS在指导初始插入方面发挥着既定的作用,但它可能会指导选择更适合IPCs而不是引流和胸膜固定术的患者。非膨胀性肺的诊断传统上是通过胸腔积液引流,然后胸片显示气胸真空交货或使用胸膜测压法[235]。数据表明,斑点跟踪成像分析和m模式可以在积液引流之前识别夹陷肺,从而允许提前选择明确的治疗方案[84]。
局部麻醉胸腔镜(LAT)现在已成为调查未确诊的单侧胸腔积液和/或疑似恶性肿瘤的金标准[236],越来越多的中心有了常规服务[237]。TUS是LAT的重要辅助工具,可让操作人员评估液体量、肺滑动是否存在、分隔程度,以及胸膜和膈增厚和结节性的性质。然后,作业者能够在同一次井眼中瞄准进入点,以获得最大的成功或转换为替代干预措施。如。如果认为积液量不足。在这种情况下,TUS可以通过实时引入Boutin针或钝性夹层,对合适的患者进行人工气胸诱导[238,239]。在这种情况下,近年来越来越多的医生采用的另一种选择是超声引导下的闭式胸膜活检(图4)。该技术作为一种侵入性较小的LAT替代方法,对老年人或体弱患者尤其有利。在经验丰富的操作员手中,超声引导下的胸膜活检结果与放射学专业同事进行的结果相当[4]。到目前为止,还没有强有力的证据来确定新型切芯针是否优于传统的反斜角(如。艾布拉姆斯)针。
由肺科医生进行的tus引导下的肺活检不仅安全可行,而且产率相当[240,241],但也可能比放射科医生引导的ct引导活检更有优势,因为手术时间更短,进入更快,并发症风险更小[242- - - - - -244) (图4)。补充使用更先进的超声方式,如对比增强超声和弹性成像,可以选择恶性肿瘤高风险患者进行后续活检,并指导活检部位的选择,从而提高活检程序的诊断率[245- - - - - -249]。
由肺科医生对与胸部有关的结构进行聚焦超声检查(如。颈部)和随后的超声引导活检已经被描述,并可能提供一种快速,侵入性较小的方法来获得诊断和分期疑似胸部恶性肿瘤的患者[250- - - - - -253]。此外,在其他累及肺外的疾病中也有潜在作用(如。结节病、肺结核)[254- - - - - -256]。
培训
证据和当前实践的概述
TUS没有直接的并发症或风险,但重要的决策是根据TUS做出的,而合格的操作人员对于实现高诊断准确性至关重要[97- - - - - -258]。有必要对新操作员进行结构化和循证培训和评估,以确保他们的能力[2,259]。2018年发表了一篇关于美国理工大学培训方法和评估的系统综述,其中包括16篇文章[259]。从那时起,已发表了12篇文章,符合列入本声明的条件。
在美国,程序能力通常是在病床边,由经验丰富的同事在查房时,或在固定时间框架的课程中教授的。3.,260- - - - - -263]。不幸的是,临床环境可能是一个不系统的和有压力的环境,在这里学习依赖于同时可用的合适的病人和熟练的监督者。一些美国课程存在,但固定的时间框架使得它不可能保证所有的学员达到扫描一系列不同病理的能力。此外,技术程序的实施和整合与学习程序本身同样重要,这意味着与其他超声操作员的反馈和临床讨论很重要。
模拟或模拟训练提供一个无压力和标准化的学习环境,学员可以继续练习他们的技术技能和手眼协调能力,直到他们获得必要的能力。[264,265]。学员的实际训练时间可尽量延长,而对专家监督的需要则可减少,令模拟训练更有效及更经济。[266]。
实践培训,无论是在模拟器上还是通过扫描模拟患者或健康志愿者,都必须以扎实的理论知识为基础,以提高培训的效果,并且必须在临床中进行有监督的技能改进,直到获得独立的能力。固定的时间框架或任意数量的执行/监督程序不等于获得的能力;所有学员有不同的学习进度[267]。
欧洲医学和生物学超声学会联合会和皇家放射科医师学院就理论课程中应包括哪些主题提出了建议(表9) [262,263]。一些研究通过使用涵盖相同主题或几乎相同主题的理论测试来评估新操作员的理论知识[260,268- - - - - -270]。人们使用了许多不同的学习方法,如。以课堂为基础的讲座、小组会议、网络会议或以书籍或论文为基础的个人作业[270- - - - - -273]。所有的研究都表明,无论使用何种学习方法,知识都会增加,但只有一项研究为所使用的理论测试提供了有效的证据[274]。
大部分研究都包括实际操作训练[260,261,269,271- - - - - -273,275- - - - - -279]。介绍了几种可能有用的实践培训方式,包括动物模型、虚拟现实模拟器、幻影和人类(健康志愿者或患有肺部疾病/症状的患者)。然而,研究设计和方法是异质的;使用无有效性证据的结果测量;结果很难比较。两项研究提出了具有实际评估有效性证据的模拟器模型[280,281];确定了在临床环境中进行评估的几种工具[282- - - - - -284];并建议制订一份最低培训标准指南,由经验丰富的运输服务操作员进行理论及实务培训[285]。
培训和评估美国学生的知识和/或证据存在差距
正如期望医生根据最佳医学证据进行治疗和实践一样,教育工作者应该利用现有的最佳证据将他们的教育引向尽可能好的方向[286]。地理、财政和行政方面的因素会影响到在尽可能高的水平上进行教育的可能性。没有研究评估不同的实践培训方式的效果,机构层面的教育干预或将患者结果作为主要终点。这些研究需要在欧洲层面提出建议。
病人的角度
证据概述
文献检索无法确定任何定量或定性研究专门针对这一主题。四篇文章被纳入审查,涉及患者不适和满意度超声在急诊科设置,包括但不限于美国[287- - - - - -290]。确定的关键主题是患者满意度高,床边超声不适程度低以及患者与提供者的互动。
病人满意度
两项研究发现急诊科的床边超声可提高患者满意度[287,288]。加热超声凝胶并没有显著提高患者满意度、急诊就诊总体满意度或患者对医生专业度的认知[290]。患者反馈表明,床边扫描在急诊环境之外也很受欢迎,特别是如果患者呼吸困难,因为它避免了访问多个医院部门的额外压力。与其他成像技术(如CT)相比,超声的风险较低,这可能会让患者感到安慰。暴露于辐射对患者来说是一个问题,特别是如果需要多次扫描。
不舒服
大多数病人在对心脏、肺和深静脉进行即时超声检查时不会感到不适[289]。不适程度的增加通常是由于潜在的疾病(如。肋骨骨折)或干预的结果(如。复苏)引起局部疼痛。大多数患者,包括那些经历过一些不适的患者,将来都愿意接受超声检查。在进行超声检查之前,专业人员应该告知有潜在疾病的患者,他们可能会感到不适。
总体结论
持续的临床应用和研究已经确立了TUS作为现代肺科医生的关键工具和技能。超声设备可用性的增加有助于促进TUS在欧洲和世界范围内的实施和使用。从历史上看,超声检查是由其他专业提供的,许多国家和国际呼吸学会没有使用TUS的传统或建议。因此,在许多方面,肺科医生对TUS的临床应用远远领先于指南和建议。TUS的潜在优势是从研究到临床实施的路径相对较短,主要缺点是普遍缺乏共识,研究结果的实施没有足够的科学证据来支持这种实施。为了进一步实现肺科医生实施TUS的“专业化”,需要来自国家和国际呼吸学会的社会指南和建议。该工作组声明的目的是为目前使用TUS的肺病学家提供一个最新的总结指南,并确定未来的关键研究领域。这是第一个正式的ERS关于TUS的声明,是进一步在国际水平上推进TUS专业化的重要一步,这将反过来使许多患者受益,医生每天都以这种方式进行评估。
补充材料
可共享的PDF
确认
我们感谢David Rigau Comas(西班牙巴塞罗那伊比利亚美洲Cochrane中心)在发言期间提供的宝贵的方法援助和支持。
脚注
本文的补充资料来自www.qdcxjkg.com
本ERS声明于2020年9月2日由ERS执行委员会批准。
利益冲突:C.B.劳森没有什么可透露的。
利益冲突:A.克莱夫没有什么可透露的。
利益冲突:哈利法克斯没有什么可透露的。
利益冲突:私家侦探皮特森没有什么可透露的。
利益冲突:R. Asciak没有什么可透露的。
利益冲突:J.R.戴维森没有什么可透露的。
利益冲突:R. Bhatnagar没有什么可透露的。
利益冲突:贝达维没有什么可透露的。
利益冲突:雅各布森没有什么可透露的。
利益冲突:C. Coleman是欧洲肺基金会的雇员。
利益冲突:A. Edey没有什么可透露的。
利益冲突:G. Via没有什么可透露的。
利益冲突:G. Volpicelli没有什么可透露的。
利益冲突:马萨德没有什么可透露的。
利益冲突:F.雷蒙迪没有什么可透露的。
利益冲突:埃维森没有什么可透露的。
利益冲突:康格没有什么可透露的。
利益冲突:J. Annema没有什么可透露的。
利益冲突:N.M. Rahman报道了在提交的工作之外从意大利Esaote提供的设备。
利益冲突:N. Maskell没有什么可透露的。
支持声明:这项工作得到了欧洲呼吸学会的支持(批准号:TF-2018-05)。188bet官网地址本文的资助信息已存入交叉基金注册处。
- 收到了2020年5月1日。
- 接受2020年8月20日。
- 版权所有©ERS 2021
参考文献
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵