摘要
阻塞性睡眠呼吸暂停(OSA)非常普遍,是机动车事故(MVA)的公认危险因素。持续气道正压的有效治疗与这种事故风险增加的正常化相关。因此,许多司法管辖区出台了规定,限制阻塞性睡眠呼吸暂停患者在得到有效治疗之前驾驶的能力。然而,在决定事故风险时,由每小时呼吸暂停-低通气频率和困倦程度决定的OSA严重程度的相对重要性仍然存在不确定性。此外,OSA风险和/或事故风险的识别仍然是难以捉摸的。欧洲有关驾驶健康的官方规定的出台促使欧洲呼吸学会成立了一个工作组,以解决睡眠呼吸暂停、嗜睡和驾驶的问题,以期为参与治疗该疾病患者的临床医生提供概述。188bet官网地址本报告评估了OSA患者MVA的流行病学;这种关联所涉及的机制;筛选问卷、驾驶模拟器和其他技术在评估困倦和/或警觉性受损方面的作用;治疗对受影响司机MVA风险的影响; and highlights the evidence gaps regarding the identification of OSA patients at risk of MVA.
摘要
患有阻塞性睡眠呼吸暂停和嗜睡的司机有发生驾驶事故的风险;通过有效的治疗可以消除,最近欧洲的法规已经在这个问题上实施了https://bit.ly/3mXDhV1
简介
阻塞性睡眠呼吸暂停(OSA)非常普遍,最近的一般人群研究表明,近50%的成年男性患有中度或重度睡眠呼吸障碍(SDB),其呼吸暂停-低呼吸指数(AHI)≥15次·h−1[1].基于AHI≥5事件·h的OSA临床综合征−1伴随适当的白天症状,特别是白天过度嗜睡(EDS),据报道,高达10%的成年男性有这种症状,而女性的患病率约为这一比例的一半[2].行车EDS是导致机动车事故(MVA)或工伤事故的重要因素。与睡眠障碍和嗜睡相关的疾病是事故风险增加的既定因素[3.,4],而OSA是与EDS相关的最常见的医学疾病。阻塞性睡眠呼吸暂停的医学法律后果主要涉及由阻塞性睡眠呼吸暂停引起的事故风险及其相关的经济影响和法律后果。
多个司法管辖区已实施法规,限制阻塞性睡眠呼吸暂停患者的驾驶能力,直至证明有效的治疗方法。[5].这些规定通常包括OSA的客观严重程度(通过在诊断性睡眠测试中测量SDB的程度来证明)和嗜睡水平(通常在临床实践中使用埃普沃斯嗜睡量表(ESS)来评估)[6].睡眠测试中的AHI与ESS测量的主观嗜睡之间的不良关联,强调了包括这两个变量的重要性[7,8],此外,深发展严重程度和困倦程度在预测意外风险方面的相对重要性仍不确定[9].
2014年,欧盟(EU)实施了一项指令,引入了规范阻塞性睡眠呼吸暂停(OSA)患者驾驶健康的法规。本指令规定了患有AHI的患者>15事件·h−1在有效治疗之前,相关的嗜睡不应驾驶,并且需要医生证明以确认是否适合继续驾驶[10].然而,临床医生对这种评价普遍存在相当大的不确定性[11],这可能反映了目前对疾病严重程度评估的不确定性,特别是对嗜睡的评估。该指令的首要目标是防止未经治疗的阻塞性睡眠呼吸暂停(OSA)患者在报告驾驶时犯困时继续驾驶,直到疾病得到有效治疗。
由于欧盟指令及其实施方面的相关不确定性,欧洲呼吸学会(ERS)成立了一个工作组来解决睡眠呼吸暂停、嗜睡和驾驶的问题,以期为参与治疗该疾病患者的临床医生提供概述。188bet官网地址
方法
工作组成员代表了在驾驶和阻塞性睡眠呼吸暂停问题上有明确兴趣/专业知识的专家,主要来自呼吸睡眠医学,但也来自神经病学、精神病学和公共卫生。患者代表也包括在内。成员被分配到工作组内的工作组,涉及流行病学、机制、筛查、诊断和治疗等相关主题。每个工作组的工作主要是通过电子邮件和电话会议进行互动,整个工作组的实际会议在ERS年度大会期间举行。每个工作组编写一份报告,由工作组主席和一个写作委员会将其纳入最终报告。
每个工作组的成员对1988年1月至2019年11月的医学文献(PubMed)进行了系统的数据库检索,并检索了各自的出版物。随后,系统地查阅了相关文章的参考文献。从所选文章中确定的其他相关参考文献也包括在内。选择适合相关工作组的关键字,如“CPAP”和“驾驶员”。然后,添加适当的搜索词,如“事故”、“碰撞”、“认知障碍”、“警惕”、“疲劳”、“困倦”和“抑郁”。详细的检索标准和各工作组的报告选择流程图载于补充材料.
主要纳入和排除标准为英文发表的文章;人体实验数据;没有评论、指南或病例报告。所有研究都与各自的工作组相关,如。评估鼻持续气道正压通气(CPAP)对OSA患者在真实和/或险些死亡的道路交通事故或驾驶模拟器中的表现、嗜睡、生活质量、认知功能、警惕性、疲劳、嗜睡和抑郁方面的影响。每个工作小组独立提取和分析数据,并根据牛津循证医学中心的证据水平评估个别研究的质量(2001年5月)(补充表E1).所有检索标准和包含个别研究评价的表格均在补充材料.
目前的ERS声明结合了以证据为基础的方法和工作组成员的临床专业知识,基于两步讨论过程:首先在侧重于不同部分的子组内,其次在整个组中。本声明旨在提供文献和当前实践的概述,不为临床实践提出建议。所有专责小组成员达成共识,并批准了有关评估瞌睡司机和评估阻塞性睡眠呼吸暂停患者是否适合驾驶的常见做法的声明。
OSA患者MVA的流行病学研究
当前的知识和现有实践的局限性
几十年来,OSA一直被报道与MVA风险增加有关[12],在各种研究中,这种风险已被量化为控制人群风险的2至7倍[13].风险主要与EDS的发生有关,通常由ESS评分≥11分(满分24分)评估为主观嗜睡。然而,由于方法上的差异,有关阻塞性睡眠呼吸暂停(OSA)的事故风险报告的比较变得复杂,一些研究将阻塞性睡眠呼吸暂停(OSA)的驾驶员与对照组进行比较,而另一些报告则与一般人群进行比较。一些研究还调整了可能的混杂因素,如驾驶频率和距离、视力困难、饮酒和肥胖。此外,事故记录的方法在不同的报告中有所不同,有些报告提供了对人口样本的前瞻性评估,而另一些报告则评估了提交给急诊科的具体驾驶事故。
基于调查问卷的司机研究结果分别对非商业和商业司机进行了分析(补充表E2).大多数研究是基于自我管理问卷的横断面关联研究,如Epworth [6或Berlin [14]和以前的MVA历史,除了人体测量测量。在一些报告中,在非商业司机中,嗜睡和OSA风险与MVA风险增加有关[4,15,16],但在其他方面则没有[17- - - - - -19].MVA为自我报告,无客观验证。在老年受试者中,OSA的风险与MVA无关。19].在商业司机中,反应率很低,但自我报告的嗜睡与MVA风险增加有关[20.- - - - - -22].估计的阻塞性睡眠呼吸暂停风险与一些人的嗜睡有关[23,24],但并非所有研究[22,25,26].只有一些研究报告了OSA风险或睡眠障碍与MVA率的相关性[24,26- - - - - -28],而其他研究则是否定的[29,30.].
此外,还有3项系统综述和荟萃分析,以及25项基于普通人群、商业司机和OSA患者的睡眠研究(补充表E3).据报道,未经治疗的OSA患者发生MVA的风险增加(AHI >5次·h−1),中位数或2.83(95%可信区间2.72-3.08)[17].在一般人群中,OSA严重程度与MVA风险之间存在剂量效应关系[31- - - - - -34],但睡眠时间短和/或自我报告的困倦也起了作用[31,35].根据其他研究,嗜睡与MVA的发生有关,但不是通过多导睡眠描记术(PSG)获得的测量结果。35,36].在这些研究中,记录在案的OSA与MVA的比值比高相关(范围为3.0-8.5)。在职业司机中,也观察到同样的趋势[28,37- - - - - -39],一些研究强调了睡眠不足的主要作用[40],或困倦[41]或夜间低氧血症[37].相反,年代tevenson等.[42]的研究发现,患有中度或重度阻塞性睡眠呼吸暂停(OSA)和不患有中度或重度阻塞性睡眠呼吸暂停(OSA)的重型车辆驾驶员在MVA发生方面没有差异。在睡眠临床样本中,OSA与MVA之间的相关性得到了证实,但一些研究发现OSA严重程度与MVA风险之间没有剂量效应关系[43- - - - - -47].最后,一些研究报道重度阻塞性睡眠呼吸暂停患者的风险尤其大[44,48- - - - - -50],年轻男性OSA患者发生MVA的风险较高[48].
结果的可变性部分原因是难以获得关于MVA和嗜睡的可靠信息,特别是在商业司机中,调查的回顾性性质,以及可能的OSA的不同表型,因为大约一半的OSA患者没有报告EDS。此外,大多数数据描述的是男性司机,而很少有研究评估女性或老年司机的MVA风险。
文献综述及实践综述
OSA会增加MVA的风险。
对职业司机的研究表明,这一人群患阻塞性睡眠呼吸暂停的风险很高。
在职业司机中,睡眠不足是MVA的主要风险因素。
研究建议
目前迫切需要高质量的流行病学研究,可能是基于大型数据库和注册中心,以阐明EDS、SDB严重程度和其他osa相关变量在量化MVA风险中的相对重要性。
阻塞性睡眠呼吸暂停患者EDS的病理生理学及预测因素
当前的知识和现有实践的局限性
嗜睡是导致MVAs发生的主要因素。部分研究(补充表E4)PSG +多重睡眠潜伏期试验(MSLT)检测OSA患者的EDS [51- - - - - -60]以确定可能预测客观EDS的变量。结果各不相同,但三项研究发现困倦患者睡眠效率高,睡眠时间长[54,55,58].六项研究表明夜间低氧血症在预测EDS中的作用[51,52,55- - - - - -58].最近,我我等.[60]报道称,平均睡眠潜伏期与白细胞介素-6水平呈正相关,与皮质醇水平呈负相关。在同一系列患者中,精神运动警觉性测试(PVT)结果与ESS评分相关,但与MSLT结果无关[59].
使用ESS问卷评估主观EDS的研究在夜间低氧血症的严重程度作为EDS的预测因素方面更加一致[51,52,55- - - - - -58,61- - - - - -70]或在认知测试中表现不佳[71].Zamagniet al。[52]报道了主观能谱与呼吸暂停时呼吸努力的标记相关。在一些研究中,睡眠碎片与ESS评分相关[54,57,58,61,62,72],但在其他研究中没有发现[4,55,64].使用更自由的EDS定义的大型横断面人群研究报告EDS与睡眠变量之间没有关联,但与几种共病有关[73- - - - - -75],与Koutsourelakiset al。[76]在阻塞性睡眠呼吸暂停患者中。几项研究报告了OSA患者主观EDS和抑郁之间的强烈关联[67,75- - - - - -79];患有阻塞性睡眠呼吸暂停(OSA)的男性和女性的EDS似乎没有差异[80].一项比较正常受试者和高血压受试者的研究报告,高血压患者的AHI和氧饱和度指数较高,但与中度-重度OSA的正常患者相比,高血压患者的EDS较低[81].EDS与胰岛素抵抗或代谢综合征有关[56,82],但在其他研究中没有发现[66].阻塞性睡眠呼吸暂停的其他代谢变化,即。据报道,与没有EDS的患者相比,EDS患者的下丘脑泌素-1更高,胃饥饿素更低[83].最近在AMOT基因和相关P130蛋白中发现了OSA中EDS的遗传标记,但这些发现需要在更大的数据集中得到证实[84].
在一个大队列的OSA患者中,抑郁和肥胖在诊断时比AHI更能预测EDS,而在快速眼动(REM)或非快速眼动睡眠中,没有发现EDS和AHI之间的关系[85].在韩国普通人群中轻度OSA患者中,OSA患者与非OSA患者之间有轻微差异,但无法确定EDS的预测因子[86].
两项研究报告了主观和客观EDS的联合分析[57,87].年代联合国et al。[57]证实了低氧血症和睡眠中断是EDS的决定因素。P的研究rasadet al。[87]报告了EDS与非裔美国人种族、炎症标志物和睡眠时间短的独立相关性。
其他研究分析了肥胖与EDS的关系(补充表E5).一项荟萃分析发现,减肥后EDS下降,但与AHI变化无明显关系[88].在接受减肥手术的患者中,EDS与代谢变量和抑郁的关系大于与AHI的关系[89,90],或与AHI无关[91].肥胖患者的非手术体重减轻与ESS评分降低和胰岛素敏感性改善有关[92].
病例对照研究报告,无阻塞性睡眠呼吸暂停的肥胖患者EDS患病率为35-57% [93,94],但ESS分数与人体测量或睡眠变量之间没有关系[94],证实了同一组先前的研究结果[95].一项针对普通人群的纵向研究报告了与体重增加或减少相关的EDS变化,以及在7.5年的随访中合并症和抑郁症的显著影响[96].对睡眠心脏健康研究的5年随访数据的分析证实了体重增加在增加EDS方面的作用,但仅限于女性,OSA严重程度解释了20%的关系[88].在肥胖OSA患者中,夜间低氧血症可预测EDS [97]或维持清醒测验(MWT)的警觉性水平[98].在一个异质性睡眠障碍的样本中,肥胖的存在,而不是绝对体重指数值预测EDS [99].
文献综述及实践综述
虽然大多数数据与主观嗜睡有关,但主观嗜睡和客观嗜睡的预测指标之间并无明显差异。
AHI对预测OSA患者的EDS无效,而大多数研究表明夜间低氧血症与EDS有关。
肥胖是EDS的一个危险因素,仅部分由相关的阻塞性睡眠呼吸暂停介导。
抑郁、代谢变量、共病和遗传背景都在EDS发病机制中发挥作用。
对未来研究的设计建议/研究建议
在未来研究OSA患者嗜睡的决定因素时,应考虑肥胖、夜间低氧血症严重程度、合并症和抑郁症等变量。
调查问卷作为司机阻塞性睡眠呼吸暂停筛查工具的作用
当前的知识和现有实践的局限性
由于睡眠中心的诊断能力有限,且等候名单不断增加,因此非常需要对高危人群进行风险分层和在驾驶情况下对患者进行分类[One hundred.].相关的临床信息应通过详细的病史和对疑似SDB患者的仔细临床检查来获得。然而,由于观察者和报告者的偏见,可能很难产生客观的、可重复的结果。因此,我们已制定了若干纳入危险因素、临床症状和体格检查参数的筛查问卷,以方便诊断阻塞性睡眠呼吸暂停[14,101- - - - - -104].ESS (6]、柏林问卷[14],停止(打鼾,白天疲劳,观察到呼吸暂停,高血压)[103]和STOP-Bang (STOP-BMI,年龄,颈围,男性性别)[105]在这一背景下研究得最多。这些工具可以被认为是一种廉价的方法,易于管理,不适最小。然而,OSA测试的鉴别能力是一个值得关注的问题,是至关重要的。
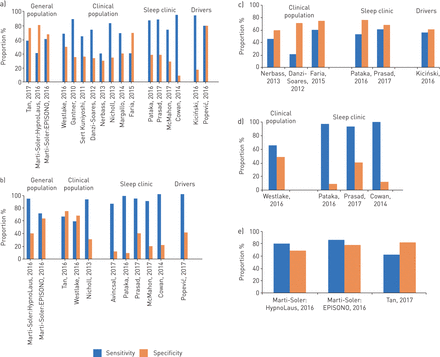
在一般人群中,所有既定问卷的敏感性和特异性均存在极大差异(ESS敏感性18-85%,特异性22-98% [106- - - - - -108];柏林问卷敏感性40-97%,特异性6-100% [104,109- - - - - -114];STOP敏感性33-98%,特异性10-95% [115];STOP-Bang灵敏度0-100%,特异性0-100% [105,109,115,116]),即使考虑到OSA的临界值(AHI≥5个事件·h−1, AHI≥15个事件·h−1, AHI≥30个事件·h−1) (补充表E6).类似的模式可以在视觉上欣赏图1,报告了不同人群的单项研究结果。所有问卷的敏感性在睡眠临床样本中最高,而ESS总体上显示出较差的预测价值。在临床人群样本中(即。入院或随访除阻塞性睡眠呼吸暂停(OSA)以外疾病的患者),平均而言,柏林问卷显示出比STOP-Bang更高的敏感性。显然,数据表明问卷调查并不能可靠地排除或排除阻塞性睡眠呼吸暂停的存在。
评估各种问卷作为阻塞性睡眠呼吸暂停筛查工具的研究的敏感性和特异性。a)柏林问卷;b) STOP-Bang(打鼾,白天疲劳,观察到呼吸暂停,高血压;体重指数,年龄,颈围,男性性别)问卷;c)爱普沃斯嗜睡量表;d) STOP问卷;e) NoSAS问卷(所有研究均针对一般人群)。引用文献为T一个et al。[219),米arti -年代奥立et al。[110), Westlakeet al。[109),一个vincsalet al。[220),克antneret al。[116),年代导Kuniyoshiet al。[221),维anzi -年代桨et al。[222), Nerbasset al。[223), Nichollet al。[224),米argalloet al。[225), F咏叹调et al。[226], Patakaet al。[227], Prasadet al。[228),米c米ahonet al。[229], Cowanet al。[230), Kiciń滑雪et al。[231], Popevićet al。[232].
文献综述及实践综述
大多数关于筛查工具的研究都是观察性的(大队列或病例系列),敏感性或特异性较差,导致漏检病例(假阴性)和假阳性病例的数量高得不可接受。
即使在相同的高危人群和相似的AHI阈值中,报告的敏感性和特异性的范围也是巨大的。
最简单的嗜睡调查问卷ESS并不能区分有OSA风险的患者。
在专业司机和高危人群的环境中,除了熟练的病史和检查外,作者目前的做法是直接进行适当的睡眠研究并进行客观的生理监测。
未来研究重点
在OSA严重程度的完整范围内,在不同的目标人群(普通人群、司机、高危人群)中评估和验证新问卷。
筛查问卷与夜间脉搏血氧测量相结合。
开发灵敏度和特异性更高的新问卷,评估AHI阈值和问卷评分这些问卷表现最好。
睡意评估
当前的知识和现有实践的局限性
客观评估以确定驾驶事故的高风险主体,以遵守现行的欧盟法规,是一个主要问题。虽然大多数关于阻塞性睡眠呼吸暂停的研究都集中在嗜睡上,但驾驶健身可能更多地与警惕性有关,即。一个人长时间保持注意力集中和对刺激保持警觉的能力[117].警惕性下降并不仅仅是暴露于重复或无聊的任务的结果;最近的研究表明,警戒任务耗费能力和资源,而且工作量和压力相当大[117].从完全清醒到明显睡眠的整个睡意范围是影响警觉性的因素之一。
然而,警惕是一个复杂的现象;睡眠不足和警惕性下降在功能上不太可能等同。在过去的30年里,人们曾尝试开发客观和主观的测试,以评估睡眠剥夺对警觉注意力的影响,然后将结果推断为驾驶能力。118].在与睡眠障碍相关的文献中报道的最常研究的测试的描述可在补充材料.
2006年之前发表的关于驾驶警惕性测试的研究受到以下因素的限制:方法不完善、患者群体不稳定、关于睡眠不足、咖啡因/尼古丁/药物摄入以及警惕性/注意力昼夜波动的信息不足,这些因素可能会影响当天的表现。此外,他们通常不受年龄、性别和驾驶经验程度等因素的控制。从流行病学和对各种人群的大规模调查来看,仍然相当清楚的是,那些在犯困后继续开车的人,有更多睡眠债务的人,以及那些睡眠障碍(最常见的是OSA)影响睡眠质量的人,MVA的发病率可能更高[13,119,120].
通常使用哪种类型的测试?
有几种测试可用于评估客观警惕性和睡意(见《睡眠指南》)补充材料细节):
精神运动警觉性测验:警觉性[121]
分散注意力驱动任务:警觉[122]
持续关注应变任务:保持警觉[123]
牛津睡眠抵抗测验:警惕性[124]
多重睡眠潜伏期测试:嗜睡[125]
清醒维持测验:警觉性[126]
现有的大多数研究都涉及睡眠剥夺或其他与嗜睡症有关的疾病的影响,而没有特别关注驾驶。为了本报告的目的,MWT经常被用于驾驶适宜性评估,许多研究考虑了不同测试和/或嗜睡问卷之间的相互关系。几项研究分析了MSLT和MWT相对于驾驶模拟结果的结果,如下节所述。类似地,分散注意力通常在驾驶模拟(DADT)期间进行测试,并在下一节中报告。
PVT
PVT是一个10分钟的测试,很容易在临床环境中进行。年代unwooet al。[121]比较了一天中不同时间的几项测试的单次管理,并报告了PVT的结果显示,在反应时间和失误次数两项测试之间具有良好的一致性。C让奥et al。[127]报道了OSA患者和对照组在PVT时的反应时间相似,但OSA患者经历了更多的失误,并且在神经认知测试中表现不佳。重要的是,PVT可以用于职业驾驶员的职业评估[128].尽管在过去三十年的许多研究中被广泛用于评估与睡眠剥夺有关的阻塞性睡眠呼吸暂停(OSA)患者的警觉性,但还没有得出可用于评估安全驾驶能力的绝对参数。
迴旋
只有一项针对12例未经治疗的OSA患者的研究使用了SART,并且没有发现SART表现与MSLT结果之间的相关性[123].迄今为止,缺乏规范数据,并且根据昼夜节律影响、年龄和其他变量,测试存在很大差异[123].
奥斯勒
与MWT一样,最初的测试包括四个40分钟的会话[124],但其他研究人员开发了更短的版本,其中有1个,2个[127]或三期[127],或以20分钟的会话进行测试,或将测试与其他测试方案相结合,如多重无准备反应时间测试[118,129].OSLER的修改版本揭示了测试中表现不佳与先前发生MVA之间的关联[130].OSLER似乎是识别OSA患者嗜睡和全天警觉性波动的敏感测试。然而,目前还没有规范的数据。
评估睡意的测试
调查问卷与驾驶
如前所述,在临床环境下,已经设计和使用了许多睡眠问卷来评估白天过度嗜睡,包括ESS [6]、图形ESS [134]和卡罗林斯卡睡眠量表[135].然而,这些工具都是主观的,与客观的睡眠测量并不一致。136].此外,它们也没有专门用于评估阻塞性睡眠呼吸暂停(OSA)患者驾驶障碍的风险。一项研究表明,ESS评分≥13分(满分24分)似乎可以预测客观嗜睡,这高于临床实践中通常使用的评分(≥11分(满分24分))[137].然而,这与驾驶安全无关。
现实生活中的驾驶表现与警惕性测试和睡眠测试的表现之间有关系吗?
驾驶是一项复杂的任务,需要综合精神运动、认知、运动和决策技能、视觉空间能力、分散注意力以及行为和情绪控制。困倦会在不同程度上影响这些因素,而这些因素又取决于个体的恢复力和抗损伤能力水平,以及年龄、性别和基线神经认知功能。许多用于评估阻塞性睡眠呼吸暂停患者驾驶能力的测试都是单维的,在整个人群中没有关于嗜睡的既定规范数据,也无法控制前面提到的因素。尽管许多方法在临床实践中相对容易应用,但它们可能只对个体内部的变化有价值,如。治疗前后。此外,并非所有被诊断为阻塞性睡眠呼吸暂停综合征的患者都需要测试睡眠和警惕性方面的驾驶适应性,可能只有一小部分患者需要测试[137,138].考虑到这些注意事项,可以作出以下声明。
文献综述及实践综述
目前,在研究中,DADT、PVT和OSLER被用作治疗前后由于过度白天嗜睡而导致的警觉性受损的客观筛查工具。结果只会针对个人。
有合理的数据表明,MWT的表现(就平均睡眠潜伏期而言)与各种睡眠障碍(包括OSA)的驱动损害有关。
使用MWT 40分钟协议,平均睡眠潜伏期为34-40分钟,反映了一天中良好的警觉性。然而,MWT的结果没有考虑驾驶能力的其他决定因素。
对未来研究的建议
MWT应该与现实生活中以及更大群体的OSA患者和对照组的驱动结果相关。
有必要确定具有成本效益和可靠的客观评估驾驶能力的方法。应将睡眠债务、昼夜节律影响、驾驶熟练程度、神经认知功能、药物摄入、情绪稳定性、年龄和性别纳入算法,以建立针对不同人群的规范数据。
驾驶模拟器在驾驶适应度评价中的应用
现有临床实践的现状和局限性
驾驶模拟器之间存在显著的差异,从基于个人电脑(PC)的模拟器,使用非常简单的图形,使用游戏方向盘和车辆控制,到完全沉浸式模拟器,涉及全尺寸的真实汽车,具有完整的视觉、运动和声音反馈,密切复制真实的驾驶体验。一些研究在单独的神经精神测试中评估了驾驶的不同组成部分,而不是将其集成到模拟器中或在模拟器之外[29,46,139].
可以考虑一个层次,从“避开”测试,到分散注意力驾驶模拟器(DASS),到具有逼真图形和车辆控制的基于pc的模拟器,再到高度复杂的模拟器或现实驾驶(关于这些模拟器的更多细节,请参阅补充材料).
不太真实的模拟器与更多的事件相关,无论是在患者还是正常受试者中。例如,在一项使用DASS的研究中[131],虽然患者比一般受试者有更多的越野事件,但两者的发生率仍然高得不可接受(90±71与40±36事件·h−1),并不能反映真实世界的正常驾驶情况。相比之下,在更真实的模拟器上进行更长时间的驾驶时,所发生的事件数量与现实生活中的驾驶更加一致。Ghosh等.[14050%的中重度阻塞性睡眠呼吸暂停综合征患者可以完成1小时的高速公路驾驶,没有偏离指定车道、撞车、等.通过量化性能指标评估驾驶性能时,模拟驾驶一般较差,与真实道路测试驾驶相比,模拟驾驶的绝对值较高[141].然而,驾驶体验越真实,成本就越大,这对于日常的临床测试来说是不现实的。现实生活中的道路驾驶既不实际也不道德(对一个发生事故的可能性很高的人进行测试是不合适的)。
在模拟器上最常见的评估终点包括碰撞、险些脱靶、偏离车道(不适当的交叉线)、个人在道路上保持位置的情况(跟踪误差、车道位置标准偏差(SDLP)、车道位置(厘米))、反应时间和速度调整。在模拟器上,SDLP与嗜睡和表现最为一致[140,142,143].
在驾驶模拟器上,患有阻塞性睡眠呼吸暂停综合症的患者与正常人表现不同
OSA患者在驾驶模拟器上的表现比正常人差,这是一个一致的发现[29,46,131,133,144- - - - - -159) (补充表E7).这适用于撞车和偏离车道/线的情况,也适用于连续测量的变量,如SDLP或等效变量。此外,在真实驾驶性能预计会恶化的情况下,模拟器上的性能会更差,如。酗酒或睡眠不足后[152,156,160,161].然而,正如12份由观察性、随机对照和病例对照研究组成的报告所证明的那样,在治疗SDB后,表现有所改善[36,139,146,153,156,161- - - - - -165) (补充表E8).模拟驾驶在困倦的病人中效果更糟[126,132,133,166- - - - - -168]在所有模拟器类型中始终如一。一些研究表明,女性在模拟游戏中的表现比男性差。140,142,164].
真实驾驶表现和驾驶模拟器上的表现之间的关系
回顾的大多数研究都使用驾驶模拟器来帮助了解OSA可能危及安全驾驶的机制,将其与MSLT或MWT测量的嗜睡进行比较,或将其作为表明有效治疗的终点。很少有研究将模拟驾驶与真实驾驶进行比较。这与自我报告的一般嗜睡(ESS)、事故和驾驶时的昏昏欲睡或困倦发作之间的关系虽然很弱。141,142,169- - - - - -171].这些关系被认为是非常明确的[142,169], dass [170]和更复杂的基于pc的模拟器[141,171],但有些研究是否定的[46].涉及最逼真模拟器的研究涉及的受试者太少,无法与现实事件进行有意义的比较。
驾驶模拟器是否可以帮助患有阻塞性睡眠呼吸暂停综合症的患者判断他们是否安全驾驶?
昏昏欲睡的人在驾驶模拟器中的驾驶表现部分与他们的实际道路测试驾驶表现有关。然而,基于目前的证据,模拟驾驶表现无法在个人层面上可靠地预测现实生活中的险些脱险或事故。在比较模拟驾驶和真实驾驶时,发现模拟驾驶险些脱险或事故与真实驾驶险些脱险或事故率的相关性最强,其次是不适当的越界次数和SDLP。模拟器不能准确预测事故风险也就不足为奇了;由于困倦而在真车中发生车祸的人很可能在以前多次驾驶同一辆车而没有发生事故。事故也可能是由其他司机引起的,也可能是由于司机嗜睡以外的因素,比如机械故障。
文献综述及实践综述
驾驶模拟器,根据其复杂程度,复制真实驾驶的某些方面。
在模拟器上表现不佳,在整个模拟器类型的范围内,与主观和客观嗜睡有关,由于各种原因。
在驾驶模拟器上表现不佳并不能预测实际驾驶中的事故或表现,但可能会对个人驾驶是否安全发出警报。
与不太真实的驾驶模拟器相比,更真实的驾驶模拟器是否具有更可靠的预测能力,这仍然是一个悬而未决的问题。
在驾驶模拟器上,女性的表现不如男性。
模拟器在评估阻塞性睡眠呼吸暂停综合征患者是否安全驾驶方面确实发挥了作用,但这种判断需要有经验的临床医生采取多方面的方法。
未来研究的重点
模拟器结果的标准化:确定模拟器的许多输出中哪一个是真实事件的最佳预测器;以及最佳测试长度。
对事故和侥幸脱险的一致定义,以及是否可归因于驾驶员疲劳(尽管不太容易受到回忆偏差和不诚实的影响,但官方记录并不广泛,也不会涉及侥幸脱险,等).
模拟器在评估女性驾驶适能中的作用。
商用和非商用机动车驾驶员中CPAP治疗OSA的有效性
现有临床实践的现状和局限性
CPAP治疗对OSA驾驶员MVA风险的影响
CPAP是治疗阻塞性睡眠呼吸暂停的首选方法。然而,随之而来的问题是,它是否能充分影响阻塞性睡眠呼吸暂停患者发生车祸的风险增加[13,32,34,35,45,50,172- - - - - -174].
证据概述
缺乏随机对照试验(rct)。然而,大多数观察性研究表明,CPAP可降低撞车风险[49,165,175- - - - - -177].尽管在早期的研究中,经历过非伤害性车祸的人似乎没有受益[178],最近一项随访时间较长的研究报告称,在治疗2年后,险些脱险事故的风险降低至正常[177].此外,一项荟萃分析发现,事故大幅减少[165].此外,一项荟萃分析显示,在美国,CPAP每年可减少碰撞成本111亿美元,防止50万次碰撞,挽救近1000人的生命[179],表明CPAP是一种高效利用医疗资源的方法[180].在研究中,大量坚持气道正压的患者在治疗6年后的崩溃风险与对照组相似,而不坚持气道正压的患者的崩溃风险是对照组的5倍[181].此外,在Karimi等.[130],在瑞典交通事故登记处记录的5年以上OSA患者中,与治疗前相比,坚持CPAP治疗的患者MVA发生率降低了70%,而不坚持CPAP治疗的患者MVA发生率增加了54%。
文献综述及实践综述
多项观察性研究的证据表明,CPAP可显著降低中重度OSA患者的MVA风险。
CPAP治疗可防止大多数与osa相关的机动车碰撞、费用和死亡。
坚持CPAP的最低可接受水平被认为是每天>4小时。
CPAP治疗对OSA驾驶员驾驶模拟器性能的影响
驾驶模拟器使研究人员能够进行驾驶测试,这些测试在现实世界中过于危险,或者需要特定的驾驶条件。
证据概述
CPAP似乎可以提高模拟驾驶的性能[153,155,157,163,165,182,183].两项研究,一项非随机对照研究[164]和一个前瞻性病例系列[139]表明仅使用CPAP 2天后就有显著改善。此外,CPAP将驾驶模拟器的性能正常化到控制水平[155,175].在另一项小型研究中,在接受治疗后,模拟器性能仍然受损[153,这表明一些经过最佳治疗的患者可能有可能损害驾驶的残余缺陷。如果一晚上没有使用CPAP,驾驶表现会明显恶化[184].然而,在上述大多数研究中,患者数量是有限的。
文献综述及实践综述
CPAP治疗后2-7天模拟驾驶性能显著改善。
CPAP对驱动性能的益处取决于处理依从性。
CPAP治疗对阻塞性睡眠呼吸暂停(OSA)驾驶员日间嗜睡的影响
证据概述
许多研究表明,CPAP治疗仅1晚就能改善睡意[129,139,157,164,165,49,178,179,185- - - - - -192].然而,其中很少有随机设计[157,183,190,191].研制了一套自我评定仪器(困倦、清醒、无力及疲劳测验)[187];气道正压治疗后得分有所提高。
文献综述及实践综述
仅在CPAP治疗1晚后,主观上的白天嗜睡就会显著改善。
有证据表明,CPAP治疗可改善白天的客观嗜睡。
CPAP治疗对阻塞性睡眠呼吸暂停驾驶员认知功能的影响
文献综述及实践综述
有证据表明,CPAP治疗可改善认知功能。
CPAP治疗对阻塞性睡眠呼吸暂停(OSA)驾驶员警觉性的影响
证据概述
虽然只纳入了五项研究,但在[之后]的80分钟警觉性测试中发现了改善。189] 1年,在“驾驶模拟器”注意力测试中,CPAP 1晚后[193].最近,CPAP在客观上改善了OSA驾驶员的反应时间和持续的注意力[129].同样,在两项RCT研究中,CPAP在三个方面有显著改善[182]或睡眠问卷功能结果的所有领域[183].
文献综述及实践综述
有证据表明,CPAP治疗可提高警觉性。
未来研究的重点
评估CPAP治疗后驾驶模拟器残留损伤的原因,并确定这是否与OSA患者现实生活事故风险持续升高有关。
关于驾驶风险,确定可接受的CPAP治疗依从性。
评估其他治疗方法或组合(手术、口腔器械、药物、行为矫正)在降低阻塞性睡眠呼吸暂停(OSA)驾驶员碰撞风险方面的效果。
讨论与结论
OSA是MVA的一个被广泛接受的危险因素,鼻CPAP的有效治疗可大大降低这种事故风险的增加,有几份报告表明,风险可能降低到与一般人群相似的水平[176,194].由于认识到这一点,许多司法管辖区都出台了有关阻塞性睡眠呼吸暂停患者是否适合驾驶的规例[5],其中最引人注目的是欧盟委员会在2014年引入的,目前在整个欧盟范围内都是强制性的[10].而欧盟法规在决定驾驶限制的OSA标准(一个AHI阈值>15 events·h .)中没有区分专业和非专业驾驶员−1与嗜睡有关),对专业司机的监控要求更为严格[10].这些法规可视为一个基准,一些欧洲国家出台了比欧盟法规中规定的更严格的法规。长期以来,人们一直认为MVA的风险对长途卡车司机有额外的影响,因为驾驶时困倦是很常见的。195],而饮酒等其他因素也会增加患MVA的风险[172]及睡眠时间短[35,196].在荟萃分析和一些原始报告中,MVA的平均增加风险已被量化为控制人群事故风险的2.5倍[13,45,49,197],最近一项卡车司机的病例对照研究报告了更高的MVA风险(OR 3.42) [38].然而,并非所有报告都表明与OSA相关的MVA风险增加[42].发生事故的OSA患者报告既往有侥幸脱险史是很常见的,尽管与侥幸脱险的MVA之间的关系在不同的报告中有所不同,一项大型队列研究表明,OSA患者的MVA风险增加了三倍,但与侥幸脱险事件没有关系[198],而另一份针对卡车司机的报告发现,险些丧命的事件增加了两倍,但与MVA没有关系[21].此外,阻塞性睡眠呼吸暂停综合症与工作事故风险增加两倍以上有关[199].
OSA患者MVA风险增加可考虑许多潜在的影响因素,包括AHI所衡量的SDB严重程度、ESS所衡量的EDS水平、睡眠质量差和相关的生活方式因素[200]和共病[17].关于AHI和嗜睡作为决定事故风险的主要因素的相对重要性的报告存在分歧,这至少在一定程度上是主观嗜睡和AHI之间关系不佳的结果[7,8].这种差异可能反映了多种因素的组合,包括许多与生活方式和共病相关的附加因素可能会影响主观嗜睡感和ESS评分本身的相对简单性。
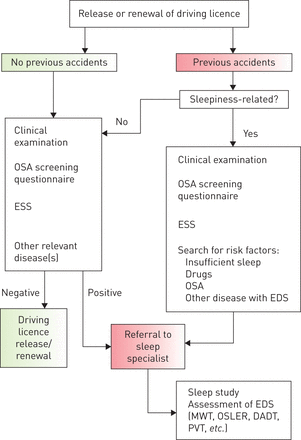
EDS在驾驶事故中的作用一直是许多报告的主题,无论是在OSA人群中,还是在一般驾驶事故风险的背景下。据报道,过度困倦是5-7%的MVA和高达17%的死亡事故的原因[201].最近的一项荟萃分析报告称,驾驶时困倦与MVA风险增加相关,OR为2.51 [202].另一项针对法国> 35000名司机的问卷调查发现,EDS对MVA有很强的预测价值(对ESS >15的OR为5.0),其中最强的预测价值是需要停车时的睡意(OR 9.48) [17].使用驾驶模拟器进行的研究表明,患有阻塞性睡眠呼吸暂停综合症的司机的表现受损程度与血液酒精含量超过法定上限或睡眠不足的司机相似[203].专责小组成员认为,在发放或更新驾驶执照的过程中,以前的MVA历史是当前临床实践的重要组成部分(图2)。
AHI和EDS作为MVA危险因素的比较在几项研究中产生了不同的结果。在一些报告中,EDS被报道为导致MVA风险的主要因素。一个丽塔et al。[44发现与打鼾者相比,EDS是OSA患者MVA的主要因素。Karimiet al。[39]报道ESS >15与MVA率显著相关,而AHI与MVA率无关。然而,早先关于T伊兰-年代决定et al。[172]表明,与匹配的对照组相比,在102例MVA后就诊于急诊科的患者中,AHI与MVA风险的关系比ESS更密切。此外,欧洲睡眠呼吸暂停数据库队列研究(ESADA)报道,基于AHI的OSA严重程度在预测MVA风险方面优于ESS [119],加拿大早期的一项研究也支持这一发现[45].因此,需要进一步的研究来更清楚地确定与OSA相关的预测MVA风险的因素。
在过去的30年里,人们对驾驶的适应性问题进行了大量的研究,但结果远不能令人满意。由于目前关于适合驾驶的证据水平不足,专责小组选择总结文献,并报告专责小组成员目前的做法。不幸的是,除了缺乏关于大多数警惕性测试或驾驶模拟器结果的规范数据外,不同国家之间的立法也存在很大差异。尽管有大量的研究,但我们仍然缺乏大规模适用的简单仪器,可以可靠地表明患有阻塞性睡眠呼吸暂停综合症的受试者适合驾驶。阻塞性睡眠呼吸暂停(OSA)往往无法被识别,因此对驾驶员进行筛查是一项艰巨的任务。虽然使用了几种问卷,但其敏感性和特异性因被评估对象而异。因此,通过睡眠期间的记录来记录SDB仍然是诊断OSA的唯一可靠方法。专家小组一致认为,在续领驾驶执照的个案中,医生有责任怀疑患有阻塞性睡眠呼吸暂停症,并要求进行诊断检查,而签发驾驶执照的主要责任仍由有关的发牌当局负责。图2显示了专责小组专家就根据过往车祸记录申请续领或签发驾驶执照的候选人所商定的途径。由于欧洲国家有自己的国家法规和许可机构,因此无法提供更具体的指导。 Attention should be paid to potentially important risk factors, such as a history of previous MVAs, especially where sleepiness was a likely contributing factor, the presence of obesity, or a history of snoring. Unfortunately, this is often not the case, as shown by recent surveys of physicians [11,204,205].一些国家对商业司机采取了更严格的驾驶执照颁发或更新标准,因为与非商业司机相比,商业司机面临的事故风险更高,因为长途旅行和在分割的高速公路上驾驶比短途城市旅行风险更大。为困倦的司机提供CPAP治疗的“快速通道”已得到测试[206].
专责小组成员现时根据过往的机动车辆意外纪录,就适宜驾驶提出建议的做法。这个数字展示了工作组成员的实践,并不打算作为临床实践的建议。阻塞性睡眠呼吸暂停;ESS:爱普沃斯嗜睡量表;EDS:白天过度嗜睡;MWT:清醒维持测验;奥斯勒:牛津睡眠抵抗测试;DADT:分散注意力驱动任务;PVT:精神运动警觉性测验。
尽管2014年欧盟指令首次将阻塞性睡眠呼吸暂停综合症(OSA)视为与驾驶风险相关的疾病,但目前尚不清楚应如何评估阻塞性睡眠呼吸暂停综合症患者,以及哪些因素可能预测驾驶风险增加。在一些欧洲国家,MWT期间睡眠潜伏期的减少被用于记录OSA患者嗜睡的增加,但MWT需要多导睡眠描记仪在测试前一晚进行记录,并在白天重复记录,因此不适合测试大量的受试者。相反,只有大约一半的OSA患者报告EDS,并且缺乏可能有助于识别危险患者的临床标记物。即使是在OSA和EDS患者中,预测MVA风险也很困难,因为司机的责任感在避免事故中起着重要作用,即。非常困的患者避免开车,或在开车时停下来打个盹[168].
对于CPAP治疗的OSA,情况稍微简单一些,因为日常使用CPAP可以通过从设备下载数据进行记录,并且研究表明,良好的依从性CPAP治疗有效地降低了MVA风险[176].因此,专家小组一致认为,有记录的使用CPAP≥4小时、≥70%的夜晚被认为是足够的证据,认为接受CPAP治疗的患者适合驾驶。表格中提供了一个流程图,显示专家小组在评估患有阻塞性睡眠呼吸暂停综合症的申请人在申请签发或续领驾驶执照时的治疗效果时所议定的途径图3.然而,在有效cpap治疗的患者中,约有6-13%的患者发现EDS残留[207,208],其发病机制尚不明确[209].刺激药物如莫达非尼或阿莫达非尼来抵消EDS,可能还有MVA风险,对剩余睡意有效,但由于副作用而从市场上撤回[210],而新药物如索利安fetol [211,212],或pitolisant [213]可能对报告残留EDS的患者有用。这些药物是否适用于拒绝CPAP治疗的OSA患者,仍有待进一步研究[214].
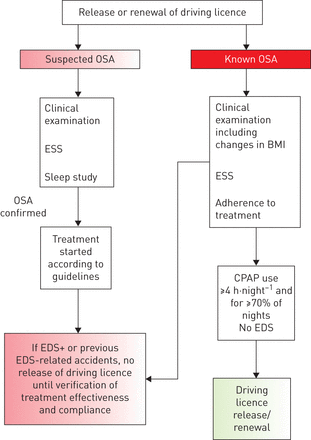
专责小组成员目前建议阻塞性睡眠呼吸暂停(OSA)患者适合驾驶的做法。这个数字展示了工作组成员的实践,并不打算作为临床实践的建议。ESS:爱普沃斯嗜睡量表;EDS:白天过度嗜睡;BMI:身体质量指数;CPAP:持续气道正压通气。
迄今为止使用的测试在实际应用方面显示出许多困难。例如,模拟驾驶似乎是一个很容易进行的测试,多年来积累了驾驶考试的经验。然而,目前还没有证明模拟器上的驾驶性能可以预测实际驾驶过程中的事故。然而,在驾驶模拟中,偏离车道被用作困倦的指标,已被用于开发活跃在汽车中的算法,以提高道路安全[215].类似地,车内或驾驶员佩戴的睡意实时监测装置在实时检测先前睡眠不足或昼夜节律对警觉性影响的细微变化方面可能具有一定优势。然而,这样的系统可能会给昏昏欲睡的司机提供一种虚假的安全感,他们可能会依赖于监控系统可以避免撞车的期望。
尽管关于这一主题的研究非常丰富,但本报告表明,关于OSA与MVA的关系,仍然存在显著的知识鸿沟。此外,这一主题的绝大多数研究都是观察性的,这降低了证据的水平,从而限制了形成坚定结论的能力。尽管如此,一些陈述可以合理地作出,并在表1.目前的研究正在向另一个方向发展,即确定微睡眠发作与嗜睡有关,即。睡眠:清醒和睡眠之间的中间状态事实上,睡眠前的困倦与缺乏控制有关,可能是MVAs的一个关键决定因素。216- - - - - -218].睡意的识别可能是开发新的和更适用的测试来识别危险司机的新前沿。
这项研究的一个主要局限性在于难以定义警惕,这是一种复杂的心理结构,包括持续注意力、分散注意力、集中注意力、清醒,等.ESS不衡量警惕性或驾驶能力,而只衡量主观嗜睡,这可能是相关的,但只反映了复杂现象的一部分,并且可能被司机操纵,希望尽量减少症状,特别是在保留驾驶执照对继续就业至关重要的情况下。此外,驾驶困倦是多种因素的结果,可能与OSA无关。此外,与OSA相关的认知问题可能会影响MVA的风险。工作队成员所选择的务实方法无法处理警惕性和认知功能的理论评估,这超出了这项工作的范围。
对未来研究的一般建议
对于如何最好地诊断阻塞性睡眠呼吸暂停和检测驾驶员嗜睡,我们迫切需要高质量的研究。
研究应集中在嗜睡的生物标记物(包括代谢和遗传标记物)上,这些标记物易于测量,并对OSA治疗产生可检测的变化。
对于影响驾驶适应性的变量和评估方法,应更好地探索性别差异。
警惕性和嗜睡测试的结果应该与现实生活中的驾驶结果相关联。
需要进一步研究如何大规模使用驾驶模拟器,以及应该使用哪些变量来定义MVA风险。
应评估osa相关的碰撞是否与死亡或受伤风险增加有关。
在筛查阻塞性睡眠呼吸暂停和识别潜在MVA高风险患者方面,仍缺乏一个清晰的标准化模型。
预防事故的新技术和对新标志的研究,尤其是关注与瞌睡相关的风险,似乎很有前景。
补充材料
可共享的PDF
脚注
本ERS声明于2020年9月2日由ERS执行委员会批准,并于2020年10月12日由ESRS批准。
这篇文章有补充资料可从www.qdcxjkg.com
利益冲突:邦西格诺先生没什么可透露的。
利益冲突:W. Randerath报告了在提交的工作之外,phillips呼吸onics, Heinen & Löwenstein和Resmed的讲座补助金和个人费用。
利益冲突:S. Schiza没有什么可透露的。
利益冲突:J. Verbraecken报告了ResMed和Bioprojet咨询委员会工作的赠款和个人费用,飞利浦的个人咨询费,赛诺菲、Agfa-Gevaert、施普林格和阿斯利康讲座的个人费用,Jazz制药公司参与研究的赠款和个人费用,SomnoMed讲座的赠款和个人费用,AirLiquide、威斯特法伦医疗、Vivisol、Total Care、Medidis、Fisher & Paykel、Wave Medical、OSG、Mediq Tefa、NightBalance、Heinen & Löwenstein, Accuramed, Bekaert Deslee学院和UCB Pharma,在提交的工作之外。
利益冲突:M.W.艾略特没有什么可透露的。
利益冲突:R. Riha没有什么可透露的。
利益冲突:F. Barbe没有什么可透露的。
利益冲突:I. Bouloukaki没有什么可透露的。
利益冲突:A.卡斯特罗乔瓦尼没有什么可透露的。
利益冲突:O. Deleanu没有什么可透露的。
利益冲突:M. Goncalves没有什么可透露的。
利益冲突:D. Leger报告了来自Philips(荷兰)、Vanda(美国)、Sanofi、Vitalaire International、Merck、jensen、Jazz和RYTHM在提交工作之外的赠款。
利益冲突:O. Marrone没有什么可透露的。
利益冲突:T. Penzel报告Cidelec和飞利浦的拨款,Heel Pharmaceuticals的个人咨询费,拜耳咨询委员会工作的个人费用,在提交的工作之外;他是Advanced Sleep Research, Somnico, Nukute和The siestaggroup GmbH的股东。
利益冲突:S. Ryan没有什么可透露的。
利益冲突:D. Smyth没有什么可透露的。
利益冲突:C.图里诺没有什么可透露的。
利益冲突:W.T.麦克尼古拉斯没有什么可透露的。
- 收到了2020年4月27日。
- 接受2020年8月25日。
- 版权所有©ERS 2021
参考文献
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵